I. Approches transversales
2019
3-
Motivation et barrières à l’activité physique chez la personne malade chronique : processus motivationnels, antécédents
et stratégies d’intervention
Ce chapitre présente une synthèse des connaissances actuelles concernant les facteurs motivationnels à l’origine de la pratique d’une activité physique régulière chez les personnes atteintes de maladies chroniques, ou au contraire, à l’absence d’une telle pratique. Trois constats principaux justifient une interrogation sur ces facteurs :
• les personnes atteintes de maladies chroniques pratiquent en moyenne moins que la population générale de même âge et une proportion importante n’atteint pas les recommandations des professionnels de santé (par exemple : cancer, Craike et coll., 2013

; diabète de type 2, Thomas et coll., 2004

; maladies cardiovasculaires, Albert et coll., 2015

; bronchopneumopathie chronique obstructive (BPCO), Bossenbroeck et coll., 2011

; schizophrénie, Vancampfort et coll., 2012

)
1
Voir les chapitres spécifiques aux populations.
;
• un nombre important de patients ne participent pas aux programmes proposés dans le cadre de leur prise en charge, et des taux d’abandon souvent élevés sont rapportés au cours de ces programmes (par exemple : obésité, King et coll., 2006

; cancer, Courneya et coll., 2003

; maladies cardiovasculaires, Sharp et Freeman, 2009

; BPCO, Woodard et coll., 2001

; troubles ostéo-articulaires, Escolar-Reina et coll., 2010

; troubles schizo-affectifs, anxiété, dépression, Bonaksen, 2011

) ;
• une littérature de plus en plus conséquente témoigne du faible pourcentage de patients maintenant une activité physique lors du retour à leur domicile, une fois ces programmes achevés (par exemple : maladies cardiovasculaires, Clark et coll., 2011

; BPCO, Ries et coll., 2003

; troubles ostéo-articulaires, Campbell et coll., 2001

).
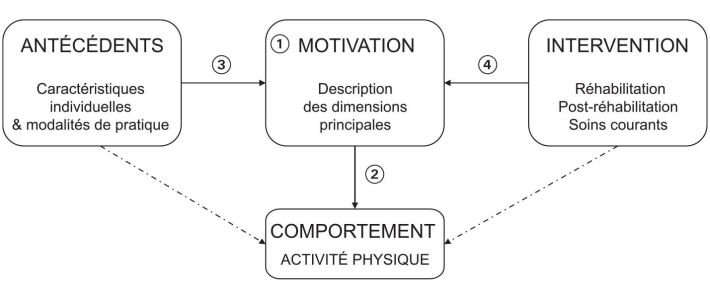
Ces constats convergent vers un questionnement sur la motivation des patients. Ce chapitre présente une synthèse de la littérature sur cette question selon le plan suivant (voir figure 3.1

) : (1) Quelles sont les dimensions pertinentes de la motivation à considérer dans ce contexte ? (2) Quels sont les résultats disponibles quant à leurs relations (positives ou négatives) avec l’activité physique des personnes atteintes de maladies chroniques ? (3) Ces motivations et ces freins sont-ils plus ou moins présents selon les caractéristiques des personnes (âge, genre, pathologie...) et les modalités de pratique (par exemple, pratique individuelle ou collective) ? (4) Comment agir efficacement sur ces facteurs afin de promouvoir l’activité physique chez ces personnes ?
Comme indiqué en lignes pointillées sur la figure 3.1, les travaux portant sur les liens directs entre certains antécédents de la motivation ou stratégies d’intervention et le niveau d’activité physique, ne seront pas abordés dans ce chapitre. En effet, bien qu’ils représentent une littérature très riche, ils n’apportent pas directement d’informations concernant le rôle joué par la motivation des personnes atteintes de maladie chronique.
La littérature scientifique témoigne d’un intérêt croissant pour la thématique de la motivation dans le contexte de la réadaptation des personnes malades chroniques, en particulier concernant les questions d’adhésion à un programme et l’engagement régulier dans une activité physique. Ainsi, plus de la moitié des études identifiées ont été publiées au cours des 5 dernières années. La majeure partie des études ont été conduites en Amérique du Nord (44 %) et en Europe (43 % dont 9 études en France). Le corpus d’études présente également un déséquilibre selon les populations concernées (maladies cardiovasculaires, 25 % ; cancers, 24 % ; troubles métaboliques, 16 % ; troubles ostéo-articulaires, 13 % ; troubles mentaux, 8 % ; maladies respiratoires, 7 %). Ce chapitre inclut des études présentant des méthodologies variées afin d’aborder la question dans toute sa complexité (études qualitatives basées sur des entretiens individuels ou menés au sein de groupes de patients, études quantitatives corrélationnelles, essais cliniques...).
La motivation : quelques repères théoriques
En psychologie, la motivation est définie comme « l’ensemble des forces internes et/ou externes produisant le déclenchement, la direction, l’intensité, la persistance et l’arrêt du comportement » (Vallerand et Thill, 1993

). Le concept de barrière renvoie quant à lui aux « facteurs variés qui compromettent le passage des intentions en action » dans le contexte de la santé (Schwarzer, 2008

).
Bien que quasiment 60 % des recherches mobilisés dans ce chapitre ne fassent pas explicitement référence à une théorie de la motivation, les thèmes identifiés dans la littérature sur la pratique d’activité physique chez les personnes malades chroniques correspondent à des variables présentes dans un, voire plusieurs modèles référencés. Parmi ceux-ci, huit modèles théoriques ont fait l’objet d’une attention toute particulière de la part des chercheurs : il s’agit de la Théorie Sociale Cognitive (
Social Cognitive Theory ; Bandura, 1997

; n = 22), de la théorie de l’Autodétermination (
Self-Determination Theory ; Deci et Ryan, 2000

; n = 20), de la Théorie du Comportement Planifié (
Theory of Planed Behavior ; Ajzen

, 2012 ; n = 18), du Modèle Transthéorique (
Transtheoretical Model ; Prochaska et coll., 2009

; n = 14), du Modèle des Processus d’Action en faveur de la Santé (
Health Action Process Approach ; Schwarzer et Luszczynska, 2008

; n = 11), et, dans une moindre mesure, du Modèle de l’Évitement lié à la Peur (
Fear Avoidance Belief Model ; Wadell, 2004 ; n = 3), de la Théorie de la Motivation à se Protéger (
Motivation Protection Theory ; Rogers, 1983

; n = 2), et du Modèle des Croyances sur la Santé (
Health Belief Model ; Rosenstock, 1974

; n = 2).
Plutôt que de procéder à une description approfondie de chacun de ces modèles, le parti pris de ce chapitre a été d’en extraire les principes essentiels, dans la mesure où une majorité de facteurs sont présents – avec des dénominations et des définitions spécifiques – dans plusieurs d’entre eux. La figure 3.2

en propose une représentation synthétique.
Au centre de cette figure, apparaît un concept fondamental : les intentions
2
Les intentions reflètent le degré auquel un individu a la volonté d’essayer d’adopter un comportement, la quantité d’effort qu’il est prêt à consentir dans ce but (Ajzen, 2012

).
. Selon les modèles, ces intentions peuvent être plus ou moins précises (en termes de comportement, délai et contextualisation). La plupart des théories citées ci-dessus sont de nature socio-cognitive : en d’autres termes, leurs auteurs partent du principe que si les individus adoptent un comportement,
a fortiori un nouveau comportement lié à leur santé, c’est qu’ils ont au préalable pris une décision et formulé ou conçu une intention d’agir en ce sens. Les facteurs jugés déterminants dans la formulation de ces intentions sont à la fois de nature cognitive (dans la mesure où celles-ci sont supposées résulter d’un ensemble de perceptions, évaluations et croyances chez l’individu) et sociale (puisque l’individu est également présumé être influencé par les personnes présentes dans son entourage, mais également par son environnement social au sens large).
Parmi les croyances les plus fréquemment mentionnées par les modèles, trois catégories sont identifiables. En premier lieu, la décision d’effectuer une action est intimement liée aux croyances de la personne quant aux effets anticipés de l’adoption du comportement, leur probabilité d’apparition, et leur évaluation. Ces effets attendus peuvent avoir une connotation plus ou moins positive ou négative. La personne peut se projeter à court, moyen ou long terme. Enfin, la nature de ces effets attendus peut être très variée (i.e., ils peuvent concerner la douleur, la condition physique, l’apparence, le bien-être psychologique, les émotions, etc.). Cet ensemble de croyances sur les effets potentiels du comportement sont susceptibles d’alimenter plus ou moins favorablement les intentions, selon le bilan effectué (i.e., combinaison de conséquences plus ou moins souhaitables et probables). Les attitudes positives (bénéfices/« pour ») ou négatives (freins/« contre ») résultent à la fois de l’expérience antérieure que la personne a accumulée concernant un comportement et de ses représentations – en particulier, elles peuvent être influencées par le discours tenu par l’entourage médical et personnel du patient.
Dans certains modèles en psychologie de la santé, une croyance « miroir » des précédentes est parfois présente. En effet, la personne se situe dans un contexte où elle est amenée voire encouragée à estimer les risques associés à l’absence d’adoption du comportement – puisque celle-ci est bien souvent l’un des facteurs ayant pu précipiter les symptômes – ou à un changement de son mode de vie. Dans le cas de l’activité physique, ces risques peuvent être plus ou moins spécifiques. Cette dimension est présumée impacter d’autant plus positivement les intentions de changement, que les risques sont perçus comme probables et sévères par l’individu
3
Il existe une littérature abondante sur la perception des risques en lien avec l’adoption ou non de comportements de santé. Il est important de retenir ici qu’on ne fait pas mention au risque médical « objectif » qui peut être communiqué dans le suivi du patient, mais à ses
perceptions. Par exemple, un phénomène d’optimisme comparatif a été largement rapporté, selon lequel les individus vont en moyenne sous-estimer le risque d’être victime d’un problème de santé, par rapport aux personnes présentant les mêmes caractéristiques qu’elles (Weinstein, 1984

). Ainsi il n’existe pas nécessairement de corrélation significative entre risque objectif et risque perçu (Portnoy et coll., 2014

).
.
Au-delà des conséquences escomptées de l’adoption ou non du comportement, en particulier pour sa santé, les intentions de la personne vont être fortement dépendantes de ses croyances en sa capacité à adopter le comportement
4
Cette idée est présente dans la majorité des modèles théoriques évoqués plus haut ; l’ensemble des concepts partage l’idée que l’adoption d’un comportement dépend d’une évaluation de soi et de ses capacités, pouvant être formulée au présent (sentiment de compétence : « je suis bon dans le domaine physique ») ou tournée vers l’avenir, concernant une tâche à réaliser (efficacité personnelle : « je me sens capable de faire 30 minutes de vélo à intensité croissante ») ; certains concepts intègrent la dimension volontaire de l’adoption du comportement (contrôle comportemental perçu : « je me sens capable d’effectuer cette action si j’en ai envie ») ou les circonstances dans lesquelles le comportement doit être adopté (efficacité personnelle vis-à-vis de barrières : « je me sens capable de faire ma séance de marche même s’il fait froid »).
, dans l’absolu (« suis-je capable de réaliser ce type d’activité, de séance ? ») ou en fonction des circonstances (par exemple « lorsque je suis fatigué[e], ou stressé[e] »).
Les perceptions de l’environnement social sont également souvent présentes dans les théories. En ce sens, les croyances développées par la personne quant aux attentes, aux comportements, au soutien apporté par les autrui significatifs
5
Membre de l’entourage dont l’opinion est jugée importante par l’individu ; il peut s’agir de personnes du cercle familial, amical, médical, etc.
et sa motivation à s’y conformer, sont présumées avoir un impact sur ses intentions.
Dans le cas de l’activité physique, l’environnement social est multiple, et au-delà des acteurs traditionnellement considérés comme la famille ou les professionnels (personnel de santé et professionnels de l’activité physique), les relations établies avec les autres pratiquants dans le cadre de la prise en charge, ou en dehors, peuvent avoir un effet très important sur la motivation.
La plupart des perceptions rapidement décrites ci-dessus peuvent être considérées comme des variables pré-intentionnelles, i.e. elles expliquent avant tout pourquoi une personne va choisir de pratiquer ou non une activité physique. Néanmoins un certain nombre d’auteurs soulignent que le passage des intentions à l’action est dépendant d’autres aspects de la motivation de l’individu. Les croyances relatives à ses capacités et à l’environnement social sont présumées jouer un rôle particulièrement important à ce titre. Ainsi, ces facteurs joueraient un double rôle, en impactant le comportement à deux niveaux : indirectement, via la formulation d’intentions et la planification du comportement, et directement (même si j’ai décidé de faire de l’activité physique, une faible confiance en mes capacités peut me freiner au moment de passer à l’action quelques jours plus tard).
Enfin, la figure 3.2

fait référence à un dernier type de facteur, sous la dénomination de processus automatiques. En effet, quelques modèles et des travaux de plus en plus nombreux de la littérature scientifique suggèrent que les processus rationnels et conscients évoqués dans la partie précédente ne sont pas suffisants pour décrire de façon complète les facteurs motivationnels à l’origine de l’adoption des comportements – et en particulier l’activité physique. En effet, si peser le pour et le contre, réfléchir aux conséquences potentielles, anticiper les barrières ou obstacles, planifier... représentent des activités mentales fréquentes et même encouragées dans le cas d’une maladie chronique qui remet en question le mode de vie, ces processus, considérés comme coûteux d’un point de vue cognitif, ne sont pas nécessairement mobilisés pour organiser nos comportements au quotidien. Ceux-ci étant le plus souvent répétés depuis longtemps, ils s’apparentent davantage à des routines ou des habitudes
6
Comportements qui sont déclenchés de façon automatique du fait d’une association systématique avec certains signaux de l’environnement tels que l’heure, la météo, la présence d’une tierce personne (Verplanken et Aarts, 1999

).
. Aussi les habitudes existantes peuvent-elles représenter des freins à l’initiation ou au maintien d’une nouvelle activité physique. Inversement, faire de l’activité physique une « bonne habitude » peut être conçu comme un objectif de la réadaptation chez les personnes malades chroniques.
Motivations et comportements d’activité physique
Dans cette partie, nous présentons les principales conclusions des travaux de la littérature concernant les liens entre les facteurs motivationnels identifiées dans la partie précédente, et les comportements d’activité physique chez des personnes atteintes de maladie chronique. Cette question a été posée dans des contextes et auprès de populations variés ; aussi, les études identifiées peuvent concerner l’activité physique de façon générale, dans le contexte plus spécifique de programmes de réadaptation, ou dans le cadre de la poursuite de l’activité physique suite à de tels programmes.
Les intentions et la planification
L’initiation d’une activité physique résulte bien souvent d’une prise de décision relative à un nouveau comportement à adopter. Dans le contexte de la maladie chronique, de nombreuses études confirment que le fait d’avoir l’intention d’être physiquement actif et d’avoir pris des décisions relatives à sa pratique, était un facteur important.
Ainsi, les intentions sont la plupart du temps corrélées de façon significative avec le niveau d’activité physique, y compris dans le cas d’un suivi prospectif de patients (Courneya et coll., 2002

, 2003

; cancer), lorsqu’on contrôle l’activité physique passée déclarée (Latka et coll., 2009

, cancer), ou lorsqu’on mesure l’activité physique de façon objective (relevé des présences ; Maddison et Prapavessis, 2004

, maladies cardiovasculaires ; podomètre, Plotnikoff et coll., 2014

, diabète de type 2). Toutefois, cette relation n’était pas significative dans quelques travaux transversaux où intentions et activité physique ont été mesurées simultanément (Chevance et coll., 2017a

; Jewson et coll., 2008

, obésité), ou lorsqu’un taux d’adhésion a été choisi comme critère comportemental (Peddle et coll., 2009

, cancer du poumon).
De même, le fait de planifier avec précision les sessions d’activité physique à réaliser (
i.e., anticiper à l’avance quelle activité sera effectuée, quand, où, avec qui) est positivement associé avec le comportement effectivement adopté (Scholz et coll., 2005

, maladies cardiovasculaires ; Schwarzer et coll., 2008

: troubles ostéo-articulaires et maladies cardiovasculaires ; Scott et coll., 2015

, échantillon mixte). Une étude qualitative indique que cette planification doit être raisonnable (
i.e., ne pas planifier trop d’activité sous peine d’accentuer le stress ; ne pas vouloir trop en faire et éviter les activités trop intenses lorsqu’on commence ; Rastad et coll., 2014

, schizophrénie). À l’inverse, les patients rapportent que la difficulté à se fixer des objectifs précis (Davis et coll., 2005, BPCO) et la procrastination (Rogers et coll., 2007

, cancer du sein) sont des facteurs négativement associés à l’engagement dans la pratique.
Les attentes positives : motivation intrinsèque et bénéfices perçus
L’un des facteurs centraux de l’engagement dans la pratique d’activité physique est la motivation intrinsèque de la personne (
i.e., le fait de pratiquer pour le plaisir, l’amusement, ou l’intérêt perçu envers l’activité). De nombreux travaux qualitatifs témoignent de l’importance de cette dimension chez les personnes malades chroniques, quelle que soit la pathologie. Ainsi, l’amusement et l’intérêt personnel et direct sont évoqués spontanément comme un levier motivationnel puissant par des personnes atteintes de diabète de type 2 (Tulloch et coll., 2013

), ayant eu un accident vasculaire cérébral (AVC) (Nicholson et coll., 2014

; Poltawski et coll., 2015

), présentant des troubles ostéo-articulaires (Hendry et coll., 2006

; Petursdottir et coll., 2010

), atteintes de cancers (Brunet et coll., 2013

; Blaney et coll., 2010

), ou encore de BPCO (Hartman et coll., 2013

). Inversement, l’absence de pratique est justifiée par un manque d’intérêt pour l’activité physique ou par le fait que les patients trouvent ennuyeux ce qu’on leur propose (Lascar et coll., 2014

, diabète de type 1 ; Rogerson et coll., 2012

, maladies cardiovasculaires ; Holden et coll., 2012

, arthrose du genou ; Courneya et coll., 2008

; Falzon et coll., 2012

, cancer ; Mancuso, 2006

, asthme ; Bassilios et coll., 2015 ; Rastad et coll., 2014

, schizophrénie).
Quelques études quantitatives examinent plus spécifiquement le rôle de cette variable mesurée au travers de questionnaires. Plusieurs analyses transversales confirment l’existence d’une relation significative entre le niveau de motivation intrinsèque envers l’activité physique, et le niveau d’activité physique chez des personnes atteintes de BPCO (Altenburg et coll., 2013

), présentant des troubles métaboliques (Egan et coll., 2013

), touchées par un cancer du sein (Gho et coll., 2014

), ou présentant des troubles mentaux (schizophrénie, troubles bipolaires, dépression ; Vancampfort et coll., 2013

, 2016

). En revanche, une étude prospective menée auprès de personnes obèses n’a pas montré que cette forme de motivation prédirait l’activité physique auto-rapportée à 3 mois (Edmunds et coll., 2007

).
Une autre source de motivation perçue comme cruciale par les patients concerne leurs attentes en termes de bénéfices de l’activité physique. Au-delà de l’intérêt ou de l’amusement procuré par l’activité elle-même, l’activité physique est susceptible de générer de nombreux effets positifs.
De nombreuses études qualitatives soulignent à quel point la perspective d’une amélioration de son état de santé constitue une source centrale de motivation. Il est important de souligner que les personnes atteintes de maladie chronique rapportent être motivées tout autant par les effets positifs de l’activité physique sur leur santé physique (améliorer sa condition physique, diminuer sa fatigue, limiter l’aggravation de sa maladie, prévenir des complications...) que pour leur bien-être psychosocial (amélioration de l’humeur, de la qualité de vie...). Ce constat est largement partagé là encore pour les différents types de pathologies évoqués (troubles cardiovasculaires : Poltawski et coll., 2015

; Resnick et coll., 2008

; cancers : Falzon et coll., 2012

, Götte et coll., 2014

; troubles métaboliques : Bélanger-Gravel et coll., 2013

; Casey et coll., 2010

; Ferrand et coll., 2008

; Mier et coll., 2007

, Thomas et coll., 2004

; troubles mentaux : Bassilios et coll., 2015 ; maladies respiratoires : Danilack et coll., 2014

; Keating et coll., 2011

; BPCO, Petursdottir et coll., 2010

; échantillon mixte : Pentecost et coll., 2011

). À l’inverse, des entretiens soulignent que le manque de connaissances, ou des croyances peu favorables quant au rôle de l’activité physique, perçue comme peu efficace pour diminuer les effets de sa pathologie ou traiter celle-ci, pouvaient conduire à l’absence d’initiation de la pratique (Campbell et coll., 2001

; Medina-Mirapeix et coll., 2009a

, mal de cou/dos chronique ; McCorry et coll., 2009

; Rogerson et coll., 2012

, maladies cardiovasculaires).
Des études quantitatives ont examiné spécifiquement si ces attentes de bénéfices étaient associées significativement au niveau d’activité physique chez les personnes malades chroniques. Cette hypothèse a été soutenue par plusieurs études transversales (Bezyak et coll., 2011

, troubles mentaux ; Chevance et coll., 2017a

, obésité ; Dohnke et coll., 2010

, diabète de type 2 ; Bock et coll., 1997

; White et coll., 2007

, maladies cardiovasculaires), mais pas par d’autres (Jewson et coll., 2008

, obésité). Quelques études prospectives confirment le fait que des attentes de bénéfices élevées prédisent significativement l’activité physique auto-rapportée dans le temps (Plotnikoff et coll., 2014

, diabète de type 2 ; Basen-Engquist et coll., 2013

, cancer endométrial). Cependant, ce résultat n’a pas été confirmé dans le cas de la prédiction de l’adhésion totale à un programme de 5 semaines (Peddle et coll., 2009

, cancer du poumon).
|
L’image de soi, une source de motivation ?
Quelques études suggèrent que l’image de soi représente parfois une source de motivation pour certains patients (Brunet et coll., 2014  , cancer du sein  ; Edmunds et coll., 2007, obésité  ; Stewart et coll., 2014  , BPCO). Se prendre en main et faire face à ses problèmes de santé est vécu comme une obligation, un devoir, une responsabilité individuelle, ce qui se traduit par le suivi des recommandations en particulier en matière d’activité physique. Ainsi, si les obligations familiales sont bien souvent perçues comme un frein, la nécessité de gérer son état de santé pour remplir de façon satisfaisante son rôle de « chef de famille » encourage certains patients à être physiquement actifs. |
|
Un certain nombre d’études se sont focalisées sur le sentiment d’autodétermination des patients –
i.e., à quel point ils pratiquent par choix, par intérêt pour l’activité physique elle-même, ou dans l’attente de ses bénéfices physiques ou psychologiques. Plusieurs études rapportent un lien positif entre ces types de motivation et l’activité physique (Gourlan et coll., 2013


, 2016

, troubles métaboliques) y compris son maintien dans le temps (Fortier et coll., 2011

; Slovinec-d’Angelo et coll., 2014

; Sweet et coll., 2011

; troubles métaboliques) et lorsque celle-ci est mesurée par accélérométrie (Brunet et coll., 2013

, 2014

, cancer du sein).
A contrario, pratiquer pour satisfaire une demande extérieure de son entourage n’est pas associé (Edmunds et coll., 2007

) voire prédit négativement (Gourlan et coll., 2013


, 2016

; Slovinec-d’Angelo et coll., 2014

; Vancampfort et coll., 2013

et 2016

) le niveau d’activité physique.
Les attentes négatives et les risques perçus
Plus les personnes ont conçu des attentes négatives relativement immédiates dans le fait de pratiquer une activité physique (par exemple une augmentation de ses symptômes comme la douleur), plus elles tendent à restreindre leur pratique, d’après plusieurs études qualitatives (Falzon et coll., 2012

, cancer ; Nicholson et coll., 2014

, AVC) et quantitatives (Pinto et coll., 2009

, cancer du sein ; Dohnke et coll., 2010

, maladies cardiovasculaires). En revanche, les travaux ayant cherché à démontrer le rôle d’attentes négatives plus spécifiques ne sont pas aussi concluants. Ainsi les recherches menées sur la peur du mouvement chez les patients atteints de lombalgie chronique indiquent que celle-ci est plus ou moins présente chez les patients, sans pour autant représenter un facteur déterminant de leur engagement dans l’activité physique (Basler et coll., 2008

; Leonhardt et coll., 2009

).
De plus, quelques études suggèrent que réduire le risque d’aggravation de l’état de santé liée à l’inactivité est une motivation à la pratique d’activité physique (Hellem et coll., 2012

, BPCO ; Rogers et coll., 2010

, cancer) ; toutefois, ce résultat n’est pas confirmé lorsque l’on suit les personnes dans le temps (Rogerson et coll., 2012

, maladie cardiovasculaire). En fait, la perception d’un risque ne serait pas forcément associée à l’engagement dans un comportement d’activité physique, si la personne ne ressent pas simultanément une inquiétude élevée à ce sujet (Portnoy et coll., 2014

, diabète de type 2).
En somme, la littérature sur les freins potentiels liés à des attentes négatives vis-à-vis de l’activité physique est beaucoup moins développée que celle démontrant le pouvoir motivationnel d’attentes positives.
La confiance en soi
Comme évoqué précédemment, un certain nombre de modèles en psychologie postulent que l’engagement dans un comportement de santé sera d’autant plus important que le niveau de confiance en ses capacités est élevé – ou inversement, que les personnes risquent de ne pas initier celui-ci ou le maintenir lorsqu’ils ont un contrôle perçu faible. Quelques études qualitatives menées auprès de populations variées indiquent effectivement que ne pas se sentir compétent, ne pas avoir confiance en soi et en ses capacités, est associé à moins de pratique et plus de désengagement (Brunet et coll., 2013

, cancer du sein ; Holden et coll., 2012

, arthrose du genou ; Clark et coll., 2011

, maladies cardiovasculaires ; Lennon et coll., 2013

, Nicholson et coll., 2014

, AVC ; Pentecost et coll., 2011

, échantillon mixte).
Les recherches quantitatives ont largement contribué à confirmer ce résultat, auprès de patients atteints de cancers (endométrial, Basen-Engquist et coll., 2013

; sein, Culos-Reed et coll., 2005

; Pinto et coll., 2009

; Spector et coll., 2013

), de troubles métaboliques (obséité, Jewson et coll., 2008

; diabète de type 2, White et coll., 2007

), cardiovasculaires (Zhang et coll., 2015

), ostéo-articulaires (fibromyalgie, Oliver et Cronan, 2002

), ou mentaux (Bezyak et coll., 2011

). Cette relation peut être considérée comme particulièrement robuste, car elle a en particulier été observée dans des études comprenant un suivi des patients de plusieurs mois (Courneya et coll., 2002

et 2003

, cancer colorectal ; Johnson et coll., 2013

, diabète de type 2

; Bock et coll., 1997

, Scholz et coll., 2005

, troubles cardiovasculaires), ou ayant employé une mesure objective de l’activité physique (maladies respiratoires, Altenburg et coll., 2013

, Hartmann et coll., 2013

; cancers, Peddle et coll., 2009

, Pinto et coll., 2009

; diabète de type 2, Plotnikoff et coll., 2014

; maladies cardiovasculaires, Maddison et Prapavessis, 2010

; Woodgate et coll., 2007

). Quelques travaux n’ont cependant pas observé de relation significative entre cette variable et le niveau d’activité physique (Chevance et coll., 2017a

, obésité ; Murray et coll., 2012

, maladie cardiovasculaire). Toutefois, dans ces études, des modèles complexes de prédiction du comportement ont été testés, dans lesquels d’autres dimensions de la motivation apparaissent comme significatifs. Ce type de modèle, utilisé auprès de larges échantillons de patients, montre que la confiance en ses capacités prédit les intentions, qui en retour sont associées à l’activité physique adoptée dans le temps (Schwarzer et coll., 2008

).
|
De l’importance de la temporalité
Des études indiquent que la difficulté rencontrée par certains patients réside dans la comparaison négative temporelle qu’ils réalisent ( i.e., ils perçoivent des capacités inférieures à leurs capacités passées ; Petursdottir et coll., 2010  ). Dans ce sens, Scott et coll. (2015  ) rapportent que les patients physiquement actifs sont ceux qui acceptent le fait d’avoir des capacités physiques réduites. Stewart et coll. (2014  ) indiquent quant à eux que les patients BPCO qui arrivent à maintenir leur pratique d’activité physique dans le temps ont trouvé difficile de pratiquer une activité physique au début, avant de s’y habituer. Certains patients sont également démotivés par le fait que les croyances qu’ils avaient conçues sur les effets de l’activité physique ne se sont finalement pas concrétisés à la hauteur de leurs espérances (Fischer et coll., 2007  , BPCO). |
|
La capacité perçue à surmonter les barrières
Beaucoup de travaux soulignent que la perception de certaines barrières, en particulier liées à l’état de santé des personnes malades chroniques, les découragent de pratiquer une activité physique. Ainsi, plusieurs études font référence à la faiblesse, la douleur ou la fatigue, comme raison de ne pas pratiquer (Craike et coll., 2013

, Gho et coll., 2014

, Lynch et coll., 2010

, cancer ; Rogerson et coll., 2012

, Jurkiewicz et coll., 2011

, maladies cardiovasculaires ; Dutton et coll., 2005

, Lascar et coll., 2014

, troubles métaboliques ; Keating et coll., 2011

, BPCO ; Petursdottir et coll., 2010

, troubles mentaux). Une étude de Loeppenthin et coll. (2014

) met en avant le fait que pour des personnes atteintes de polyarthrite rhumatoïde, il est important d’avoir une bonne connaissance de son corps pour distinguer les douleurs « normales » de celles provoquées par l’activité physique.
Des travaux ont étudié le rôle joué par la perception des patients quant à leur capacité à surmonter ces barrières physiques et/ou psychologiques pour réaliser leur séance d’activité physique, et confirment le rôle de cette variable. Danilak et coll. (2014

) rapportent qu’elle prédit le nombre de pas réalisés par des patients BPCO, tandis que Gyurcsik et coll. (2013

) indiquent que les patients atteints d’arthrite atteignant les recommandations d’activité physique ont des perceptions plus élevées d’efficacité vis-à-vis des barrières liées à leur maladie, alors même qu’ils rapportent des épisodes de douleurs articulaires aussi fréquents et intenses.
Au-delà des barrières liées à l’activité physique elle-même, une abondante littérature concerne les barrières liées aux autres occupations et responsabilités des individus.
Ainsi, de nombreuses études qualitatives et quantitatives soulignent que les personnes atteintes de maladies chroniques déclarent ne pas faire d’activité physique, car cette activité ne représente pas une priorité pour eux (Gho et coll., 2014

; Husebo et coll., 2014

; Ingram et coll., 2010

; Rogers et coll., 2006, cancers ; Dean et coll., 2005

; Holden et coll., 2012

, troubles ostéo-articulaires), ou ils manquent de temps (Bélanger-Gravel et coll., 2012

; Dutton et coll., 2005

; Egan et coll., 2013

; Mier et coll., 2007

, troubles métaboliques). Les patients indiquent accorder davantage d’importance à leurs activités professionnelles et à leurs responsabilités familiales (Brunet et coll., 2013

, cancer ; Casey et coll., 2010

; Lascar et coll., 2014

; Tuakli-Wosornu et coll., 2014

, troubles métaboliques ; Mancuso, 2006

, asthme). Cette littérature souligne également chez certaines personnes ne se sentant pas capables de pratiquer une activité physique, l’importance de barrières liées à leur environnement, qu’elles soient plutôt stables telles que le manque d’infrastructures ou de sécurité dans le quartier (Bélanger-Gravel et coll., 2012

; Booth et coll., 2013

; Mier et coll., 2007

; Thomas et coll., 2004

, troubles métaboliques ; Brunet et coll., 2013

, Lynch et coll., 2010

, cancers) ou le manque de moyens de transport (Fischer et coll., 2007

; Keating et coll., 2011

; BPCO), ou plus ponctuelles comme la météo (Booth et coll., 2013

; Brunet et coll., 2013

; Casey et coll., 2010

).
Des études quantitatives ont examiné le lien entre la confiance des patients en leurs capacités à surmonter l’ensemble de ces barrières (par exemple, liées à la maladie, aux autres activités, à l’environnement) et leur niveau d’activité physique. Une relation significative très consistante est rapportée chez les patients présentant des troubles cardiovasculaires (Blanchard et coll., 2002

; Yates et coll., 2003

), avec la plupart du temps un suivi des patients sur plusieurs mois (Schwarzer et coll., 2008

; Slovinec D'Angelo et coll., 2014

; Sweet et coll., 2011

), un contrôle de leur activité physique initiale (Scholz et coll., 2005

) ou de leur tolérance à l’effort (Murray et coll., 2012

), et une mesure rigoureuse de l’activité physique (observation de l’assiduité par le superviseur ; Maddison et Prapavessis, 2004

, Millen et coll., 2008

). Une relation significative a aussi été rapportée pour les pathologies ostéo-articulaires (Schwarzer et coll., 2008

).
En somme, au-delà du rapport des patients à la pratique de l’activité physique en elle-même, la façon dont celle-ci s’inscrit dans leur quotidien semble prépondérante pour son maintien. À ce titre, le rôle joué par l’environnement social est capital, comme nous allons le développer dans la partie suivante.
Le rôle de l’environnement social
Quelques études ont interrogé les patients sur les normes et le soutien qu’ils percevaient de façon générale dans leur environnement social en matière d’activité physique. Ces travaux ont abouti à des résultats hétérogènes, certaines études concluant de façon positive sur le rôle de l’environnement social (Courneya et coll., 2002

; Falzon et coll., 2012

, cancer ; Oliver et Cronan, 2002

, fibromyalgie), alors que d’autres travaux ne montrent pas d’association significative avec cette variable (Chevance et coll., 2017a

; Jewson et coll., 2008

; Plotnikoff et coll., 2014

, troubles métaboliques ; Peddle et coll., 2009

; Spector et coll., 2013

, cancer). La majorité des recherches a en fait apporté des éléments propres à certains membres de l’environnement social de façon spécifique.
En premier lieu, plusieurs études soulignent l’importance de l’avis médical comme déterminant pour l’engagement ou non dans un programme ou la pratique autonome d’une activité physique (Lascar et coll., 2014

, diabète de type 1 ; Keogh et coll., 2013

, cancer de la prostate ; Arnold et coll., 2006

, Mancuso, 2006

, maladies respiratoires). Malheureusement, chez des patients adressés en réadaptation cardiaque après un infarctus du myocarde, l’étude de McCorry et coll. (2009)

montre que le message des médecins sur l’activité physique n’est pas toujours convaincant. De même, les médecins généralistes et les pharmaciens sont perçus comme soutenant peu l’importance de l’activité physique pour les patients (Fuller et coll., 2016, maladies cardiovasculaires ou respiratoires). Wang et coll. (2015)

indiquent quant à eux que les patients atteints de polyarthrite rhumatoïde reçoivent des consignes floues, voire contradictoires, de la part des professionnels de santé.
Beaucoup de travaux concernent le rôle joué par les professionnels chargés de la supervision de l’activité physique. Plusieurs études mettent en avant l’importance pour les personnes malades chroniques de pratiquer avec un professionnel formé (Blaney et coll., 2010

, cancer ; Casey et coll., 2010

; Lascar et coll., 2014

, troubles métaboliques ; Poltawski et coll., 2015

, AVC ; Fischer et coll., 2007

, BPCO ; Petursdottir et coll., 2010

, arthrose ; Pentecost et coll., 2011

, mixte), qui connaît bien leur pathologie et les enjeux liés à l’exercice physique (Hellem et coll., 2012

, BPCO ; Resnick et coll., 2008

, AVC), car cela leur procure un sentiment de sécurité (Clark et coll., 2011

, maladies cardiovasculaires), et leur garantit un programme individualisé (Blaney et coll., 2010

, cancer ; Sutton et coll., 2012

, maladie cardiovasculaire) et adapté (Lennon et coll., 2013

, AVC). À ce titre, les lieux de pratique « tout public » peuvent être perçus comme menaçants (Casey et coll., 2010

, diabète de type 2 ; McDevitt et coll., 2006

, troubles schizo-affectifs, troubles de l’humeur, troubles anxieux). Plusieurs auteurs rapportent les difficultés des patients lorsque le programme de réadaptation s’achève : il n’y a alors plus de suivi (Fletcher et coll., 2014

, maladies cardiovasculaires), ce qui est vécu par certains comme un abandon (Nicholson et coll., 2014

, AVC).
Les résultats disponibles dans la littérature sont également cohérents en ce qui concerne les effets du climat instauré par le superviseur. Les études soulignent l’importance du soutien et des encouragements fournis (Casey et coll., 2010

; Edmunds et coll., 2007

; Tulloch et coll., 2013

, troubles métaboliques ; Martin et coll., 2012

, maladies cardiovasculaires ; Thorpe et coll., BPCO, 2014), des explications claires et des
feedback (Escolar-Reina et coll., 2010

, troubles ostéo-articulaires ; McGuire et coll., 2011

; cancer), de la disponibilité du superviseur pour répondre aux interrogations et doutes ressentis par les patients (Medina-Mirapeix et coll., 2009

) et, inversement, les effets négatifs des comportements directifs (Rastad et coll., 2014

, schizophrénie). Une étude de Murray et coll. (2015)

indique qu’il est possible de former les professionnels pour qu’ils soutiennent davantage les personnes atteintes de lombalgie chronique.
Les personnes atteintes de maladie chronique s’appuient également sur les autres patients pour se motiver (Ingram et coll., 2010

, cancer du sein ; Martin et coll., 2012

, maladies cardiovasculaires ; Arnold et coll., 2006

; Fischer et coll., 2007

, BPCO), car elles se sentent comprises et soutenues (Ferrand et coll., 2008

, diabète de type 2 ; Stewart et coll., 2014

, BPCO), et cela leur permet de partager leurs expériences (Hellem et coll., 2012

, BPCO). À l’inverse, l’isolement, le fait de n’avoir personne avec qui pratiquer est perçu comme un frein (Blaney et coll., 2010

, Brunet et coll., 2013

, cancer). Certains travaux indiquent une nette préférence pour pratiquer avec un groupe de pairs (Blaney et coll., 2010

, cancer ; Poltawski et coll., 2015

; Sutton et coll., 2012

, maladies cardiovasculaires), la pratique d’une activité dans des centres sportifs ou des clubs « classiques » pouvant être accompagnée par un sentiment de jugement social (Soundy et coll., 2007

, trouble bipolaire, schizophrénie, anxiété sociale). En revanche, d’autres auteurs rapportent le souhait pour certains de pratiquer avec des personnes issues de la population générale, plutôt qu’un groupe de pairs, pour renforcer leur sentiment de « normalité » (Lascar et coll., 2014

, diabète de type 1).
Enfin les personnes soulignent le rôle déterminant du soutien reçu, ou non, de la part des membres de leur famille (Bélanger-Gravel et coll., 2013

, surpoids et obésité ; Jurkiewicz et coll., 2011

; Martin et coll., 2012

; Poltawski et coll., 2015

; Resnick et coll., 2008, maladies cardiovasculaires

; Scott et coll., 2015

, échantillon mixte), en particulier de la part de leur conjoint(e) (Beverly et coll., 2010

, Johnson et coll., 2013

, diabète de type 2 ; Stewart et coll., 2014

, BPCO), afin de se motiver à pratiquer une activité physique régulière. Beverly et coll. (2010)

indiquent que le sentiment d’une responsabilité commune de faire face à la maladie encourage certains couples à marcher ensemble, ce qui n’est pas toujours évident avec des différentiels importants de condition physique ; il est également constaté que les patients peuvent avoir un sentiment de contrôle de la part de leur conjoint, ce qui est alors démotivant.
Quand l’activité physique devient automatique : les habitudes
Un nombre important de travaux indiquent que les personnes atteintes de maladie chronique qui arrivent à pratiquer une activité physique sur le long terme expliquent que cette pratique n’est possible qu’à partir du moment où celle-ci a pu être intégrée à son style de vie et sa vie quotidienne (Campbell et coll., 2001

; Petursdottir et coll., 2010

, arthrose), devenant alors habituelle (Johnson et coll., 2013

, diabète de type 2). Des études qualitatives menées auprès d’un ensemble de populations soulignent que la clé est d’arriver à établir une routine d’activité physique (Brunet et coll, 2013

; Husebo et coll., 2014

; Ingram et coll., 2010

, cancer ; Martin et coll., 2012

, maladies cardiovasculaires ; Mancuso, 2006

; O’Shea et coll., 2007

; Thorpe et coll., 2014, maladies respiratoires ; Bélanger-Gravel et coll., 2012

; Tulloch et coll., 2013

, troubles métaboliques ; Dean et coll., 2005

; Escolar-Reina et coll., 2010

; Hendry et coll., 2006

, troubles ostéo-articulaires ; Scott et coll., 2015

, échantillon mixte). Inversement, l’échec à poursuivre une activité physique est attribué par certains patients à leurs difficultés à modifier leurs habitudes de vie (Booth et coll., 2013

, diabète de type 2) et à établir une nouvelle routine intégrant ce type de comportement (Blaney et coll., 2010

, cancer ; Medina-Mirapeix et coll., 2009

, mal de cou et de dos chronique).
|
Comment étudier des phénomènes automatiques ?
Si les aspects « automatiques » de la motivation ont fait l’objet de peu d’études spécifiques et quantitatives, c’est parce que leur investigation nécessite parfois l’emploi de mesures plus complexes que le questionnaire ou l’entretien. Ainsi, une étude basée sur un test informatique réalisée auprès de personnes obèses indique que les évaluations plus ou moins positives que celles-ci effectuent vis-à-vis de l’activité physique (estimée via leurs temps de réaction à des stimuli) est significativement associée à leur niveau d’activité physique auto-rapporté (Chevance et coll., 2017a  ). Ce résultat a récemment été répliqué dans un échantillon de personnes atteintes de maladies respiratoires, 6 mois après la fin de leur programme de réadaptation (Chevance et coll., 2017b  ). |
|
Caractéristiques individuelles et motivations
Dans cette section, nous identifions les facteurs qui pourraient être associés de façon significative aux motivations des personnes atteintes de maladie chronique : est-ce que certaines de leurs caractéristiques personnelles, certains aspects des activités physiques proposées, ou d’autres circonstances dans l’environnement, jouent sur les variables décrites dans la partie précédente ?
Le rôle des caractéristiques individuelles
Quelques études ont examiné les différences entre patients selon leur âge. Wister et coll. (2002, troubles cardiovasculaires, arthrose ou hypertension)

ne constatent pas de lien significatif entre l’âge des patients et l’évolution de leurs intentions de faire de l’activité physique. Rodgers et coll. (2010, cancer du sein)

constatent quant à eux que les patientes plus âgées sont plus ouvertes aux interactions en groupe dans le cadre de l’activité physique. McCorry et coll. (2009)

rapportent dans un échantillon de personnes ayant eu un infarctus du myocarde que le contexte de réadaptation ne convient pas aux plus jeunes, car il est « fréquenté » par des personnes âgées. Inversement, Hendry et coll. (2008) rapportent chez des personnes ayant de l’arthrose du genou la peur de se retrouver avec des jeunes lorsqu’ils font de l’activité physique. Cavalcante et coll. (2015, claudication)

et Wanko et coll. (2004, diabète de type 2) rapportent plus de barrières perçues envers l’activité physique chez les patients plus âgés. De façon plus spécifique, les plus jeunes rapportent plus de barrières liées au manque de temps et d’énergie, alors que pour les plus âgés, les barrières relatives à la condition physique sont les plus importantes (Egan et coll., 2013

, troubles métaboliques ; Kang et coll., 2014

, Oyekanmi et Paxton, 2014

, cancer)
7
Certains processus psychologiques peuvent s’avérer déterminants pour expliquer l’engagement ou non dans une pratique d’activité physique régulière lors de l’avancée en âge ; voir l’expertise collective de l’Inserm « Activité physique et prévention des chutes chez les personnes âgées » (2015).
.
Des travaux ont aussi comparé la motivation des patients en fonction de leur origine ethnique ou leurs croyances religieuses. Spector et coll. (2013)

ne rapportent pas de différences selon ce critère sur la confiance en soi, les bénéfices perçus de l’activité physique, et la perception de l’environnement chez des Américaines touchées par un cancer du sein. Aux États-Unis également, Orzech et coll. (2012)

ont constaté que les barrières à l’activité physique sont plus faibles chez les personnes d’origine vietnamienne par rapport aux autres groupes ethniques (caucasiens, latinos, noirs-américains). Au Brésil, Cavalcante et coll. (2015)

ont observé que les barrières perçues vis-à-vis de l’activité physique sont plus faibles chez les blancs que dans les autres groupes ethniques. Une étude de Loh et coll. (2012)

en Malaisie indique que les femmes d’origine malaise, indienne et chinoise rapportent des barrières à l’activité physique liées au devoir familial, à l’activité professionnelle, ou à un manque d’envie, respectivement. En Angleterre, Pentecost et coll. (2011)

rapportent dans un échantillon concerné par des pathologies variées que la minceur ne représente pas un enjeu aussi important pour les populations noires originaires d’Afrique ou des Caraïbes que pour les autres groupes ethniques. On peut donc penser que la motivation à pratiquer une activité physique sera moins importante dans cette population, si celle-ci est perçue comme un moyen de perdre du poids. Enfin, une étude de Lawton et coll. (2006)

menée au Royaume-Uni auprès de patients diabétiques de type 2 originaires d’Inde ou du Pakistan souligne que pour certains, la maladie reflète une volonté divine, ce qui ne les encourage pas à mettre en place des comportements de prévention tels que l’activité physique.
Ces quelques résultats épars doivent être interprétés avec beaucoup de précautions, d’autant qu’ils peuvent être expliqués par des facteurs de confusion, en particulier le niveau socioéconomique ou le niveau d’éducation, qui n’a pas été contrôlé dans ces études. Dans ce sens, plusieurs travaux indiquent que les patients présentant un niveau de revenu ou d’éducation plus faible sont caractérisés par des niveaux plus élevés de peur du mouvement, et globalement de barrières perçues (Cavalcante et coll., 2005 ; Damush et coll., 2005

; Lööf et coll., 2015

, troubles ostéo-articulaires ; Oyekanmi et Paxton, 2014

, cancer). Vancampfort et coll. (2016

, troubles mentaux) indiquent également que ces patients ont moins d’autodétermination envers l’activité physique.
Plusieurs études soulignent des différences en termes de motivation en fonction du sexe des patients. Ainsi, d’après Marzolini et coll. (2010

) chez des personnes atteintes de maladies cardiovasculaires, les hommes pratiquent plus pour leur apparence, les femmes pour prévenir l’ostéoporose, tandis que pour Ferrand et coll. (2008

) les femmes diabétiques de type 2 pratiquent plus pour le groupe et les bénéfices psychologiques, les hommes pour gérer leur maladie. Damush et coll. (2005

) confirment que le soutien social est plus motivant pour les femmes, et McDevitt et coll. (2006

) soulignent le souhait des femmes de pratiquer entre elles. Plus globalement, les femmes présenteraient des niveaux de barrières plus élevés et une efficacité perçue plus faible vis-à-vis de ces barrières (Blanchard et coll., 2002

; Kang et coll., 2014

, cancer ; Wanko et coll., 2004, diabète de type 2). Un résultat assez récurrent concerne le conflit entre la pratique d’une activité physique et les responsabilités familiales, qui est significativement plus rapporté par les femmes atteintes de maladie chronique que par les hommes (Ottenbacher et coll., 2011

). Celles-ci ont du mal à s’accorder du temps pour faire de l’activité physique, car elles se sentent responsables de leur famille (Hefferon et coll., 2013

; Lawton et coll., 2006

; Petursdottir et coll., 2010

; Pentecost et coll., 2011

), qu’elles font passer avant leurs problèmes de santé.
La partie précédente a souligné que les processus motivationnels à l’origine de l’engagement dans la pratique d’une activité physique régulière sont largement transversaux aux différentes maladies chroniques ; certains de ces processus se traduisent toutefois d’une façon spécifique selon les caractéristiques des pathologies. Les barrières liées aux symptômes et à leur exacerbation potentielle dans le cadre de la pratique d’une activité physique peuvent par exemple s’exprimer différemment. Dans le cas des maladies respiratoires, Danilak et coll. (BPCO)

soulignent la peur des patients d’être essoufflés ; la dyspnée est donc une barrière particulièrement importante, et plusieurs études indiquent une forte préoccupation pour les conditions météo (froid, vent, humidité) qui peuvent représenter un contexte très défavorable à l’activité physique (Fuller et coll., 2016 ; Hartman et coll., 2013

; Mancuso, 2006

; O’Shea et coll., 2007

; Stewart et coll., 2014

; Thorpe et coll., 2014). De leur côté, les patients diabétiques déclarent craindre une hypoglycémie pendant leur séance d’activité physique (Lascar et coll., 2014

; Thomas et coll., 2004

) et/ou le fait de faire un malaise (Lawson et coll., 2006). Les personnes ayant de l’arthrose aux genoux anticipent davantage de douleur pendant ou après la séance (Holden et coll., 2012

) ; et les insuffisants cardiaques appréhendent l’augmentation de leur rythme cardiaque (Albert et coll., 2015

).
En ce qui concerne les patients atteints d’un cancer, la barrière la plus saillante est clairement liée aux effets secondaires occasionnés par les traitements ; ce constat est partagé pour l’ensemble des cancers étudiés (sein, Hefferon et coll., 2013

; Husebo et coll., 2014

; Ingram et coll., 2010

; Courneya et coll., 2008

; colorectal, Courneya et coll., 2005

; prostate, Falzon et coll., 2012

; Keogh et coll., 2013

; moelle osseuse, Craike et coll., 2013

; cancer pédiatrique, Götte et coll., 2014

).
Les effets secondaires des traitements ressortent également comme un frein important à la pratique pour les personnes atteintes de troubles mentaux, ceux-ci ayant souvent un effet sédatif (Glover et coll., 2013

; Johnstone et coll., 2009

; McDevitt et coll., 2006

). Les comorbidités physiques, notamment le surpoids, qui peut être favorisé par la médication, sont également une barrière à la pratique (Johnstone et coll., 2009

; McDevitt et coll., 2006

). Toutefois, la médication elle-même ne semble pas être corrélée à la motivation des patients (Vancampfort et coll., 2015

).
Certains symptômes psychologiques (crises d’angoisse, paranoïa, agoraphobie...) induisent une forte anxiété sociale qui contribue à limiter les activités et en particulier l’activité physique (Bassilios et coll., 2015 ; Johnstone et coll., 2009

; Rastad et coll., 2014

, schizophrénie). Ainsi, Vancampfort et coll. (2015

) rapportent une corrélation négative entre le niveau de symptômes négatifs et l’autodétermination des patients (par exemple, orientation vers le plaisir et les bénéfices attendus).
Les préférences personnelles en matière d’activité physique
Quelques études ont cherché à mettre en évidence la nature des activités physiques susceptibles d’être les plus motivantes pour les personnes atteintes de maladie chronique, ainsi que les modalités de pratique les plus propices à leur engagement à court et long terme. Globalement, ces études ne permettent pas de tirer de conclusion claire, et indiquent une variabilité importante en termes de préférences personnelles pour certaines activités et leurs modalités de pratique.
Dans le cadre de programme de réadaptation, quelques éléments sont disponibles au niveau de la motivation et de l’engagement dans des activités de type endurance
versus force. Jurkiewicz et coll. (2011

, AVC) ne rapportent pas de différence d’assiduité de la part des patients ayant suivi ces deux types de programmes de réentraînement. Tulloch et coll. (2013

, diabète de type 2) ont constaté plus de déclin de l’activité physique dans le groupe « force » ; toutefois les patients de ce groupe ont également rapporté avoir perçu moins de soutien de la part de leur superviseur. Enfin, Heinrich et coll. (2014

) indiquent des niveaux d’amusement perçu comparables et élevés à la fin d’un programme aérobie
versus crossfit8
Le crossFit est une méthode d’entraînement physique dont l’objectif est de développer simultanément : l’agilité, l’équilibre, la résistance, la coordination, la vitesse, la puissance, la précision, la force, l’endurance cardiovasculaire, et la flexibilité. Pour ce faire, les différents exercices font travailler plusieurs muscles à la fois mais différents chaque jour, pour dépenser un maximum d’énergie.
chez de jeunes étudiants en surpoids ou obèses.
Dans des études avec un questionnement plus ouvert, il ressort que certains patients n’ont pas de préférence pour des activités physiques particulières (McDevitt et coll., 2006

, troubles mentaux). Dans plusieurs études, la marche apparaît comme une activité préférentielle pour une proportion importante de personnes, parfois suivie de façon marquée par une autre activité comme la natation (Philip et coll., 2014

, cancer du poumon), les étirements (Kartolo et coll., 2015

, cancer du poumon), le jardinage ou le vélo (Wanko et coll., diabète de type 2), voire un ensemble d’autres activités variées (Carpiniello et coll., 2013

; Ussher et coll., 2007

, troubles mentaux). Il faut néanmoins prendre ces résultats avec précautions, car la méthodologie de ces travaux n’est pas toujours très précise et n’est pas toujours comparable (
i.e., choix forcé ou non, liste plus ou moins importante d’activités ; activités sportives et/ou ou activités de la vie quotidienne).
|
« Vous dansez ? »
Mangeri et coll. (2014  ) rapportent chez des diabétiques de type 2 que la participation à un programme de danse de salon et latino induit les mêmes effets physiologiques qu’une activité physique plus classique, supervisée ou non, choisie par les patients (par exemple, marche, vélo, natation). Cependant, les auteurs constatent que la quantité totale d’activité physique pratiquée tend à diminuer dans le temps pour le groupe qui pratique une activité classique, alors qu’elle reste constante dans le groupe de danseurs. De leur côté, Kaltsatou et coll. (2014  ) ont comparé les effets d’un programme de réentraînement « classique » combinant des exercices d’endurance et de force, à un programme de danse grecque traditionnelle, dans un échantillon d’insuffisants cardiaques. Si les deux groupes ont démontré une amélioration de la condition physique comparable, seuls les participants du groupe danse ont vu leur niveau d’intérêt et d’amusement augmenter au cours de l’étude. |
|
Parmi les modalités de pratique examinées, la principale question posée concerne le fait de pratiquer seul(e) ou en groupe. Très clairement, les réponses des personnes malades chroniques à cette question sont partagées, et des pourcentages sensiblement équivalents de patients déclarent une préférence pour une pratique individuelle ou collective, ou ne pas avoir de préférence (Carpiniello et coll., 2013

; McDevitt et coll., 2006

; Rastad et coll., 2014

; Ussher et coll., 2007

, troubles mentaux ; Poltawski et coll., 2015

, AVC ; Petursdottir et coll., 2010

, arthrose). Enfin, de façon plus ponctuelle Blaney et coll. (2013

, cancer) rapportent une préférence marquée pour la pratique d’une activité physique en musique.
Agir sur les motivations à pratiquer une activité physique
Des techniques très différentes peuvent être identifiées dans la littérature comme stratégies de promotion de l’activité physique. Des études qualitatives montrent que les interventions auprès des personnes atteintes de maladies chroniques qui pratiquent une activité physique régulièrement, en particulier après un programme encadré, utilisent des stratégies aussi diverses que la fixation d’objectifs ou le fait de recevoir des appels d’un professionnel de santé (Donnelly et coll., 2013

, cancer de l’utérus), l’enregistrement des comportements d’activité physique, la réévaluation cognitive
9
Travail de transformation des pensées négatives relatives à l’activité physique.
(Scott et coll., 2015

, échantillon mixte), ou encore plusieurs stratégies de changements de comportements simultanément tels que le contre conditionnement
10
Remplacement du comportement « néfaste » (être dans son canapé pour regarder la télé) par un comportement alternatif (faire du vélo d’appartement).
, ou le support social... (Romain et coll., 2015

, diabète de type 2). En plus de cette diversité de techniques, la recherche interventionnelle se caractérise bien souvent par l’utilisation combinée de plusieurs techniques, afin d’agir de la façon la plus efficace possible sur la motivation des patients.
Une méta-analyse récente indique que le fait de s’appuyer sur un modèle théorique de la motivation pour concevoir une intervention résulte globalement en une augmentation significative de la quantité d’activité physique chez l’adulte (Gourlan et coll., 2016

). Environ 50 % des 82 études incluses dans cette méta-analyse concernaient un échantillon de personnes âgées ou de personnes atteintes de maladie chronique. Les auteurs indiquent cependant que la qualité d’implémentation des modèles théoriques de ces travaux reste modeste. De plus, des interventions « a-théoriques » peuvent s’appuyer sur des stratégies susceptibles d’avoir un impact significatif sur la motivation des participants, bien que cela ne soit pas évalué. Dans ce sens, Prestwich et coll. (2014

) ne trouvent pas de différences d’efficacité sur l’activité physique entre les études interventionnelles s’étant ou non appuyées sur une théorie. Ces deux méta-analyses rapportent également un niveau d’efficacité comparable entre les sous-ensembles d’études s’appuyant sur des théories différentes.
Afin de synthétiser les principaux résultats de cette littérature, deux tableaux synthétiques sont proposés, plutôt qu’une description minutieuse de chacune des interventions réalisées auprès de personnes malades chroniques (il s’agit en grande majorité d’essais randomisés contrôlés).
Le tableau 3.I

présente les conclusions des études ayant cherché à agir sur la motivation des patients (et parfois leur niveau d’activité physique). Les éléments pour lesquels des résultats significatifs ont été obtenus sont indiqués. La colonne de droite précise quelles combinaisons de techniques d’intervention ont été employées ainsi que le moment de l’intervention.
Le tableau 3.II détaille quant à lui les techniques utilisées dans ces interventions, sur la base de la taxonomie CALO-RE (Michie et coll., 2011

). Le tableau précise à quel niveau du parcours de soin des patients ces techniques ont été employées (selon les études, en parallèle d’un programme d’activité physique supervisé, ou de façon indépendante). Cependant, cela n’implique pas qu’elles ne peuvent pas être appliquées à d’autres moments. De plus, pour certaines techniques d’intervention, différents médias de diffusion ont pu être utilisés (entretien, appel téléphonique, SMS, site internet, carnet de suivi, brochure)
11
L’efficacité de la plupart de ces techniques sur l’activité physique chez les malades chroniques est également discutée dans la littérature (O’Halloran et coll., 2014

, surpoids et obésité ; Bélanger-Gravel et coll., 2010 ; maladies cardiovasculaires, Ferrier et coll., 2011

; Karmali et coll., 2014

, Morris et coll., 2014

, Tierney et coll., 2012

; troubles ostéo-articulaires, Beinart et coll., 2013

).
.
Tableau 3.I Principaux résultats des études interventionnelles à orientation motivationnelle chez les malades chroniques
|
Référence
|
Pathologie (échantillon)
|
Mesure de l’AP
|
Variables motivationnelles
|
Intervention1
|
|
Pathologies cancéreuses
|
Bennett et coll., 2007 
|
Sein (n = 56)
|
Auto-rapportée
|
Auto-efficacité*
|
PAP ; 3-5, 7, 8, 13, 15
|
|
Falzon et coll., 2014
|
Sein (n = 158)
|
-
|
Auto-efficacité* ; bénéfices/risques*
|
SC ; 1, 11
|
Mosher et coll., 2013 
|
Sein et prostate (n = 543)
|
Auto-rapportée
|
Auto-efficacité ; barrières
|
SC ; 1, 3, 4, 6, 7
|
Peddle-McIntyre et coll., 2013  2 2
|
Poumon (n = 15)
|
-
|
Attitudes ; normes sociales ; contrôle perçu* ; intentions
|
PAP ; 5, 7
|
Rogers et coll., 2011 
|
Sein (n = 41)
|
Objective (actimètre)
|
Auto-efficacité ; barrières* ; amusement* ; peur du mouvement
|
PAP ; 1-3, 11, 12, 14
|
Trinh et coll., 2014 
|
Sein (n = 87)
|
Auto-rapportée
|
Auto-efficacité ; normes sociales* ; contrôle perçu ; intentions
|
PAP ; 1, 3, 4, 12
|
|
Pathologies cardiovasculaires
|
Aliabad et coll., 2014 
|
Cardiopathie ischémique (n = 96)
|
Auto-rapportée*
|
Bénéfices/risques* ; auto-efficacité* ; intentions* ; soutien social*
|
PAP ; 1, 3, 4, 9, 12, 13
|
Antypas et Wangberg, 2014 
|
Différentes pathologies (n = 69)
|
Auto-rapportée*
|
Auto-efficacité ; intentions
|
PAP ; 4, 5
|
|
Duncan et coll., 2013
|
Insuffisance cardiaque (n = 42)
|
Comportementale (assiduité)*
|
Auto-efficacité*
|
PAP ; 2, 4, 6, 8, 11
|
Janssen et coll., 2014 
|
Cardiopathie ischémique (n = 210)
|
Objective*
|
Planification*
|
Post ; 1-13
|
Maddison et Prapavessis, 2004 
|
Cardiopathie ischémique (n = 171)
|
Auto-rapportée*
|
Auto-efficacité* ; auto-efficacité barrières
|
PAP ; 2, 8, 11
|
McCall et Ginis, 2004 
|
Pathologie coronaire (n = 60)
|
Comportementale*
|
Sévérité* ; bénéfices ; barrières*
|
PAP ; 1
|
Mildestvedt et coll., 2008 
|
Pathologie coronaire (n = 217)
|
Auto-rapportée
|
Soutien du superviseur ; compétence perçue ; autodétermination
|
PAP ; 1, 4, 11
|
Moore et coll., 2006 
|
Différentes pathologies (n = 250)
|
Objective*
|
Bénéfices ; barrières ; auto-efficacité ; soutien social
|
Post ; 4, 8, 11, 13
|
Pinto et Dunsiger, 2015 
|
Différentes pathologies (n = 130)
|
Auto-rapportée
|
Auto-efficacité ; bénéfices/risques ; soutien social* ; amusement
|
Post ; 1-4, 6-8, 10, 12
|
Sniehotta et coll., 2005 
|
Pathologie coronaire (n = 240)
|
-
|
Auto-efficacité* ; intentions*
|
PAP ; 3, 4 ; Post ; 5
|
|
Maladies métaboliques
|
Annesi et coll., 2011 
|
Obésité (n = 137)
|
Comportementale
|
Auto-efficacité*
|
PAP ; 3, 4, 6, 7, 14
|
Bélanger-Gravel et coll., 2013 
|
Obésité (n = 101)
|
Objective*
|
Contrôle perçu ; auto-efficacité ; intentions
|
SC ; 1, 3-8
|
Gourlan et coll., 2013 
|
Obésité (n = 62)
|
Auto-rapportée et objective*
|
Soutien du superviseur * ; compétence perçue ; autodétermination*
|
SC ; 1, 2, 4, 7, 8, 15
|
Gourlan et coll., 2014 2
|
Obésité (n = 18)
|
Auto-rapportée*
|
Autodétermination*
|
PAP ; 1, 2, 4, 6, 7
|
Silva et coll., 2010 
|
Surpoids et obésité (n = 239)
|
Auto-rapportée*
|
Soutien du superviseur* ; compétence perçue* ; autodétermination*
|
SC ; 1, 2, 3, 4, 6, 7
|
|
Pathologies psychiatriques
|
Littlecott et coll., 2014 
|
Anxiété-dépression (n = 1 080)
|
Auto-rapportée*
|
Soutien du superviseur* ; compétence perçue ; autodétermination*
|
PAP ; 4, 7, 8, 15
Post ; 2, 13
|
|
Pathologies ostéo-articulaires
|
Basler et coll., 2007 
|
Lombalgie chronique (n = 170)
|
Auto-rapportée
|
Intentions
|
PAP ; 1, 3, 7, 12, 13
|
Coppack et coll., 2012 
|
Lombalgie chronique (n = 48)
|
Auto-rapportée*
|
Autodétermination* ; auto-efficacité*
|
PAP ; 4, 6
|
Desai et coll., 2014 
|
Arthrite (n = 486)
|
-
|
Barrières* ; bénéfices/risques* ; intentions*
|
Post ; 4, 7
|
Göhner et Schlicht, 2006 
|
Lombalgie chronique (n = 47)
|
Auto-rapportée*
|
Auto-efficacité* ; barrières* ; intentions*
|
PAP ; 1, 3, 4, 6, 7
|
Linden et coll., 2014 
|
Lombalgie chronique (n = 103)
|
-
|
Contrôle perçu ; peur du mouvement* ; douleur
|
PAP ; 1, 3, 4, 14
|
Mattukat et coll., 2014 
|
Rhumatisme inflammatoire (n = 307)
|
Auto-rapportée*
|
Auto-efficacité*
|
PAP ; 1-4 ; Post ; 5
|
Vong et coll., 2011 
|
Lombalgie chronique (n = 76)
|
Comportementale*
|
Auto-efficacité ; bénéfices* ; douleur
|
PAP ; 1, 4
|
Fleig et coll., 2013 
|
Mixte (pathologies ostéo-articulaires et cardiovasculaires) (n = 1166)
|
Auto-rapportée*
|
Auto-efficacité* ; planification*
|
Post ; 4, 6, 9
|
* résultats significatifs ; 1 les numéros indiqués correspondent aux techniques utilisées dans l’intervention telles que décrites dans le tableau 3.II ; 2 ces études ne sont pas des essais randomisés contrôlés.
PAP : Programme d’activité physique ; SC = Soins courants ; Post : Post-programme d’activité physique.
Tableau 3.II Description des techniques d’intervention utilisées dans les essais cliniques efficaces pour promouvoir l’activité physique
|
Interventions
|
Programme d’AP
|
Post-programme
Soins courants
|
|
1. Information sur les effets du comportement (coûts et bénéfices pour la santé de l’individu)
|
21/38 (55 %)
|
1/5 (20 %)
9/17 (53 %)
|
|
2. Informations sur les activités pouvant être pratiquées et les opportunités de pratique (lieux, structures)
|
11/15 (73 %)
|
1/5 (20 %)
9/13 (69 %)
|
|
3. Anticipation des barrières (potentiels conflits de buts) et résolution de problèmes
|
19/32 (59 %)
|
1/5 (20 %)
3/10 (30 %)
|
|
4. Fixation d’objectifs (choix personnel de la nature, fréquence, intensité, durée de l’AP pratiquée)
|
26/39 (67 %)
|
5/14 (36 %)
7/14 (50 %)
|
|
5. Rappel des objectifs fixés et des séances prévues
|
3/9 (33 %)
|
2/4 (50 %)
1/5 (20 %)
|
|
6. Feedback sur le comportement (en particulier par rapport aux objectifs)
|
7/9 (78 %)
|
4/8 (50 %)
3/10 (30 %)
|
|
7. Renforcement (encouragements, félicitations) suite à la réalisation du comportement
|
7/15 (47 %)
|
1/5 (20 %)
5/11 (45 %)
|
|
8. Monitoring de l’adoption du comportement par le patient (journal)
|
4/6 (67 %)
|
2/10 (20 %)
5/9 (56 %)
|
|
9. Rappel d’une expérience positive (situation vécue comme une réussite quant à l’adoption du comportement)
|
5/5 (100 %)
|
3/3 (100 %)
|
|
10. Utilisation de signaux pour déclencher le comportement (par exemple, entre plusieurs actions habituelles)
| |
1/5 (20 %)
|
|
11. Comparaison sociale (témoignage de patients ayant réussi à mettre en place le comportement)
|
4/12 (33 %)
|
1/5 (20 %)
2/2 (100 %)
|
|
12. Implication des proches (soutien et pratique conjointe de l’activité)
|
9/18 (50 %)
|
1/5 (20 %)
3/4 (75 %)
|
|
13. Stratégies de faire face à la rechute (anticipation de la gestion de périodes où le comportement n’est plus adopté)
|
6/9 (67 %)
|
1/5 (20 %)
|
|
14. Réévaluation cognitive (transformation des pensées négatives)
|
5/10 (50 %)
| |
|
15. Entretien motivationnel (méthode clinique basée sur l’initiative du patient, la minimisation de la résistance au changement et la prise en compte de son ambivalence)
|
1/1 (100 %)
|
4/5 (80 %)
|
Note : les colonnes de droite synthétisent la proportion de résultats significatifs sur l’ensemble des hypothèses testées ; les cellules vides témoignent de l’absence d’étude ayant inclus certaines techniques dans des interventions visant à promouvoir l’activité physique auprès de personnes atteintes de maladies chroniques à certains moments de leur parcours de santé.
Cette représentation dichotomique, avec les variables motivationnelles d’un côté et les techniques de l’autre, est loin d’être le fruit du hasard. En effet, deux lignes de recherche se sont longtemps développées de façon relativement autonome, une première en psychologie de la santé ; une autre davantage orientée sur les aspects cliniques, en médecine comportementale. En conséquence, la construction d’interventions dans lesquelles le choix de techniques est justifié théoriquement par des effets attendus sur une ou plusieurs variable(s) motivationnelle(s), et la mesure de ces variables, reste une exception (Gourlan et coll., 2016

). Cependant, il faut souligner les efforts récemment opérés par certains auteurs pour tenter de réconcilier ces champs et leurs terminologies. Par exemple, Kok et coll. (2016)

ont récemment publié un article qui détaille la nature des processus psychologiques sur lesquels agir, et les techniques à mettre en œuvre dans ce sens.
Conclusion
En conclusion, l’engagement durable des personnes atteintes de maladie chronique dans une activité physique est principalement motivé par le plaisir et l’intérêt qu’elles y trouvent, les bénéfices pour leur santé physique et leur bien-être psychologique. Quelques études mettent également en avant le rôle joué par l’image de soi de ces personnes vis-à-vis d’elles-mêmes. Les principales barrières à la pratique de l’activité physique sont liées à leur état de santé, et aux symptômes (douleur, fatigue...), qui peuvent résulter des soins reçus. En revanche, les motivations liées à une pratique pour satisfaire son entourage ou liées aux risques perçus semblent avoir peu de lien avec les comportements. Les croyances des individus en leurs capacités à pratiquer des activités physiques, en particulier dans des circonstances contraignantes (du fait de leur état de santé, de leur environnement de pratique ou des autres activités et rôles à assumer), représentent un facteur très important. L’environnement social (incluant le corps médical, les professionnels supervisant la pratique d’activité physique, les pairs, la famille) peut influencer de façon plus ou moins favorable la motivation de ces personnes, en fonction des messages adressés et des comportements adoptés. Enfin, si les intentions et la planification sont un processus incontournable dans un premier temps, la création de routines devient ensuite une nécessité pour que l’activité physique devienne un comportement adopté de façon automatique, ou habituelle.
La plupart des processus motivationnels opèrent de façon transversale dans toutes les populations de personnes malades chroniques, bien que certaines dimensions ou barrières s’expriment de façon plus ou moins marquée selon les individus (âge, niveau de revenu ou d’éducation, genre, pathologie...). Concernant les modalités de pratique, des différences inter-individuelles importantes ont été identifiées, que ce soit concernant la nature de l’activité physique réalisée, ou le contexte (pratique individuelle ou collective ; avec d’autres patients ou non).
Enfin, un certain nombre de techniques d’intervention ont été identifiées comme des leviers efficaces pour favoriser la motivation des personnes atteintes de maladies chroniques envers la pratique de l’activité physique, que ce soit en cours de réadaptation, en post-réadaptation ou dans le cadre des soins courants.
Références
[1] Ajzen I. The theory of planned behavior.
In: P.A.M. Lange, A.W. Kruglanski, E.T. Higgins, editors.
Handbook of theories of social psychology.
London, UK:Sage;
2012.
p. 438
-59

[2] Albert NM, Forney J, Slifcak E, Sorrell J. Understanding physical activity and exercise behaviors in patients with heart failure.
Heart Lung. 2015;
44:2
-8

[3] Aliabad HO, Vafaeinasab M, Morowatisharifabad MA, et al . Maintenance of physical activity and exercise capacity after rehabilitation in coronary heart disease: a randomized controlled trial.
Glob J Health Sci. 2014;
6:198
-208

[4] Altenburg WA, Ten Hacken NHT, Bossenbroek L, et al . Short and long term effects of a physical activity counselling programme in COPD: a randomized controlled trial.
Respiratory Med. 2013;
109:112
-21

[5] Annesi J, Unruh J, Marti C, Gorjala S, Tennant G. Effect of the coach approach intervention on adherence to exercise in obese women: assessing the mediation of social cognitive theory factors.
Res Q Exerc Sport. 2011;
82:99
-108

[6] Antypas K, Wangberg S. An Internet- and mobile-based tailored intervention to enhance maintenance of physical activity after cardiac rehabilitation: short-term results of a randomized controlled trial.
J Med Internet Res. 2014;
16:78
-95

[7] Arnold E, Bruton A, Ellis-Hill C. Adherence to pulmonary rehabilitation: a qualitative study.
Respir Med. 2006;
100:1716
-23

[8] Bandura A. Self-efficacy: the exercise of control.
New York, NY:Freeman;
1997.

[9] Basen-Engquist K, Carmack C, Li Y, et al . Social-cognitive theory predictors of exercise behavior in endometrial cancer survivors.
Health Psychol. 2013;
32:1137
-48

[10] Basler H, Bertalanffy H, Quint S, et al . TTM-based counselling in physiotherapy does not contribute to an increase of adherence to activity recommendations in older adults with chronic low back pain: a randomised controlled trial.
Eur J Pain. 2007;
11:31
-7

[11] Basler H, Luckmann J, Wolf U, Quint S. Fear-avoidance beliefs, physical activity, and disability in elderly individuals with chronic low back pain and healthy controls.
Clin J Pain. 2008;
24:604
-10

[12] Bassilios B, Judd F, Pattison P. Why don’t people diagnosed with schizophrenia spectrum disorders (SSDs) get enough exercise?.
Australas Psychiatry. 2014;
22:71
-7

[13] Beinart N, Goodchild C, Weinman J, et al . Individual and intervention-related factors associated with adherence to home exercise in chronic low back pain: a systematic review.
Spine J. 2013;
13:1940
-50

[14] Bélanger-Gravel A, Godin G, Vezina-Im L, et al . The effect of theory-based interventions on physical activity participation among overweight/obese individuals: a systematic review.
Obesity Rev. 2011;
12:430
-9

[15] Bélanger-Gravel A, Godin G, Bilodeau A, et al . Physical activity beliefs among overweight/obese older adults: result from a theory of planned behavior elicitation study.
Int J Sport Psychol. 2013;
44:145
-59

[16] Bélanger-Gravel A, Godin G, Bilodeau A, Poirier P. The effect of implementation intentions on physical activity among obese older adults: a randomised control study.
Psychol Health. 2013;
28:217
-33

[17] Bennett J, Lyons K, Winters S, Nail L, Scherer J. Motivational interviewing to increase physical activity in long-term cancer survivors: a randomized controlled trial.
Nurs Res. 2007;
56:18
-27

[18] Beverly E, Wray L. The role of collective efficacy in exercise adherence: a qualitative study of spousal support and type 2 diabetes management.
Health Educ Res. 2010;
25:211
-23

[19] Bezyak J, Berven N, Chan F. Stages of change and physical activity among individuals with severe mental illness.
Rehabil Psychol. 2011;
56:182
-90

[20] Blanchard C, Reid R, Morrin L, et al . Barrier self-efficacy and physical activity over a 12-month period in men and women who do and do not attend cardiac rehabilitation.
Rehabil Psychol. 2007;
52:65
-73

[21] Blanchard C, Rodgers W, Courneya K, et al . Does barrier efficacy mediate the gender-exercise adherence relationship during phase II cardiac rehabilitation?.
Rehabil Psychol. 2002;
47:106
-20

[22] Blaney J, Lowe-Strong A, Rankin J, et al . The cancer rehabilitation journey: barriers to and facilitators of exercise among patients with cancer-related fatigue.
Phys Ther. 2010;
90:1135
-47

[23] Blaney J, Lowe-Strong A, Rankin-Watt J, et al . Cancer survivors’ exercise barriers, facilitators and preferences in the context of fatigue, quality of life and physical activity participation: a questionnaire-survey.
Psycho-Oncology. 2013;
22:186
-94

[24] Bock B, Albrecht A, Traficante R, et al . Predictors of exercise adherence following participation in a cardiac rehabilitation program.
Int J Behav Med. 1997;
4:60
-75

[25] Bonaksen T. Participation in physical activity among inpatients with several mental illness: a pilote study.
Int J Ther Rehab. 2011;
18:91
-9

[26] Booth A, Lowis C, Dean M, et al . Diet and physical activity in the self-management of type 2 diabetes: barriers and facilitators identified by patients and health professionals.
Prim Health Care Res Dev. 2013;
14:293
-306

[27] Bossenbroek L, De Greef M, Wempe J, et al . Daily physical activity in patients with chronic obstructive pulmonary disease: a systematic review.
COPD. 2011;
8:306
-19

[28] Brunet J, Sabiston C, Gaudreau P. A prospective investigation of the relationships between self-presentation processes and physical activity in women treated for breast cancer.
Health Psychol. 2014;
33:205
-13

[29] Brunet J, Taran S, Burke S, Sabiston C. A qualitative exploration of barriers and motivators to physical activity participation in women treated for breast cancer.
Disabil Rehabil. 2013;
35:2038
-45

[30] Campbell R, Evans M, Tucker M, et al . Why don’t patients do their exercises? Understanding non-compliance with physiotherapy in patients with osteoarthritis of the knee.
J Epidemiol Community Health. 2001;
55:132
-8

[31] Carpiniello B, Primavera D, Pilu A, et al . Physical activity and mental disorders: a case-control study on attitudes, preferences and perceived barriers in Italy.
J Ment Health. 2013;
22:492
-500

[32] Casey D, De C, Dasgupta K. Understanding physical activity facilitators and barriers during and following a supervised exercise programme in type 2 diabetes: a qualitative study.
Diabet Med. 2010;
27:79
-84

[33] Cavalcante B, Farah B, Barbosa J, et al . Are the barriers for physical activity practice equal for all peripheral artery disease patients?.
Arch Phys Med Rehabil. 2015;
96:248
-52

[34] Chevance G, Caudroit J, Romain A, Boiche J. The adoption of physical activity and eating behaviors among persons with obesity and in the general population: the role of implicit attitudes within the theory of planned behavior.
Psychol Health Med. 2017a;
22:319
-24

[35] Chevance G, Heraud N, Varray A, Boiche J. Change in explicit and implicit motivation toward physical activity and sedentary behavior in pulmonary rehabilitation and associations with postrehabilitation behaviors.
Rehab Psychol. 2017b;
62:119
-29

[36] Clark A, Mundy C, Catto S, Macintyre P. Participation in community-based exercise maintenance programs after completion of hospital-based cardiac rehabilitation: a mixed-method study.
J Cardiopulm Rehabil Prev. 2011;
31:42
-6

[37] Coppack R, Kristensen J, Karageorghis C. Use of a goal setting intervention to increase adherence to low back pain rehabilitation: a randomized controlled trial.
Clin Rehab. 2012;
26:1032
-42

[38] Courneya K, Friedenreich C, Sela R, et al . The group psychotherapy and home-based physical exercise (group-hope) trial in cancer survivors: physical fitness and quality of life outcomes.
Psychooncology. 2003;
12:357
-74

[39] Courneya K, Friedenreich C, Sela R, et al . Correlates of adherence and contamination in a randomized controlled trial of exercise in cancer survivors: an application of the theory of planned behavior and the five factor model of personality.
Ann Behav Med. 2002;
24:257
-68

[40] Courneya K, Friedenreich C, Quinney H, et al . A longitudinal study of exercise barriers in colorectal cancer survivors participating in a randomized controlled trial.
Ann Behav Med. 2005;
29:147
-53

[41] Courneya K, Jones L, Mackey J, Fairey A. Exercise beliefs of breast cancer survivors before and after participation in a randomized controlled trial.
Int J Behav Med. 2006;
13:259
-64

[42] Courneya K, Mckenzie D, Reid R, et al . Barriers to supervised exercise training in a randomized controlled trial of breast cancer patients receiving chemotherapy.
Ann Behav Med. 2008;
35:116
-22

[43] Craike M, Hose K, Livingston P. Physical activity participation and barriers for people with multiple myeloma.
Support Care Cancer. 2013;
21:927
-34

[44] Culos-Reed S, Shields C, Brawley L. Breast cancer survivors involved in vigorous team physical activity: psychosocial correlates of maintenance participation.
Psycho-Oncology. 2005;
14:594
-605

[45] Damush T, Perkins S, Mikesky A, et al . Motivational factors influencing older adults diagnosed with knee osteoarthritis to join and maintain an exercise program.
J Aging Phys Act. 2005;
13:45
-59

[46] Danilack V, Weston N, Richardson C, et al . Reasons persons with COPD do not walk and relationship with daily step count.
COPD. 2014;
11:290
-9

[47] Davis A. Exercise adherence in patients with chronic obstructive pulmonary disease: an exploration of motivation and goals.
Rehab Nursing. 2007;
32:104
-10

[48] Dean S. Managing time: an interpretative phenomenological analysis of patients’ and physiotherapists’ perceptions of adherence to therapeutic exercise for low back pain.
Disabil Rehabil. 2005;
27:625
-36

[49] Deci E, Ryan R. The what and why of goal pursuits: human needs and the self-determination of behavior.
Psychol Inquiry. 2000;
11:227
-68

[50] Desai P, Hughes S, Peters K, Mermelstein R. Impact of telephone reinforcement and negotiated contracts on behavioral predictors of exercise maintenance in older adults with osteoarthritis.
Am J Health Behav. 2014;
38:465
-77

[51] Dohnke B, Nowossadeck E, Müller-Fahrnow W. Motivation and participation in a phase-III cardiac rehabilitation programme: an application of the health action process approach.
Res Sports Med. 2010;
18:219
-35

[52] Donnelly C, Lowe-Strong A, Rankin J, et al . A focus group study exploring gynecological cancer survivors’ experiences and perceptions of participating in a RCT testing the efficacy of a home-based physical activity intervention.
Support Care Cancer. 2013;
21:1697
-708

[53] Duncan K, Pozehl B, Hertzog M, Norman J. Psychological responses and adherence to exercise in heart failure.
Rehabil Nurs. 2014;
39:130
-9

[54] Dutton G, Johnson J, Whitehead D, Bodendos J, Brantley P. Barriers to physical activity among predominantly low-income African-American patients with type 2 diabetes.
Diabetes Care. 2005;
28:1209
-10

[55] Edmunds J, Ntoumanis N, Duda J. Adherence and well-being in overweight and obese patients referred to an exercise on prescription scheme: a self-determination theory perspective.
Psychol Sport Exerc. 2007;
8:722
-40

[56] Egan A, Mahmood W, Fenton R, et al . Barriers to exercise in obese patients with type 2 diabetes.
QJM. 2013;
106:635
-8

[57] Escolar-Reina P, Medina-Mirapeix F, Gascon-Canovas J, et al . How do care-provider and home exercise program characteristics affect patient adherence in chronic neck and back pain: a qualitative study.
BMC Health Serv Res. 2010;
10:60

[58] Falzon C, Chalabaev A, Schuft L, et al . Beliefs about physical activity in sedentary cancer patients: an in-depth interview study in France.
Asian Pac J Cancer Prev. 2012;
13:6033
-8

[59] Falzon C, Radel R, Cantor A, D’arripe-Longueville F. Understanding narrative effects in physical activity promotion: the influence of breast cancer survivor testimony on exercise beliefs, self-efficacy, and intention in breast cancer patients.
Support Care Cancer. 2015;
23:761
-8

[60] Ferrand C, Perrin C, Nasarre S. Motives for regular physical activity in women and men: A qualitative study in French adults with type 2 diabetes, belonging to a patients’ association.
Health Soc Care Community. 2008;
16:511
-20

[61] Ferrier S, Blanchard C, Vallis M, Giacomantonio N. Behavioural interventions to increase the physical activity of cardiac patients: a review.
Eur J Cardiovasc Prev Rehab. 2011;
18:15
-32

[62] Fischer M, Scharloo M, Abbink J, et al . Participation and drop-out in pulmonary rehabilitation: a qualitative analysis of the patient’s perspective.
Clin Rehabil. 2007;
21:212
-21

[63] Fleig L, Pomp S, Schwarzer R, Lippke S. Promoting exercise maintenance: how interventions with booster sessions improve long-term rehabilitation outcomes.
Rehabil Psychol. 2013;
58:323
-33

[64] Fletcher S, Burley M, Thomas K, Mitchell E. Feeling supported and abandoned: mixed messages from attendance at a rural community cardiac rehabilitation program in Australia.
J Cardiopulm Rehabil Prev. 2014;
34:29
-33

[65] Fortier M, Sweet S, Tulloch H, et al . Self-determination and exercise stages of change: results from the diabetes aerobic and resistance exercise trial.
J Health Psychol. 2012 [Epub 2011 May 24];
17:87
-99

[66] Fuller B, Stewart Williams J, Byles J. Active living: the perception of older people with chronic conditions.
Chronic Illn. 2010;
6:294
-305

[67] Gho S, Munro B, Jones S, Steele J. Perceived exercise barriers explain exercise participation in Australian women treated for breast cancer better than perceived exercise benefits.
Phys Ther. 2014;
94:1765
-74

[68] Glover C, Ferron J, Whitley R. Barriers to exercise among people with severe mental illnesses.
Psychiatr Rehabil J. 2013;
36:45
-7

[69] Göhner W, Schlicht W. Preventing chronic back pain: evaluation of a theory-based cognitive-behavioural training programme for patients with subacute back pain.
Patient Educ Couns. 2006;
64:87
-95

[70] Götte M, Kesting S, Winter C, et al . Experience of barriers and motivations for physical activities and exercise during treatment of pediatric patients with cancer.
Pediatr Blood Cancer. 2014;
61:1632
-7

[71] Gourlan M, Bernard P, Bortolon C, et al . Efficacy of theory-based interventions to promote physical activity.
A meta-analysis of randomised controlled trials. Health Psychol Rev. 2016;
10:50
-66

[72] Gourlan M, Sant F, Boiche J. Impact of a supervised exercise program supporting autonomy on the adoption of an active lifestyle among obese adolescents: a self-determination theory perspective.
J Sports Med Phys Fitness. 2014;
54:793
-801

[73] Gourlan M, Sarrazin P, Trouilloud D. Motivational interviewing as a way to promote physical activity in obese adolescents: a randomised-controlled trial using self-determination theory as an explanatory framework.
Psychol Health. 2013;
28:1265
-86

[74] Gourlan M, Sarrazin P, Trouilloud D. Caractéristiques motivationnelles des adolescents obèses vis-à-vis des activités physiques : une étude dans le cadre de la théorie de l’autodétermination.
Rev Euro Psycol Appl. 2013;
63:209
-18

[75] Gourlan M, Trouilloud D, Boiche J. Motivational profiles for physical activity practice in adults with type 2 diabetes: a self-determination theory perspective.
Behav Med. 2016;
42:227
-37

[76] Gyurcsik N, Brawley L, Spink K, Sessford J. Meeting physical activity recommendations: Self-regulatory efficacy characterizes differential adherence during arthritis flares.
Rehabil Psychol. 2013;
58:43
-50

[77] Hartman J, Ten Hacken N, De Greef M, Boezen H. Self-efficacy for physical activity and insight into its benefits are modifiable factors associated with physical activity in people with COPD: a mixed-methods study.
J Physiother. 2013;
59:117
-24

[78] Hefferon K, Murphy H, Mcleod J, et al . Understanding barriers to exercise implementation 5-year post-breast cancer diagnosis: a large-scale qualitative study.
Health Educ Res. 2013;
28:843
-56

[79] Heinrich K, Patel P, O’neal J, Heinrich B. High-intensity compared to moderate-intensity training for exercise initiation, enjoyment, adherence, and intentions: an intervention study.
BMC Public Health. 2014;
14:789

[80] Hellem E, Bruusgaard K. Exercise maintenance: COPD patients’ perception and perspectives on elements of success in sustaining long-term exercise.
Physiother Theory Pract. 2012;
28:206
-20

[81] Hendry M, Williams N, Markland D, et al . Why should we exercise when our knees hurt? A qualitative study of primary care patients with osteoarthritis of the knee.
Fam Pract. 2006;
23:558
-67

[82] Holden M, Nicholls E, Young J, et al . Role of exercise for knee pain: what do older adults in the community think?.
Arthritis Care Res (Hoboken). 2012;
64:1554
-64

[83] Husebo A, Karlsen B, Allan H, et al . Factors perceived to influence exercise adherence in women with breast cancer participating in an exercise programme during adjuvant chemotherapy: a focus group study.
J Clin Nurs. 2014;
24:500

[84] Ingram C, Wessel J, Courneya K. Women’s perceptions of home-based exercise performed during adjuvant chemotherapy for breast cancer.
Eur J Oncol Nurs. 2010;
14:238
-43

[85] Janssen V, Gucht V, Van Exel H, Maes S. A self-regulation lifestyle program for post-cardiac rehabilitation patients has long-term effects on exercise adherence.
J Behav Med. 2014;
37:308
-21

[86] Jewson E, Spittle M, Casey M. A preliminary analysis of barriers, intentions, and attitudes towards moderate physical activity in women who are overweight.
J Sci Med Sport. 2008;
11:558
-61

[87] Johnson M, Anderson J, Walker A, et al . Common dyadic coping is indirectly related to dietary and exercise adherence via patient and partner diabetes efficacy.
J Fam Psychol. 2013;
27:722
-30

[88] Johnstone RKMS. Barriers to uptake of physical activity in community-based patients with schizophrenia.
J Ment Health. 2009;
18:523
-32

[89] Jurkiewicz M, Marzolini S, Oh P. Adherence to a home-based exercise program for individuals after stroke.
Top Stroke Rehabil. 2011;
18:277
-84

[90] Kaltsatou A, Kouidi E, Anifanti M, et al . Functional and psychosocial effects of either a traditional dancing or a formal exercising training program in patients with chronic heart failure: a comparative randomized controlled study.
Clin Rehabil. 2014;
28:128
-38

[91] Kang D, Chung J, Lee M, et al . Exercise barriers in korean colorectal cancer patients.
Asian Pac J Cancer Prev. 2014;
15:7539
-45

[92] Karmali KN, Davies P, Taylor F, et al . Promoting patient uptake and adherence in cardiac rehabilitation.
Cochrane Database Syst Rev. 2014;
25:CD007131

[93] Kartolo A, Cheng S, Petrella T. Motivation and preferences of exercise programmes in patients with inoperable metastatic lung cancer: a need assessment.
Support Care Cancer. 2016 [Epub 2015 May 9];
24:129
-37

[94] Keating A, Lee A, Holland A. Lack of perceived benefit and inadequate transport influence uptake and completion of pulmonary rehabilitation in people with chronic obstructive pulmonary disease: a qualitative study.
J Physiother. 2011;
57:183
-90

[95] Keogh J, Patel A, Macleod R, et al . Perceived barriers and facilitators to physical activity in men with prostate cancer: Possible influence of androgen deprivation therapy.
Eur J Cancer Care. 2014;
23:263
-73

[96] King A, Marcus B, Ahn D, et al . Identifying subgroups that succeed or fail with three levels of physical activity intervention.
The activity counseling trial. Health Psychol. 2006;
25:336
-47

[97] Kok G, Goettlib N, Peters G, et al . A taxonomy of behaviour change methods: an intervention mapping approach.
Health Psychol Rev. 2016;
10:297
-312

[98] Lascar N, Kennedy A, Hancock B, et al . Attitudes and barriers to exercise in adults with type 1 diabetes (T1DM) and how best to address them: a qualitative study.
PLoS One. 2014;
9:e108019

[99] Latka R, Alvarez R, Cadmus L, et al . Adherence to a randomized controlled trial of aerobic exercise in breast cancer survivors: the Yale exercise and survivorship study.
J Cancer Surviv. 2009;
3:148
-57

[100] Lawton J, Ahmad N, Hanna L, et al . I can’t do any serious exercise: barriers to physical activity amongst people of Pakistani and Indian origin with Type 2 diabetes.
Health Educ Res. 2006;
21:43
-54

[101] Lennon O, Doody C, Ni C, et al . Barriers to healthy-lifestyle participation in stroke: consumer participation in secondary prevention design.
Int J Rehabil Res. 2013;
36:354
-61

[102] Leonhardt C, Lehr D, Chenot J, et al . Are fear-avoidance beliefs in low back pain patients a risk factor for low physical activity or vice versa? A cross-lagged panel analysis.
Psychosoc Med. 2009;
6:Doc01

[103] Linden M, Scherbe S, Cicholas B. Randomized controlled trial on the effectiveness of cognitive behavior group therapy in chronic back pain patients.
J Back Musculoskelet Rehabil. 2014;
27:563
-8

[104] Littlecot H, Moore G, Moore L, et al . Psychosocial mediators of change in physical activity in the Welsh national exercise referral scheme: secondary analysis of a randomised controlled trial.
Int J Behav Nutr Physical Act. 2014;
11:109

[105] Loeppenthin K, Esbensen Ba, Ostergaard M, et al . Physical activity maintenance in patients with rheumatoid arthritis: a qualitative study.
Clin Rehabil. 2014;
28:289
-99

[106] Loh S, Lee S, Quek K, et al . Barriers to participation in a randomized controlled trial of Qigong exercises amongst cancer survivors: lessons learnt.
Asian Pac J Cancer Prev. 2012;
13:6337
-42

[107] Loof H, Demmelmaier I, Henriksson Ew, et al . Fear-avoidance beliefs about physical activity in adults with rheumatoid arthritis.
Scand J Rheumatol. 2015;
44:93

[108] Lynch B, Owen N, Hawkes A, et al . Perceived barriers to physical activity for colorectal cancer survivors.
Support Care Cancer. 2010;
18:729
-34

[109] Maddison R, Prapavessis H. Using self-efficacy and intention to predict exercise compliance among patients with ischemic heart disease.
J Sport Exerc Psychol. 2004;
26:511
-24

[110] Mancuso C. Barriers and facilitators to healthy physical activity in asthma patients.
J Asthma. 2006;
43:137
-43

[111] Mangeri F, Montesi L, Forlani G, et al . A standard ballroom and Latin dance program to improve fitness and adherence to physical activity in individuals with type 2 diabetes and in obesity.
Diabetol Metab Syndr. 2014;
6:74

[112] Martin A, Woods C. What sustains long-term adherence to structured physical activity after a cardiac event?.
J Aging Phys Act. 2012;
20:135
-47

[113] Marzolini S, Mertens D, Oh P, et al . Self-reported compliance to home-based resistance training in cardiac patients.
Eur J Cardiovasc Prev Rehabil. 2010;
17:35
-41

[114] Mattukat K, Rennert D, Brandes I, et al . Short- and long-term effects of intensive training and motivational programme for continued physical activity in patients with inflammatory rheumatic diseases.
Eur J Phys Rehabil Med. 2014;
50:395
-409

[115] McCall La, Ginis Kam. The Effects of message framing on exercise adherence and health beliefs among patients in a cardiac rehabilitation program.
J Applied Biobehav Res. 2004;
9:122
-35

[116] McCorry N, Corrigan M, Tully M, et al . Perceptions of exercise among people who have not attended cardiac rehabilitation following myocardial infarction.
J Health Psychol. 2009;
14:924
-32

[117] McDevitt J, Snyder M, Miller A, et al . Perceptions of barriers and benefits to physical activity among outpatients in psychiatric rehabilitation.
J Nursing Scholarship. 2006;
38:50
-5

[118] McGuire R, Waltman N, Zimmerman L. Intervention components promoting adherence to strength training exercise in breast cancer survivors with bone loss.
West J Nurs Res. 2011;
33:671
-89

[119] Medina-Mirapeix F, Escolar-Reina P, Gascon-Canovas Jj, et al . Personal characteristics influencing patients’ adherence to home exercise during chronic pain: a qualitative study.
J Rehabil Med. 2009;
41:347
-52

[120] Medina-Mirapeix F, Escolar-Reina P, Gascon-Canovas JJ, et al . Predictive factors of adherence to frequency and duration components in home exercise programs for neck and low back pain: an observational study.
BMC Musculoskelet Disord. 2009;
10:155

[121] Michie S, Ashford S, Sniehotta FF, et al . A refined taxonomy of behaviour change techniques to help people change their physical activity and healthy eating behaviours: the CALO-RE taxonomy.
Psychol Health. 2011;
26:1479
-98

[122] Mier N, Medina A, Ory M. Mexican Americans with type 2 diabetes: perspectives on definitions, motivators, and programs of physical activity.
Prev Chronic Dis. 2007;
4:A24

[123] Mildestvedt T, Meland E, Eide G. How important are individual counselling, expectancy beliefs and autonomy for the maintenance of exercise after cardiac rehabilitation?.
Scand J Public Health. 2008;
36:832
-40

[124] Millen J, Bray S. Self-efficacy and adherence to exercise during and as a follow-up to cardiac rehabilitation.
J Applied Soc Psychol. 2008;
38:2072
-87

[125] Moore S, Charvat J, Gordon N, et al . Effects of a CHANGE intervention to increase exercise maintenance following cardiac events.
Ann Behav Med. 2006;
31:53
-62

[126] Morris J, Macgillivray S, Mcfarlane S. Interventions to promote long-term participation in physical activity after stroke: a systematic review of the literature.
Arch Phys Med Rehabil. 2014;
95:956
-67

[127] Mosher C, Lipkus I, Sloane R, et al . Long-term outcomes of the FRESH START trial: exploring the role of self-efficacy in cancer survivors’ maintenance of dietary practices and physical activity.
Psycho-Oncology. 2013;
22:876
-85

[128] Murray A, Hall A, Williams G, et al . Effect of a self-determination theory-based communication skills training program on physiotherapists’ psychological support for their patients with chronic low back pain: a randomized controlled trial.
Arch Phys Med Rehabil. 2015;
96:809
-16

[129] Murray T, Rodgers W. The role of socioeconomic status and control beliefs on frequency of exercise during and after cardiac rehabilitation.
Appl Psychol Health Well Being. 2012;
4:49
-66

[130] Nicholson S, Donaghy M, Johnston M, et al . A qualitative theory guided analysis of stroke survivors’ perceived barriers and facilitators to physical activity.
Disabil Rehabil. 2014;
36:1857

[131] O’Halloran P, Blackstock F, Shields N, et al . Motivational interviewing to increase physical activity in people with chronic health conditions: a systematic review and meta-analysis.
Clin Rehabil. 2014;
28:1159
-71

[132] Oliver K, Cronan T. Predictors of exercise behaviors among fibromyalgia patients.
Prev Med. 2002;
35:383
-9

[133] O’Shea S, Taylor N, Paratz J. But watch out for the weather: factors affecting adherence to progressive resistance exercise for persons with COPD.
J Cardiopulm Rehabil Prev. 2007;
27:166
-74

[134] Orzech K, Vivian J, Huebner Torres C, et al . Diet and exercise adherence and practices among medically underserved patients with chronic disease: variation across four ethnic groups.
Health Educ Behav. 2013 [Epub 2012 Apr 13];
40:56
-66

[135] Ottenbacher A, Day R, Taylor W, et al . Exercise among breast and prostate cancer survivors: what are their barriers?.
J Cancer Surviv. 2011;
5:413
-9

[136] Oyekanmi G, Paxton R. Barriers to physical activity among African American breast cancer survivors.
Psycho-Oncology. 2014;
23:1314
-7

[137] Peddle C, Jones L, Eves N, et al . Correlates of adherence to supervised exercise in patients awaiting surgical removal of malignant lung lesions: results of a pilot study.
Oncol Nursing Forum. 2009;
36:287
-95

[138] Peddle-Mcintyre C, Bell G, Fenton D, et al . Changes in motivational outcomes after a supervised resistance exercise training intervention in lung cancer survivors.
Cancer Nurs. 2013;
36:E27
-35

[139] Pentecost C, Taket A. Understanding exercise uptake and adherence for people with chronic conditions: a new model demonstrating the importance of exercise identity, benefits of attending and support.
Health Educ Res. 2011;
26:908
-22

[140] Petursdottir U, Arnadottir Sa, Halldorsdottir S. Facilitators and barriers to exercising among people with osteoarthritis: a phenomenological study.
Phys Ther. 2010;
90:1014
-25

[141] Philip E, Coups E, Feinstein M, et al . Physical activity preferences of early-stage lung cancer survivors.
Support Care Cancer. 2014;
22:495
-502

[142] Pinto B, Dunsiger S. Mediators of exercise maintenance after cardiac rehabilitation.
J Cardiopulm Rehabil Prev. 2015;
35:13
-20

[143] Pinto B, Rabin C, Dunsiger S. Home-based exercise among cancer survivors: adherence and its predictors.
Psycho-Oncology. 2009;
18:369
-76

[144] Plotnikoff R, Lubans D, Penfold C, et al . Testing the utility of three social-cognitive models for predicting objective and self-report physical activity in adults with type 2 diabetes.
Br J Health Psychol. 2014;
19:329
-46

[145] Poltawski L, Boddy K, Forster A, et al . Motivators for uptake and maintenance of exercise: perceptions of long-term stroke survivors and implications for design of exercise programmes.
Disabil Rehabil. 2015;
37:795
-801

[146] Portnoy D, Kaufman A, Klein W, et al . Cognitive and affective perceptions of vulnerability as predictors of exercise intentions among people with type 2 diabetes.
J Risk Res. 2014;
17:177
-93

[147] Prestwich A, Sniehotta F, Whittington C, et al . Does theory influence the effectiveness of health behavior interventions? Meta-analysis.
Health Psychol. 2014;
33:465
-74

[148] Prochaska J, Johnson S. The transtheoretical model of behavior change.
In: S. Schumaker, E. Schorn, J. Ockenes, K. Richert, editors.
The handbook of health behavior change 2009.
New York, NY:Springer;
2009.
p. 59
-83

[149] Rastad C, Martin C, Asenlof P. Barriers, benefits, and strategies for physical activity in patients with schizophrenia.
Phys Ther. 2014;
94:1467
-79

[150] Resnick B, Michael K, Shaughnessy M, et al . Motivators for treadmill exercise after stroke.
Top Stroke Rehabil. 2008;
15:494
-502

[151] Ries A, Kaplan R, Myers R, et al . Maintenance after pulmonary rehabilitation in chronic lung disease: a randomized trial.
Am J Respir Crit Care Med. 2003;
167:880
-8

[152] Rogers R. Cognitive and physiological processes in fear appeals and attitude change: a revised theory of protection motivation.
In: J. Cacioppo, R. Petty, editors.
Social psychophysiology.
New York:Guilford Press;
1983.
p.

[153] Rogers L, Courneya K, Shah P, et al . Exercise stage of change, barriers, expectations, values and preferences among breast cancer patients during treatment: a pilot study.
Eur J Cancer Care. 2007;
16:55
-66

[154] Rogers L, Markwell S, Hopkins-Price P, et al . Reduced barriers mediated physical activity maintenance among breast cancer survivors.
J Sport Exerc Psychol. 2011;
33:235
-54

[155] Rogers L, Vicari S, Courneya K. Lessons learned in the trenches : facilitating exercise adherence among breast cancer survivors in a group setting.
Cancer Nurs. 2010;
33:E10
-7

[156] Rogerson M, Murphy B, Bird S, et al . “I don’t have the heart”: a qualitative study of barriers to and facilitators of physical activity for people with coronary heart disease and depressive symptoms.
Int J Behav Nutr Phys Act. 2012;
9:140

[157] Romain A, Bernard P, Galvez M, et al . Response to an exercise intervention for patients with type 2 diabetes: a preliminary study of processes of change.
J Appl Biobehav Res. 2015;
20:130
-6

[158] Rosenstock I. Historical origins of the health belief model.
Health Educ Monogr. 1974;
2:328

[159] Scholz U, Sniehotta F, Schwarzer R. Predicting physical exercise in cardiac rehabilitation: the role of phase-specific self-efficacy beliefs.
J Sport Exerc Psychol. 2005;
27:135
-51

[160] Schwarzer R. Modeling health behavior change: how to predict and modify the adoption and maintenance of health behaviors.
Appl Psychol. 2008;
57:1
-29

[161] Schwarzer R, Luszczynska A. How to overcome health-compromising behaviors: the health action process approach.
Eur Psychol. 2008;
2:141
-51

[162] Schwarzer R, Luszczynska A, Ziegelmann J, et al . Social-cognitive predictors of physical exercise adherence: three longitudinal studies in rehabilitation.
Health Psychol. 2008;
27:S54
-S63

[163] Scott S, Breckon J, Copeland R, et al . Determinants and strategies for physical activity maintenance in chronic health conditions: a qualitative study.
J Phys Act Health. 2015;
12:733
-40

[164] Sharp J, Freeman C. Patterns and predictors of uptake and adherence to cardiac rehabilitation.
J Cardiopulm Rehabil Prev. 2009;
29:241
-7

[165] Silva M, Markland D, Vieira P, et al . Helping overweight women become more active: need support and motivational regulations for different forms of physical activity.
Psychol Sport Exerc. 2010;
11:591
-601

[166] Slovinec D’angelo M, Pelletier L, Reid R, et al . The roles of self-efficacy and motivation in the prediction of short- and long-term adherence to exercise among patients with coronary heart disease.
Health Psychol. 2014;
33:1344
-53

[167] Sniehotta F, Scholz U, Schwarzer R, et al . Long-term effects of two psychological interventions on physical exercise and self-regulation following coronary rehabilitation.
Int J Behav Med. 2005;
12:244
-55

[168] Soundy A. Exploring variability and perceptions of lifestyle physical activity among individuals with severe and enduring mental health problems: a qualitative study.
J Ment Health. 2007;
16:493
-503

[169] Spector D, Battaglini C, Groff D. Perceived exercise barriers and facilitators among ethnically diverse breast cancer survivors.
Oncol Nurs Forum. 2013;
40:472
-80

[170] Stewart K, Meis J, Van De Bool C, et al . Maintenance of a physically active lifestyle after pulmonary rehabilitation in patients with COPD: a qualitative study toward motivational factors.
J Am Med Dir Assoc. 2014;
15:655
-64

[171] Sutton E, Rolfe D, Landry M, et al . Cardiac rehabilitation and the therapeutic environment: the importance of physical, social, and symbolic safety for programme participation among women.
J Adv Nurs. 2012;
68:1834
-46

[172] Sweet S, Tulloch H, Fortier M, et al . Patterns of motivation and ongoing exercise activity in cardiac rehabilitation settings: a 24-month exploration from the TEACH study.
Ann Behav Med. 2011;
42:55
-63

[173] Tierney S, Mamas M, Woods S, et al . What strategies are effective for exercise adherence in heart failure? A systematic review of controlled studies.
Heart Fail Rev. 2012;
17:107
-15

[174] Thomas N, Alder E, Leese G. Barriers to physical activity in patients with diabetes.
Postgrad Med J. 2004;
80:287
-91

[175] Thorpe O, Johnson K, Kumar S. Barriers and enablers to physical activity participation in patients with COPD: a systematic review.
J Cardiopulm Rehabil Prev. 2012;
32:359
-69

[176] Trinh L, Mutrie N, Campbell A, et al . Effects of supervised exercise on motivational outcomes in breast cancer survivors at 5-year follow-up.
Eur J Oncol Nurs. 2014;
18:557
-63

[177] Tuakli-Wosornu Y, Rowan M, Gittelsohn J. Perceptions of physical activity, activity preferences and health among a group of adult women in urban Ghana : a pilot study.
Ghana Med J. 2014;
48:3
-13

[178] Tulloch H, Sweet S, Fortier M, et al . Exercise facilitators and barriers from adoption to maintenance in the diabetes aerobic and resistance exercise trial.
Can J Diabetes. 2013;
37:367
-74

[179] Ussher M, Stanbury L, Cheeseman V, et al . Physical activity preferences and perceived barriers to activity among persons with severe mental illness in the United Kingdom.
Psychiatr Serv. 2007;
58:405
-8

[180] Vallerand Rj, Thill E. Introduction à la psychologie de la motivation.
In: , editors.
.
Paris:Vigot;
1993.
p.

[181] Vancampfort D, Knapen J, Probst M, et al . A systematic review of correlates of physical activity in patients with schizophrenia.
Acta Psychiatr Scand. 2012;
125:352
-62

[182] Vancampfort D, De Hert M, Vansteenkiste M, et al . The importance of self-determined motivation towards physical activity in patients with schizophrenia.
Psychiatry Res. 2013;
210:812
-8

[183] Vancampfort D, De Hert M, Stubbs B, et al . Negative symptoms are associated with lower autonomous motivation towards physical activity in people with schizophrenia.
Compr Psychiatry. 2015;
56:128
-32

[184] Vancampfort D, Stubbs B, Venigalla S, et al . Adopting and maintaining physical activity behaviours in people with severe mental illness: the importance of autonomous motivation.
Prev Med. 2015;
81:216
-20

[185] Vancampfort D, Moens H, Madou T, et al . Autonomous motivation is associated with the maintenance stage of behaviour change in people with affective disorders.
Psychiatry Res. 2016;
30:267
-71

[186] Verplanken B, Aarts H. Habit, attitude, and planned behavior: is habit an empty construct or an interesting case of goal-directed automaticity?.
Eur Rev Soc Psychol. 1999;
10:101
-34

[187] Vong S, Cheing G, Chan F, et al . Motivational enhancement therapy in addition to physical therapy improves motivational factors and treatment outcomes in people with low back pain: a randomized controlled trial.
Arch Phys Med Rehabil. 2011;
92:176
-83

[188] Wang M, Donovan-Hall M, Hayward H, et al . People’s perceptions and beliefs about their ability to exercise with rheumatoid arthritis: a qualitative study.
Musculoskeletal Care. 2015;
13:112
-5

[189] Weinstein N. Why it won’t happen to me: Perceptions of risk factors and illness susceptibility.
Health Psychol. 1984;
3:431
-57

[190] White K, Terry D, Troup C, et al . Behavioral, normative and control beliefs underlying low-fat dietary and regular physical activity behaviors for adults diagnosed with type 2 diabetes and/or cardiovascular disease.
Psychol Health Med. 2007;
12:485
-94

[191] Wister A, Romeder Z. The chronic illness context and change in exercise self-care among older adults: a longitudinal analysis.
Can J Aging. 2002;
21:521
-34

[192] Woodard C, Berry M. Enhancing adherence to prescribed exercise: structured behavioral interventions in clinical exercise programs.
J Cardiopulm Rehabil. 2001;
21:201

[193] Woodgate J, Brawley L, Shields C. Social support in cardiac rehabilitation exercise maintenance: associations with self-efficacy and health-related quality of life.
J Appl Soc Psychol. 2007;
37:1041
-59

[194] Yates B, Price-Fowlkes T, Agrawal S. Barriers and facilitators of self-reported physical activity in cardiac patients.
Res Nursing Health. 2003;
26:459
-69

[195] Zalewski Kr, Dvorak L. Barriers to physical activity between adults with stroke and their care partners.
Top Stroke Rehabil. 2011;
18:666
-75

[196] Zhang K, Dindoff K, Arnold J, et al . What matters to patients with heart failure? The influence of non-health-related goals on patient adherence to self-care management.
Patient Educ Couns. 2015;
98:927
-34

→ Aller vers SYNTHESE
 ; diabète de type 2, Thomas et coll., 2004
; diabète de type 2, Thomas et coll., 2004 ; maladies cardiovasculaires, Albert et coll., 2015
; maladies cardiovasculaires, Albert et coll., 2015  ; bronchopneumopathie chronique obstructive (BPCO), Bossenbroeck et coll., 2011
; bronchopneumopathie chronique obstructive (BPCO), Bossenbroeck et coll., 2011  ; schizophrénie, Vancampfort et coll., 2012
; schizophrénie, Vancampfort et coll., 2012 )1
;
)1
; ; cancer, Courneya et coll., 2003
; cancer, Courneya et coll., 2003 ; maladies cardiovasculaires, Sharp et Freeman, 2009
; maladies cardiovasculaires, Sharp et Freeman, 2009 ; BPCO, Woodard et coll., 2001
; BPCO, Woodard et coll., 2001 ; troubles ostéo-articulaires, Escolar-Reina et coll., 2010
; troubles ostéo-articulaires, Escolar-Reina et coll., 2010 ; troubles schizo-affectifs, anxiété, dépression, Bonaksen, 2011
; troubles schizo-affectifs, anxiété, dépression, Bonaksen, 2011 ) ;
) ; ; BPCO, Ries et coll., 2003
; BPCO, Ries et coll., 2003 ; troubles ostéo-articulaires, Campbell et coll., 2001
; troubles ostéo-articulaires, Campbell et coll., 2001 ).
). ) : (1) Quelles sont les dimensions pertinentes de la motivation à considérer dans ce contexte ? (2) Quels sont les résultats disponibles quant à leurs relations (positives ou négatives) avec l’activité physique des personnes atteintes de maladies chroniques ? (3) Ces motivations et ces freins sont-ils plus ou moins présents selon les caractéristiques des personnes (âge, genre, pathologie...) et les modalités de pratique (par exemple, pratique individuelle ou collective) ? (4) Comment agir efficacement sur ces facteurs afin de promouvoir l’activité physique chez ces personnes ?
) : (1) Quelles sont les dimensions pertinentes de la motivation à considérer dans ce contexte ? (2) Quels sont les résultats disponibles quant à leurs relations (positives ou négatives) avec l’activité physique des personnes atteintes de maladies chroniques ? (3) Ces motivations et ces freins sont-ils plus ou moins présents selon les caractéristiques des personnes (âge, genre, pathologie...) et les modalités de pratique (par exemple, pratique individuelle ou collective) ? (4) Comment agir efficacement sur ces facteurs afin de promouvoir l’activité physique chez ces personnes ? ). Le concept de barrière renvoie quant à lui aux « facteurs variés qui compromettent le passage des intentions en action » dans le contexte de la santé (Schwarzer, 2008
). Le concept de barrière renvoie quant à lui aux « facteurs variés qui compromettent le passage des intentions en action » dans le contexte de la santé (Schwarzer, 2008 ).
). ; n = 22), de la théorie de l’Autodétermination (Self-Determination Theory ; Deci et Ryan, 2000
; n = 22), de la théorie de l’Autodétermination (Self-Determination Theory ; Deci et Ryan, 2000 ; n = 20), de la Théorie du Comportement Planifié (Theory of Planed Behavior ; Ajzen
; n = 20), de la Théorie du Comportement Planifié (Theory of Planed Behavior ; Ajzen , 2012 ; n = 18), du Modèle Transthéorique (Transtheoretical Model ; Prochaska et coll., 2009
, 2012 ; n = 18), du Modèle Transthéorique (Transtheoretical Model ; Prochaska et coll., 2009 ; n = 14), du Modèle des Processus d’Action en faveur de la Santé (Health Action Process Approach ; Schwarzer et Luszczynska, 2008
; n = 14), du Modèle des Processus d’Action en faveur de la Santé (Health Action Process Approach ; Schwarzer et Luszczynska, 2008 ; n = 11), et, dans une moindre mesure, du Modèle de l’Évitement lié à la Peur (Fear Avoidance Belief Model ; Wadell, 2004 ; n = 3), de la Théorie de la Motivation à se Protéger (Motivation Protection Theory ; Rogers, 1983
; n = 11), et, dans une moindre mesure, du Modèle de l’Évitement lié à la Peur (Fear Avoidance Belief Model ; Wadell, 2004 ; n = 3), de la Théorie de la Motivation à se Protéger (Motivation Protection Theory ; Rogers, 1983  ; n = 2), et du Modèle des Croyances sur la Santé (Health Belief Model ; Rosenstock, 1974
; n = 2), et du Modèle des Croyances sur la Santé (Health Belief Model ; Rosenstock, 1974 ; n = 2).
; n = 2). en propose une représentation synthétique.
en propose une représentation synthétique. fait référence à un dernier type de facteur, sous la dénomination de processus automatiques. En effet, quelques modèles et des travaux de plus en plus nombreux de la littérature scientifique suggèrent que les processus rationnels et conscients évoqués dans la partie précédente ne sont pas suffisants pour décrire de façon complète les facteurs motivationnels à l’origine de l’adoption des comportements – et en particulier l’activité physique. En effet, si peser le pour et le contre, réfléchir aux conséquences potentielles, anticiper les barrières ou obstacles, planifier... représentent des activités mentales fréquentes et même encouragées dans le cas d’une maladie chronique qui remet en question le mode de vie, ces processus, considérés comme coûteux d’un point de vue cognitif, ne sont pas nécessairement mobilisés pour organiser nos comportements au quotidien. Ceux-ci étant le plus souvent répétés depuis longtemps, ils s’apparentent davantage à des routines ou des habitudes6
. Aussi les habitudes existantes peuvent-elles représenter des freins à l’initiation ou au maintien d’une nouvelle activité physique. Inversement, faire de l’activité physique une « bonne habitude » peut être conçu comme un objectif de la réadaptation chez les personnes malades chroniques.
fait référence à un dernier type de facteur, sous la dénomination de processus automatiques. En effet, quelques modèles et des travaux de plus en plus nombreux de la littérature scientifique suggèrent que les processus rationnels et conscients évoqués dans la partie précédente ne sont pas suffisants pour décrire de façon complète les facteurs motivationnels à l’origine de l’adoption des comportements – et en particulier l’activité physique. En effet, si peser le pour et le contre, réfléchir aux conséquences potentielles, anticiper les barrières ou obstacles, planifier... représentent des activités mentales fréquentes et même encouragées dans le cas d’une maladie chronique qui remet en question le mode de vie, ces processus, considérés comme coûteux d’un point de vue cognitif, ne sont pas nécessairement mobilisés pour organiser nos comportements au quotidien. Ceux-ci étant le plus souvent répétés depuis longtemps, ils s’apparentent davantage à des routines ou des habitudes6
. Aussi les habitudes existantes peuvent-elles représenter des freins à l’initiation ou au maintien d’une nouvelle activité physique. Inversement, faire de l’activité physique une « bonne habitude » peut être conçu comme un objectif de la réadaptation chez les personnes malades chroniques. , 2003
, 2003 ; cancer), lorsqu’on contrôle l’activité physique passée déclarée (Latka et coll., 2009
; cancer), lorsqu’on contrôle l’activité physique passée déclarée (Latka et coll., 2009 , cancer), ou lorsqu’on mesure l’activité physique de façon objective (relevé des présences ; Maddison et Prapavessis, 2004
, cancer), ou lorsqu’on mesure l’activité physique de façon objective (relevé des présences ; Maddison et Prapavessis, 2004 , maladies cardiovasculaires ; podomètre, Plotnikoff et coll., 2014
, maladies cardiovasculaires ; podomètre, Plotnikoff et coll., 2014 , diabète de type 2). Toutefois, cette relation n’était pas significative dans quelques travaux transversaux où intentions et activité physique ont été mesurées simultanément (Chevance et coll., 2017a
, diabète de type 2). Toutefois, cette relation n’était pas significative dans quelques travaux transversaux où intentions et activité physique ont été mesurées simultanément (Chevance et coll., 2017a ; Jewson et coll., 2008
; Jewson et coll., 2008 , obésité), ou lorsqu’un taux d’adhésion a été choisi comme critère comportemental (Peddle et coll., 2009
, obésité), ou lorsqu’un taux d’adhésion a été choisi comme critère comportemental (Peddle et coll., 2009 , cancer du poumon).
, cancer du poumon). , maladies cardiovasculaires ; Schwarzer et coll., 2008
, maladies cardiovasculaires ; Schwarzer et coll., 2008 : troubles ostéo-articulaires et maladies cardiovasculaires ; Scott et coll., 2015
: troubles ostéo-articulaires et maladies cardiovasculaires ; Scott et coll., 2015 , échantillon mixte). Une étude qualitative indique que cette planification doit être raisonnable (i.e., ne pas planifier trop d’activité sous peine d’accentuer le stress ; ne pas vouloir trop en faire et éviter les activités trop intenses lorsqu’on commence ; Rastad et coll., 2014
, échantillon mixte). Une étude qualitative indique que cette planification doit être raisonnable (i.e., ne pas planifier trop d’activité sous peine d’accentuer le stress ; ne pas vouloir trop en faire et éviter les activités trop intenses lorsqu’on commence ; Rastad et coll., 2014 , schizophrénie). À l’inverse, les patients rapportent que la difficulté à se fixer des objectifs précis (Davis et coll., 2005, BPCO) et la procrastination (Rogers et coll., 2007
, schizophrénie). À l’inverse, les patients rapportent que la difficulté à se fixer des objectifs précis (Davis et coll., 2005, BPCO) et la procrastination (Rogers et coll., 2007 , cancer du sein) sont des facteurs négativement associés à l’engagement dans la pratique.
, cancer du sein) sont des facteurs négativement associés à l’engagement dans la pratique. ), ayant eu un accident vasculaire cérébral (AVC) (Nicholson et coll., 2014
), ayant eu un accident vasculaire cérébral (AVC) (Nicholson et coll., 2014 ; Poltawski et coll., 2015
; Poltawski et coll., 2015 ), présentant des troubles ostéo-articulaires (Hendry et coll., 2006
), présentant des troubles ostéo-articulaires (Hendry et coll., 2006 ; Petursdottir et coll., 2010
; Petursdottir et coll., 2010 ), atteintes de cancers (Brunet et coll., 2013
), atteintes de cancers (Brunet et coll., 2013 ; Blaney et coll., 2010
; Blaney et coll., 2010 ), ou encore de BPCO (Hartman et coll., 2013
), ou encore de BPCO (Hartman et coll., 2013 ). Inversement, l’absence de pratique est justifiée par un manque d’intérêt pour l’activité physique ou par le fait que les patients trouvent ennuyeux ce qu’on leur propose (Lascar et coll., 2014
). Inversement, l’absence de pratique est justifiée par un manque d’intérêt pour l’activité physique ou par le fait que les patients trouvent ennuyeux ce qu’on leur propose (Lascar et coll., 2014 , diabète de type 1 ; Rogerson et coll., 2012
, diabète de type 1 ; Rogerson et coll., 2012 , maladies cardiovasculaires ; Holden et coll., 2012
, maladies cardiovasculaires ; Holden et coll., 2012 , arthrose du genou ; Courneya et coll., 2008
, arthrose du genou ; Courneya et coll., 2008 ; Falzon et coll., 2012
; Falzon et coll., 2012 , cancer ; Mancuso, 2006
, cancer ; Mancuso, 2006 , asthme ; Bassilios et coll., 2015 ; Rastad et coll., 2014
, asthme ; Bassilios et coll., 2015 ; Rastad et coll., 2014 , schizophrénie).
, schizophrénie). ), présentant des troubles métaboliques (Egan et coll., 2013
), présentant des troubles métaboliques (Egan et coll., 2013 ), touchées par un cancer du sein (Gho et coll., 2014
), touchées par un cancer du sein (Gho et coll., 2014 ), ou présentant des troubles mentaux (schizophrénie, troubles bipolaires, dépression ; Vancampfort et coll., 2013
), ou présentant des troubles mentaux (schizophrénie, troubles bipolaires, dépression ; Vancampfort et coll., 2013 , 2016
, 2016 ). En revanche, une étude prospective menée auprès de personnes obèses n’a pas montré que cette forme de motivation prédirait l’activité physique auto-rapportée à 3 mois (Edmunds et coll., 2007
). En revanche, une étude prospective menée auprès de personnes obèses n’a pas montré que cette forme de motivation prédirait l’activité physique auto-rapportée à 3 mois (Edmunds et coll., 2007 ).
). ; Resnick et coll., 2008
; Resnick et coll., 2008  ; cancers : Falzon et coll., 2012
; cancers : Falzon et coll., 2012 , Götte et coll., 2014
, Götte et coll., 2014 ; troubles métaboliques : Bélanger-Gravel et coll., 2013
; troubles métaboliques : Bélanger-Gravel et coll., 2013 ; Casey et coll., 2010
; Casey et coll., 2010 ; Ferrand et coll., 2008
; Ferrand et coll., 2008 ; Mier et coll., 2007
; Mier et coll., 2007 , Thomas et coll., 2004
, Thomas et coll., 2004 ; troubles mentaux : Bassilios et coll., 2015 ; maladies respiratoires : Danilack et coll., 2014
; troubles mentaux : Bassilios et coll., 2015 ; maladies respiratoires : Danilack et coll., 2014  ; Keating et coll., 2011
; Keating et coll., 2011 ; BPCO, Petursdottir et coll., 2010
; BPCO, Petursdottir et coll., 2010 ; échantillon mixte : Pentecost et coll., 2011
; échantillon mixte : Pentecost et coll., 2011 ). À l’inverse, des entretiens soulignent que le manque de connaissances, ou des croyances peu favorables quant au rôle de l’activité physique, perçue comme peu efficace pour diminuer les effets de sa pathologie ou traiter celle-ci, pouvaient conduire à l’absence d’initiation de la pratique (Campbell et coll., 2001
). À l’inverse, des entretiens soulignent que le manque de connaissances, ou des croyances peu favorables quant au rôle de l’activité physique, perçue comme peu efficace pour diminuer les effets de sa pathologie ou traiter celle-ci, pouvaient conduire à l’absence d’initiation de la pratique (Campbell et coll., 2001 ; Medina-Mirapeix et coll., 2009a
; Medina-Mirapeix et coll., 2009a , mal de cou/dos chronique ; McCorry et coll., 2009
, mal de cou/dos chronique ; McCorry et coll., 2009 ; Rogerson et coll., 2012
; Rogerson et coll., 2012 , maladies cardiovasculaires).
, maladies cardiovasculaires). , troubles mentaux ; Chevance et coll., 2017a
, troubles mentaux ; Chevance et coll., 2017a , obésité ; Dohnke et coll., 2010
, obésité ; Dohnke et coll., 2010 , diabète de type 2 ; Bock et coll., 1997
, diabète de type 2 ; Bock et coll., 1997 ; White et coll., 2007
; White et coll., 2007 , maladies cardiovasculaires), mais pas par d’autres (Jewson et coll., 2008
, maladies cardiovasculaires), mais pas par d’autres (Jewson et coll., 2008 , obésité). Quelques études prospectives confirment le fait que des attentes de bénéfices élevées prédisent significativement l’activité physique auto-rapportée dans le temps (Plotnikoff et coll., 2014
, obésité). Quelques études prospectives confirment le fait que des attentes de bénéfices élevées prédisent significativement l’activité physique auto-rapportée dans le temps (Plotnikoff et coll., 2014 , diabète de type 2 ; Basen-Engquist et coll., 2013
, diabète de type 2 ; Basen-Engquist et coll., 2013 , cancer endométrial). Cependant, ce résultat n’a pas été confirmé dans le cas de la prédiction de l’adhésion totale à un programme de 5 semaines (Peddle et coll., 2009
, cancer endométrial). Cependant, ce résultat n’a pas été confirmé dans le cas de la prédiction de l’adhésion totale à un programme de 5 semaines (Peddle et coll., 2009 , cancer du poumon).
, cancer du poumon).
 , 2016
, 2016 , troubles métaboliques) y compris son maintien dans le temps (Fortier et coll., 2011
, troubles métaboliques) y compris son maintien dans le temps (Fortier et coll., 2011 ; Slovinec-d’Angelo et coll., 2014
; Slovinec-d’Angelo et coll., 2014  ; Sweet et coll., 2011
; Sweet et coll., 2011  ; troubles métaboliques) et lorsque celle-ci est mesurée par accélérométrie (Brunet et coll., 2013
; troubles métaboliques) et lorsque celle-ci est mesurée par accélérométrie (Brunet et coll., 2013 , 2014
, 2014 , cancer du sein). A contrario, pratiquer pour satisfaire une demande extérieure de son entourage n’est pas associé (Edmunds et coll., 2007
, cancer du sein). A contrario, pratiquer pour satisfaire une demande extérieure de son entourage n’est pas associé (Edmunds et coll., 2007 ) voire prédit négativement (Gourlan et coll., 2013
) voire prédit négativement (Gourlan et coll., 2013
 , 2016
, 2016  ; Slovinec-d’Angelo et coll., 2014
; Slovinec-d’Angelo et coll., 2014  ; Vancampfort et coll., 2013
; Vancampfort et coll., 2013 et 2016
et 2016 ) le niveau d’activité physique.
) le niveau d’activité physique. , cancer ; Nicholson et coll., 2014
, cancer ; Nicholson et coll., 2014 , AVC) et quantitatives (Pinto et coll., 2009
, AVC) et quantitatives (Pinto et coll., 2009 , cancer du sein ; Dohnke et coll., 2010
, cancer du sein ; Dohnke et coll., 2010 , maladies cardiovasculaires). En revanche, les travaux ayant cherché à démontrer le rôle d’attentes négatives plus spécifiques ne sont pas aussi concluants. Ainsi les recherches menées sur la peur du mouvement chez les patients atteints de lombalgie chronique indiquent que celle-ci est plus ou moins présente chez les patients, sans pour autant représenter un facteur déterminant de leur engagement dans l’activité physique (Basler et coll., 2008
, maladies cardiovasculaires). En revanche, les travaux ayant cherché à démontrer le rôle d’attentes négatives plus spécifiques ne sont pas aussi concluants. Ainsi les recherches menées sur la peur du mouvement chez les patients atteints de lombalgie chronique indiquent que celle-ci est plus ou moins présente chez les patients, sans pour autant représenter un facteur déterminant de leur engagement dans l’activité physique (Basler et coll., 2008 ; Leonhardt et coll., 2009
; Leonhardt et coll., 2009 ).
). , BPCO ; Rogers et coll., 2010
, BPCO ; Rogers et coll., 2010 , cancer) ; toutefois, ce résultat n’est pas confirmé lorsque l’on suit les personnes dans le temps (Rogerson et coll., 2012
, cancer) ; toutefois, ce résultat n’est pas confirmé lorsque l’on suit les personnes dans le temps (Rogerson et coll., 2012 , maladie cardiovasculaire). En fait, la perception d’un risque ne serait pas forcément associée à l’engagement dans un comportement d’activité physique, si la personne ne ressent pas simultanément une inquiétude élevée à ce sujet (Portnoy et coll., 2014
, maladie cardiovasculaire). En fait, la perception d’un risque ne serait pas forcément associée à l’engagement dans un comportement d’activité physique, si la personne ne ressent pas simultanément une inquiétude élevée à ce sujet (Portnoy et coll., 2014 , diabète de type 2).
, diabète de type 2). , cancer du sein ; Holden et coll., 2012
, cancer du sein ; Holden et coll., 2012 , arthrose du genou ; Clark et coll., 2011
, arthrose du genou ; Clark et coll., 2011 , maladies cardiovasculaires ; Lennon et coll., 2013
, maladies cardiovasculaires ; Lennon et coll., 2013 , Nicholson et coll., 2014
, Nicholson et coll., 2014 , AVC ; Pentecost et coll., 2011
, AVC ; Pentecost et coll., 2011 , échantillon mixte).
, échantillon mixte). ; sein, Culos-Reed et coll., 2005
; sein, Culos-Reed et coll., 2005 ; Pinto et coll., 2009
; Pinto et coll., 2009 ; Spector et coll., 2013
; Spector et coll., 2013 ), de troubles métaboliques (obséité, Jewson et coll., 2008
), de troubles métaboliques (obséité, Jewson et coll., 2008 ; diabète de type 2, White et coll., 2007
; diabète de type 2, White et coll., 2007 ), cardiovasculaires (Zhang et coll., 2015
), cardiovasculaires (Zhang et coll., 2015 ), ostéo-articulaires (fibromyalgie, Oliver et Cronan, 2002
), ostéo-articulaires (fibromyalgie, Oliver et Cronan, 2002 ), ou mentaux (Bezyak et coll., 2011
), ou mentaux (Bezyak et coll., 2011 ). Cette relation peut être considérée comme particulièrement robuste, car elle a en particulier été observée dans des études comprenant un suivi des patients de plusieurs mois (Courneya et coll., 2002
). Cette relation peut être considérée comme particulièrement robuste, car elle a en particulier été observée dans des études comprenant un suivi des patients de plusieurs mois (Courneya et coll., 2002 et 2003
et 2003 , cancer colorectal ; Johnson et coll., 2013
, cancer colorectal ; Johnson et coll., 2013 , diabète de type 2
, diabète de type 2  ; Bock et coll., 1997
; Bock et coll., 1997 , Scholz et coll., 2005
, Scholz et coll., 2005 , troubles cardiovasculaires), ou ayant employé une mesure objective de l’activité physique (maladies respiratoires, Altenburg et coll., 2013
, troubles cardiovasculaires), ou ayant employé une mesure objective de l’activité physique (maladies respiratoires, Altenburg et coll., 2013 , Hartmann et coll., 2013
, Hartmann et coll., 2013 ; cancers, Peddle et coll., 2009
; cancers, Peddle et coll., 2009 , Pinto et coll., 2009
, Pinto et coll., 2009 ; diabète de type 2, Plotnikoff et coll., 2014
; diabète de type 2, Plotnikoff et coll., 2014 ; maladies cardiovasculaires, Maddison et Prapavessis, 2010
; maladies cardiovasculaires, Maddison et Prapavessis, 2010  ; Woodgate et coll., 2007
; Woodgate et coll., 2007 ). Quelques travaux n’ont cependant pas observé de relation significative entre cette variable et le niveau d’activité physique (Chevance et coll., 2017a
). Quelques travaux n’ont cependant pas observé de relation significative entre cette variable et le niveau d’activité physique (Chevance et coll., 2017a , obésité ; Murray et coll., 2012
, obésité ; Murray et coll., 2012 , maladie cardiovasculaire). Toutefois, dans ces études, des modèles complexes de prédiction du comportement ont été testés, dans lesquels d’autres dimensions de la motivation apparaissent comme significatifs. Ce type de modèle, utilisé auprès de larges échantillons de patients, montre que la confiance en ses capacités prédit les intentions, qui en retour sont associées à l’activité physique adoptée dans le temps (Schwarzer et coll., 2008
, maladie cardiovasculaire). Toutefois, dans ces études, des modèles complexes de prédiction du comportement ont été testés, dans lesquels d’autres dimensions de la motivation apparaissent comme significatifs. Ce type de modèle, utilisé auprès de larges échantillons de patients, montre que la confiance en ses capacités prédit les intentions, qui en retour sont associées à l’activité physique adoptée dans le temps (Schwarzer et coll., 2008 ).
). , Gho et coll., 2014
, Gho et coll., 2014 , Lynch et coll., 2010
, Lynch et coll., 2010 , cancer ; Rogerson et coll., 2012
, cancer ; Rogerson et coll., 2012 , Jurkiewicz et coll., 2011
, Jurkiewicz et coll., 2011 , maladies cardiovasculaires ; Dutton et coll., 2005
, maladies cardiovasculaires ; Dutton et coll., 2005 , Lascar et coll., 2014
, Lascar et coll., 2014 , troubles métaboliques ; Keating et coll., 2011
, troubles métaboliques ; Keating et coll., 2011 , BPCO ; Petursdottir et coll., 2010
, BPCO ; Petursdottir et coll., 2010 , troubles mentaux). Une étude de Loeppenthin et coll. (2014
, troubles mentaux). Une étude de Loeppenthin et coll. (2014 ) met en avant le fait que pour des personnes atteintes de polyarthrite rhumatoïde, il est important d’avoir une bonne connaissance de son corps pour distinguer les douleurs « normales » de celles provoquées par l’activité physique.
) met en avant le fait que pour des personnes atteintes de polyarthrite rhumatoïde, il est important d’avoir une bonne connaissance de son corps pour distinguer les douleurs « normales » de celles provoquées par l’activité physique. ) rapportent qu’elle prédit le nombre de pas réalisés par des patients BPCO, tandis que Gyurcsik et coll. (2013
) rapportent qu’elle prédit le nombre de pas réalisés par des patients BPCO, tandis que Gyurcsik et coll. (2013 ) indiquent que les patients atteints d’arthrite atteignant les recommandations d’activité physique ont des perceptions plus élevées d’efficacité vis-à-vis des barrières liées à leur maladie, alors même qu’ils rapportent des épisodes de douleurs articulaires aussi fréquents et intenses.
) indiquent que les patients atteints d’arthrite atteignant les recommandations d’activité physique ont des perceptions plus élevées d’efficacité vis-à-vis des barrières liées à leur maladie, alors même qu’ils rapportent des épisodes de douleurs articulaires aussi fréquents et intenses. ; Husebo et coll., 2014
; Husebo et coll., 2014 ; Ingram et coll., 2010
; Ingram et coll., 2010 ; Rogers et coll., 2006, cancers ; Dean et coll., 2005
; Rogers et coll., 2006, cancers ; Dean et coll., 2005 ; Holden et coll., 2012
; Holden et coll., 2012 , troubles ostéo-articulaires), ou ils manquent de temps (Bélanger-Gravel et coll., 2012
, troubles ostéo-articulaires), ou ils manquent de temps (Bélanger-Gravel et coll., 2012 ; Dutton et coll., 2005
; Dutton et coll., 2005 ; Egan et coll., 2013
; Egan et coll., 2013 ; Mier et coll., 2007
; Mier et coll., 2007 , troubles métaboliques). Les patients indiquent accorder davantage d’importance à leurs activités professionnelles et à leurs responsabilités familiales (Brunet et coll., 2013
, troubles métaboliques). Les patients indiquent accorder davantage d’importance à leurs activités professionnelles et à leurs responsabilités familiales (Brunet et coll., 2013 , cancer ; Casey et coll., 2010
, cancer ; Casey et coll., 2010 ; Lascar et coll., 2014
; Lascar et coll., 2014 ; Tuakli-Wosornu et coll., 2014
; Tuakli-Wosornu et coll., 2014 , troubles métaboliques ; Mancuso, 2006
, troubles métaboliques ; Mancuso, 2006 , asthme). Cette littérature souligne également chez certaines personnes ne se sentant pas capables de pratiquer une activité physique, l’importance de barrières liées à leur environnement, qu’elles soient plutôt stables telles que le manque d’infrastructures ou de sécurité dans le quartier (Bélanger-Gravel et coll., 2012
, asthme). Cette littérature souligne également chez certaines personnes ne se sentant pas capables de pratiquer une activité physique, l’importance de barrières liées à leur environnement, qu’elles soient plutôt stables telles que le manque d’infrastructures ou de sécurité dans le quartier (Bélanger-Gravel et coll., 2012 ; Booth et coll., 2013
; Booth et coll., 2013 ; Mier et coll., 2007
; Mier et coll., 2007 ; Thomas et coll., 2004
; Thomas et coll., 2004 , troubles métaboliques ; Brunet et coll., 2013
, troubles métaboliques ; Brunet et coll., 2013 , Lynch et coll., 2010
, Lynch et coll., 2010 , cancers) ou le manque de moyens de transport (Fischer et coll., 2007
, cancers) ou le manque de moyens de transport (Fischer et coll., 2007 ; Keating et coll., 2011
; Keating et coll., 2011 ; BPCO), ou plus ponctuelles comme la météo (Booth et coll., 2013
; BPCO), ou plus ponctuelles comme la météo (Booth et coll., 2013 ; Brunet et coll., 2013
; Brunet et coll., 2013 ; Casey et coll., 2010
; Casey et coll., 2010 ).
). ; Yates et coll., 2003
; Yates et coll., 2003 ), avec la plupart du temps un suivi des patients sur plusieurs mois (Schwarzer et coll., 2008
), avec la plupart du temps un suivi des patients sur plusieurs mois (Schwarzer et coll., 2008 ; Slovinec D'Angelo et coll., 2014
; Slovinec D'Angelo et coll., 2014  ; Sweet et coll., 2011
; Sweet et coll., 2011 ), un contrôle de leur activité physique initiale (Scholz et coll., 2005
), un contrôle de leur activité physique initiale (Scholz et coll., 2005 ) ou de leur tolérance à l’effort (Murray et coll., 2012
) ou de leur tolérance à l’effort (Murray et coll., 2012 ), et une mesure rigoureuse de l’activité physique (observation de l’assiduité par le superviseur ; Maddison et Prapavessis, 2004
), et une mesure rigoureuse de l’activité physique (observation de l’assiduité par le superviseur ; Maddison et Prapavessis, 2004 , Millen et coll., 2008
, Millen et coll., 2008 ). Une relation significative a aussi été rapportée pour les pathologies ostéo-articulaires (Schwarzer et coll., 2008
). Une relation significative a aussi été rapportée pour les pathologies ostéo-articulaires (Schwarzer et coll., 2008 ).
). ; Falzon et coll., 2012
; Falzon et coll., 2012 , cancer ; Oliver et Cronan, 2002
, cancer ; Oliver et Cronan, 2002 , fibromyalgie), alors que d’autres travaux ne montrent pas d’association significative avec cette variable (Chevance et coll., 2017a
, fibromyalgie), alors que d’autres travaux ne montrent pas d’association significative avec cette variable (Chevance et coll., 2017a ; Jewson et coll., 2008
; Jewson et coll., 2008 ; Plotnikoff et coll., 2014
; Plotnikoff et coll., 2014 , troubles métaboliques ; Peddle et coll., 2009
, troubles métaboliques ; Peddle et coll., 2009 ; Spector et coll., 2013
; Spector et coll., 2013 , cancer). La majorité des recherches a en fait apporté des éléments propres à certains membres de l’environnement social de façon spécifique.
, cancer). La majorité des recherches a en fait apporté des éléments propres à certains membres de l’environnement social de façon spécifique. , diabète de type 1 ; Keogh et coll., 2013
, diabète de type 1 ; Keogh et coll., 2013 , cancer de la prostate ; Arnold et coll., 2006
, cancer de la prostate ; Arnold et coll., 2006 , Mancuso, 2006
, Mancuso, 2006 , maladies respiratoires). Malheureusement, chez des patients adressés en réadaptation cardiaque après un infarctus du myocarde, l’étude de McCorry et coll. (2009)
, maladies respiratoires). Malheureusement, chez des patients adressés en réadaptation cardiaque après un infarctus du myocarde, l’étude de McCorry et coll. (2009) montre que le message des médecins sur l’activité physique n’est pas toujours convaincant. De même, les médecins généralistes et les pharmaciens sont perçus comme soutenant peu l’importance de l’activité physique pour les patients (Fuller et coll., 2016, maladies cardiovasculaires ou respiratoires). Wang et coll. (2015)
montre que le message des médecins sur l’activité physique n’est pas toujours convaincant. De même, les médecins généralistes et les pharmaciens sont perçus comme soutenant peu l’importance de l’activité physique pour les patients (Fuller et coll., 2016, maladies cardiovasculaires ou respiratoires). Wang et coll. (2015) indiquent quant à eux que les patients atteints de polyarthrite rhumatoïde reçoivent des consignes floues, voire contradictoires, de la part des professionnels de santé.
indiquent quant à eux que les patients atteints de polyarthrite rhumatoïde reçoivent des consignes floues, voire contradictoires, de la part des professionnels de santé. , cancer ; Casey et coll., 2010
, cancer ; Casey et coll., 2010 ; Lascar et coll., 2014
; Lascar et coll., 2014 , troubles métaboliques ; Poltawski et coll., 2015
, troubles métaboliques ; Poltawski et coll., 2015 , AVC ; Fischer et coll., 2007
, AVC ; Fischer et coll., 2007 , BPCO ; Petursdottir et coll., 2010
, BPCO ; Petursdottir et coll., 2010 , arthrose ; Pentecost et coll., 2011
, arthrose ; Pentecost et coll., 2011 , mixte), qui connaît bien leur pathologie et les enjeux liés à l’exercice physique (Hellem et coll., 2012
, mixte), qui connaît bien leur pathologie et les enjeux liés à l’exercice physique (Hellem et coll., 2012 , BPCO ; Resnick et coll., 2008
, BPCO ; Resnick et coll., 2008 , AVC), car cela leur procure un sentiment de sécurité (Clark et coll., 2011
, AVC), car cela leur procure un sentiment de sécurité (Clark et coll., 2011 , maladies cardiovasculaires), et leur garantit un programme individualisé (Blaney et coll., 2010
, maladies cardiovasculaires), et leur garantit un programme individualisé (Blaney et coll., 2010 , cancer ; Sutton et coll., 2012
, cancer ; Sutton et coll., 2012 , maladie cardiovasculaire) et adapté (Lennon et coll., 2013
, maladie cardiovasculaire) et adapté (Lennon et coll., 2013 , AVC). À ce titre, les lieux de pratique « tout public » peuvent être perçus comme menaçants (Casey et coll., 2010
, AVC). À ce titre, les lieux de pratique « tout public » peuvent être perçus comme menaçants (Casey et coll., 2010 , diabète de type 2 ; McDevitt et coll., 2006
, diabète de type 2 ; McDevitt et coll., 2006 , troubles schizo-affectifs, troubles de l’humeur, troubles anxieux). Plusieurs auteurs rapportent les difficultés des patients lorsque le programme de réadaptation s’achève : il n’y a alors plus de suivi (Fletcher et coll., 2014
, troubles schizo-affectifs, troubles de l’humeur, troubles anxieux). Plusieurs auteurs rapportent les difficultés des patients lorsque le programme de réadaptation s’achève : il n’y a alors plus de suivi (Fletcher et coll., 2014 , maladies cardiovasculaires), ce qui est vécu par certains comme un abandon (Nicholson et coll., 2014
, maladies cardiovasculaires), ce qui est vécu par certains comme un abandon (Nicholson et coll., 2014 , AVC).
, AVC). ; Edmunds et coll., 2007
; Edmunds et coll., 2007 ; Tulloch et coll., 2013
; Tulloch et coll., 2013 , troubles métaboliques ; Martin et coll., 2012
, troubles métaboliques ; Martin et coll., 2012 , maladies cardiovasculaires ; Thorpe et coll., BPCO, 2014), des explications claires et des feedback (Escolar-Reina et coll., 2010
, maladies cardiovasculaires ; Thorpe et coll., BPCO, 2014), des explications claires et des feedback (Escolar-Reina et coll., 2010 , troubles ostéo-articulaires ; McGuire et coll., 2011
, troubles ostéo-articulaires ; McGuire et coll., 2011 ; cancer), de la disponibilité du superviseur pour répondre aux interrogations et doutes ressentis par les patients (Medina-Mirapeix et coll., 2009
; cancer), de la disponibilité du superviseur pour répondre aux interrogations et doutes ressentis par les patients (Medina-Mirapeix et coll., 2009 ) et, inversement, les effets négatifs des comportements directifs (Rastad et coll., 2014
) et, inversement, les effets négatifs des comportements directifs (Rastad et coll., 2014 , schizophrénie). Une étude de Murray et coll. (2015)
, schizophrénie). Une étude de Murray et coll. (2015) indique qu’il est possible de former les professionnels pour qu’ils soutiennent davantage les personnes atteintes de lombalgie chronique.
indique qu’il est possible de former les professionnels pour qu’ils soutiennent davantage les personnes atteintes de lombalgie chronique. , cancer du sein ; Martin et coll., 2012
, cancer du sein ; Martin et coll., 2012 , maladies cardiovasculaires ; Arnold et coll., 2006
, maladies cardiovasculaires ; Arnold et coll., 2006 ; Fischer et coll., 2007
; Fischer et coll., 2007 , BPCO), car elles se sentent comprises et soutenues (Ferrand et coll., 2008
, BPCO), car elles se sentent comprises et soutenues (Ferrand et coll., 2008 , diabète de type 2 ; Stewart et coll., 2014
, diabète de type 2 ; Stewart et coll., 2014 , BPCO), et cela leur permet de partager leurs expériences (Hellem et coll., 2012
, BPCO), et cela leur permet de partager leurs expériences (Hellem et coll., 2012 , BPCO). À l’inverse, l’isolement, le fait de n’avoir personne avec qui pratiquer est perçu comme un frein (Blaney et coll., 2010
, BPCO). À l’inverse, l’isolement, le fait de n’avoir personne avec qui pratiquer est perçu comme un frein (Blaney et coll., 2010 , Brunet et coll., 2013
, Brunet et coll., 2013 , cancer). Certains travaux indiquent une nette préférence pour pratiquer avec un groupe de pairs (Blaney et coll., 2010
, cancer). Certains travaux indiquent une nette préférence pour pratiquer avec un groupe de pairs (Blaney et coll., 2010 , cancer ; Poltawski et coll., 2015
, cancer ; Poltawski et coll., 2015 ; Sutton et coll., 2012
; Sutton et coll., 2012 , maladies cardiovasculaires), la pratique d’une activité dans des centres sportifs ou des clubs « classiques » pouvant être accompagnée par un sentiment de jugement social (Soundy et coll., 2007
, maladies cardiovasculaires), la pratique d’une activité dans des centres sportifs ou des clubs « classiques » pouvant être accompagnée par un sentiment de jugement social (Soundy et coll., 2007 , trouble bipolaire, schizophrénie, anxiété sociale). En revanche, d’autres auteurs rapportent le souhait pour certains de pratiquer avec des personnes issues de la population générale, plutôt qu’un groupe de pairs, pour renforcer leur sentiment de « normalité » (Lascar et coll., 2014
, trouble bipolaire, schizophrénie, anxiété sociale). En revanche, d’autres auteurs rapportent le souhait pour certains de pratiquer avec des personnes issues de la population générale, plutôt qu’un groupe de pairs, pour renforcer leur sentiment de « normalité » (Lascar et coll., 2014 , diabète de type 1).
, diabète de type 1). , surpoids et obésité ; Jurkiewicz et coll., 2011
, surpoids et obésité ; Jurkiewicz et coll., 2011  ; Martin et coll., 2012
; Martin et coll., 2012 ; Poltawski et coll., 2015
; Poltawski et coll., 2015 ; Resnick et coll., 2008, maladies cardiovasculaires
; Resnick et coll., 2008, maladies cardiovasculaires  ; Scott et coll., 2015
; Scott et coll., 2015 , échantillon mixte), en particulier de la part de leur conjoint(e) (Beverly et coll., 2010
, échantillon mixte), en particulier de la part de leur conjoint(e) (Beverly et coll., 2010 , Johnson et coll., 2013
, Johnson et coll., 2013 , diabète de type 2 ; Stewart et coll., 2014
, diabète de type 2 ; Stewart et coll., 2014 , BPCO), afin de se motiver à pratiquer une activité physique régulière. Beverly et coll. (2010)
, BPCO), afin de se motiver à pratiquer une activité physique régulière. Beverly et coll. (2010) indiquent que le sentiment d’une responsabilité commune de faire face à la maladie encourage certains couples à marcher ensemble, ce qui n’est pas toujours évident avec des différentiels importants de condition physique ; il est également constaté que les patients peuvent avoir un sentiment de contrôle de la part de leur conjoint, ce qui est alors démotivant.
indiquent que le sentiment d’une responsabilité commune de faire face à la maladie encourage certains couples à marcher ensemble, ce qui n’est pas toujours évident avec des différentiels importants de condition physique ; il est également constaté que les patients peuvent avoir un sentiment de contrôle de la part de leur conjoint, ce qui est alors démotivant. ; Petursdottir et coll., 2010
; Petursdottir et coll., 2010 , arthrose), devenant alors habituelle (Johnson et coll., 2013
, arthrose), devenant alors habituelle (Johnson et coll., 2013 , diabète de type 2). Des études qualitatives menées auprès d’un ensemble de populations soulignent que la clé est d’arriver à établir une routine d’activité physique (Brunet et coll, 2013
, diabète de type 2). Des études qualitatives menées auprès d’un ensemble de populations soulignent que la clé est d’arriver à établir une routine d’activité physique (Brunet et coll, 2013 ; Husebo et coll., 2014
; Husebo et coll., 2014 ; Ingram et coll., 2010
; Ingram et coll., 2010 , cancer ; Martin et coll., 2012
, cancer ; Martin et coll., 2012 , maladies cardiovasculaires ; Mancuso, 2006
, maladies cardiovasculaires ; Mancuso, 2006 ; O’Shea et coll., 2007
; O’Shea et coll., 2007 ; Thorpe et coll., 2014, maladies respiratoires ; Bélanger-Gravel et coll., 2012
; Thorpe et coll., 2014, maladies respiratoires ; Bélanger-Gravel et coll., 2012 ; Tulloch et coll., 2013
; Tulloch et coll., 2013 , troubles métaboliques ; Dean et coll., 2005
, troubles métaboliques ; Dean et coll., 2005 ; Escolar-Reina et coll., 2010
; Escolar-Reina et coll., 2010 ; Hendry et coll., 2006
; Hendry et coll., 2006 , troubles ostéo-articulaires ; Scott et coll., 2015
, troubles ostéo-articulaires ; Scott et coll., 2015 , échantillon mixte). Inversement, l’échec à poursuivre une activité physique est attribué par certains patients à leurs difficultés à modifier leurs habitudes de vie (Booth et coll., 2013
, échantillon mixte). Inversement, l’échec à poursuivre une activité physique est attribué par certains patients à leurs difficultés à modifier leurs habitudes de vie (Booth et coll., 2013 , diabète de type 2) et à établir une nouvelle routine intégrant ce type de comportement (Blaney et coll., 2010
, diabète de type 2) et à établir une nouvelle routine intégrant ce type de comportement (Blaney et coll., 2010 , cancer ; Medina-Mirapeix et coll., 2009
, cancer ; Medina-Mirapeix et coll., 2009 , mal de cou et de dos chronique).
, mal de cou et de dos chronique). ne constatent pas de lien significatif entre l’âge des patients et l’évolution de leurs intentions de faire de l’activité physique. Rodgers et coll. (2010, cancer du sein)
ne constatent pas de lien significatif entre l’âge des patients et l’évolution de leurs intentions de faire de l’activité physique. Rodgers et coll. (2010, cancer du sein) constatent quant à eux que les patientes plus âgées sont plus ouvertes aux interactions en groupe dans le cadre de l’activité physique. McCorry et coll. (2009)
constatent quant à eux que les patientes plus âgées sont plus ouvertes aux interactions en groupe dans le cadre de l’activité physique. McCorry et coll. (2009) rapportent dans un échantillon de personnes ayant eu un infarctus du myocarde que le contexte de réadaptation ne convient pas aux plus jeunes, car il est « fréquenté » par des personnes âgées. Inversement, Hendry et coll. (2008) rapportent chez des personnes ayant de l’arthrose du genou la peur de se retrouver avec des jeunes lorsqu’ils font de l’activité physique. Cavalcante et coll. (2015, claudication)
rapportent dans un échantillon de personnes ayant eu un infarctus du myocarde que le contexte de réadaptation ne convient pas aux plus jeunes, car il est « fréquenté » par des personnes âgées. Inversement, Hendry et coll. (2008) rapportent chez des personnes ayant de l’arthrose du genou la peur de se retrouver avec des jeunes lorsqu’ils font de l’activité physique. Cavalcante et coll. (2015, claudication) et Wanko et coll. (2004, diabète de type 2) rapportent plus de barrières perçues envers l’activité physique chez les patients plus âgés. De façon plus spécifique, les plus jeunes rapportent plus de barrières liées au manque de temps et d’énergie, alors que pour les plus âgés, les barrières relatives à la condition physique sont les plus importantes (Egan et coll., 2013
et Wanko et coll. (2004, diabète de type 2) rapportent plus de barrières perçues envers l’activité physique chez les patients plus âgés. De façon plus spécifique, les plus jeunes rapportent plus de barrières liées au manque de temps et d’énergie, alors que pour les plus âgés, les barrières relatives à la condition physique sont les plus importantes (Egan et coll., 2013 , troubles métaboliques ; Kang et coll., 2014
, troubles métaboliques ; Kang et coll., 2014 , Oyekanmi et Paxton, 2014
, Oyekanmi et Paxton, 2014 , cancer)7
.
, cancer)7
. ne rapportent pas de différences selon ce critère sur la confiance en soi, les bénéfices perçus de l’activité physique, et la perception de l’environnement chez des Américaines touchées par un cancer du sein. Aux États-Unis également, Orzech et coll. (2012)
ne rapportent pas de différences selon ce critère sur la confiance en soi, les bénéfices perçus de l’activité physique, et la perception de l’environnement chez des Américaines touchées par un cancer du sein. Aux États-Unis également, Orzech et coll. (2012)  ont constaté que les barrières à l’activité physique sont plus faibles chez les personnes d’origine vietnamienne par rapport aux autres groupes ethniques (caucasiens, latinos, noirs-américains). Au Brésil, Cavalcante et coll. (2015)
ont constaté que les barrières à l’activité physique sont plus faibles chez les personnes d’origine vietnamienne par rapport aux autres groupes ethniques (caucasiens, latinos, noirs-américains). Au Brésil, Cavalcante et coll. (2015) ont observé que les barrières perçues vis-à-vis de l’activité physique sont plus faibles chez les blancs que dans les autres groupes ethniques. Une étude de Loh et coll. (2012)
ont observé que les barrières perçues vis-à-vis de l’activité physique sont plus faibles chez les blancs que dans les autres groupes ethniques. Une étude de Loh et coll. (2012) en Malaisie indique que les femmes d’origine malaise, indienne et chinoise rapportent des barrières à l’activité physique liées au devoir familial, à l’activité professionnelle, ou à un manque d’envie, respectivement. En Angleterre, Pentecost et coll. (2011)
en Malaisie indique que les femmes d’origine malaise, indienne et chinoise rapportent des barrières à l’activité physique liées au devoir familial, à l’activité professionnelle, ou à un manque d’envie, respectivement. En Angleterre, Pentecost et coll. (2011) rapportent dans un échantillon concerné par des pathologies variées que la minceur ne représente pas un enjeu aussi important pour les populations noires originaires d’Afrique ou des Caraïbes que pour les autres groupes ethniques. On peut donc penser que la motivation à pratiquer une activité physique sera moins importante dans cette population, si celle-ci est perçue comme un moyen de perdre du poids. Enfin, une étude de Lawton et coll. (2006)
rapportent dans un échantillon concerné par des pathologies variées que la minceur ne représente pas un enjeu aussi important pour les populations noires originaires d’Afrique ou des Caraïbes que pour les autres groupes ethniques. On peut donc penser que la motivation à pratiquer une activité physique sera moins importante dans cette population, si celle-ci est perçue comme un moyen de perdre du poids. Enfin, une étude de Lawton et coll. (2006) menée au Royaume-Uni auprès de patients diabétiques de type 2 originaires d’Inde ou du Pakistan souligne que pour certains, la maladie reflète une volonté divine, ce qui ne les encourage pas à mettre en place des comportements de prévention tels que l’activité physique.
menée au Royaume-Uni auprès de patients diabétiques de type 2 originaires d’Inde ou du Pakistan souligne que pour certains, la maladie reflète une volonté divine, ce qui ne les encourage pas à mettre en place des comportements de prévention tels que l’activité physique. ; Lööf et coll., 2015
; Lööf et coll., 2015 , troubles ostéo-articulaires ; Oyekanmi et Paxton, 2014
, troubles ostéo-articulaires ; Oyekanmi et Paxton, 2014 , cancer). Vancampfort et coll. (2016
, cancer). Vancampfort et coll. (2016 , troubles mentaux) indiquent également que ces patients ont moins d’autodétermination envers l’activité physique.
, troubles mentaux) indiquent également que ces patients ont moins d’autodétermination envers l’activité physique. ) chez des personnes atteintes de maladies cardiovasculaires, les hommes pratiquent plus pour leur apparence, les femmes pour prévenir l’ostéoporose, tandis que pour Ferrand et coll. (2008
) chez des personnes atteintes de maladies cardiovasculaires, les hommes pratiquent plus pour leur apparence, les femmes pour prévenir l’ostéoporose, tandis que pour Ferrand et coll. (2008 ) les femmes diabétiques de type 2 pratiquent plus pour le groupe et les bénéfices psychologiques, les hommes pour gérer leur maladie. Damush et coll. (2005
) les femmes diabétiques de type 2 pratiquent plus pour le groupe et les bénéfices psychologiques, les hommes pour gérer leur maladie. Damush et coll. (2005 ) confirment que le soutien social est plus motivant pour les femmes, et McDevitt et coll. (2006
) confirment que le soutien social est plus motivant pour les femmes, et McDevitt et coll. (2006 ) soulignent le souhait des femmes de pratiquer entre elles. Plus globalement, les femmes présenteraient des niveaux de barrières plus élevés et une efficacité perçue plus faible vis-à-vis de ces barrières (Blanchard et coll., 2002
) soulignent le souhait des femmes de pratiquer entre elles. Plus globalement, les femmes présenteraient des niveaux de barrières plus élevés et une efficacité perçue plus faible vis-à-vis de ces barrières (Blanchard et coll., 2002 ; Kang et coll., 2014
; Kang et coll., 2014 , cancer ; Wanko et coll., 2004, diabète de type 2). Un résultat assez récurrent concerne le conflit entre la pratique d’une activité physique et les responsabilités familiales, qui est significativement plus rapporté par les femmes atteintes de maladie chronique que par les hommes (Ottenbacher et coll., 2011
, cancer ; Wanko et coll., 2004, diabète de type 2). Un résultat assez récurrent concerne le conflit entre la pratique d’une activité physique et les responsabilités familiales, qui est significativement plus rapporté par les femmes atteintes de maladie chronique que par les hommes (Ottenbacher et coll., 2011 ). Celles-ci ont du mal à s’accorder du temps pour faire de l’activité physique, car elles se sentent responsables de leur famille (Hefferon et coll., 2013
). Celles-ci ont du mal à s’accorder du temps pour faire de l’activité physique, car elles se sentent responsables de leur famille (Hefferon et coll., 2013 ; Lawton et coll., 2006
; Lawton et coll., 2006 ; Petursdottir et coll., 2010
; Petursdottir et coll., 2010  ; Pentecost et coll., 2011
; Pentecost et coll., 2011 ), qu’elles font passer avant leurs problèmes de santé.
), qu’elles font passer avant leurs problèmes de santé. soulignent la peur des patients d’être essoufflés ; la dyspnée est donc une barrière particulièrement importante, et plusieurs études indiquent une forte préoccupation pour les conditions météo (froid, vent, humidité) qui peuvent représenter un contexte très défavorable à l’activité physique (Fuller et coll., 2016 ; Hartman et coll., 2013
soulignent la peur des patients d’être essoufflés ; la dyspnée est donc une barrière particulièrement importante, et plusieurs études indiquent une forte préoccupation pour les conditions météo (froid, vent, humidité) qui peuvent représenter un contexte très défavorable à l’activité physique (Fuller et coll., 2016 ; Hartman et coll., 2013 ; Mancuso, 2006
; Mancuso, 2006 ; O’Shea et coll., 2007
; O’Shea et coll., 2007 ; Stewart et coll., 2014
; Stewart et coll., 2014 ; Thorpe et coll., 2014). De leur côté, les patients diabétiques déclarent craindre une hypoglycémie pendant leur séance d’activité physique (Lascar et coll., 2014
; Thorpe et coll., 2014). De leur côté, les patients diabétiques déclarent craindre une hypoglycémie pendant leur séance d’activité physique (Lascar et coll., 2014 ; Thomas et coll., 2004
; Thomas et coll., 2004 ) et/ou le fait de faire un malaise (Lawson et coll., 2006). Les personnes ayant de l’arthrose aux genoux anticipent davantage de douleur pendant ou après la séance (Holden et coll., 2012
) et/ou le fait de faire un malaise (Lawson et coll., 2006). Les personnes ayant de l’arthrose aux genoux anticipent davantage de douleur pendant ou après la séance (Holden et coll., 2012 ) ; et les insuffisants cardiaques appréhendent l’augmentation de leur rythme cardiaque (Albert et coll., 2015
) ; et les insuffisants cardiaques appréhendent l’augmentation de leur rythme cardiaque (Albert et coll., 2015 ).
). ; Husebo et coll., 2014
; Husebo et coll., 2014 ; Ingram et coll., 2010
; Ingram et coll., 2010 ; Courneya et coll., 2008
; Courneya et coll., 2008 ; colorectal, Courneya et coll., 2005
; colorectal, Courneya et coll., 2005 ; prostate, Falzon et coll., 2012
; prostate, Falzon et coll., 2012 ; Keogh et coll., 2013
; Keogh et coll., 2013  ; moelle osseuse, Craike et coll., 2013
; moelle osseuse, Craike et coll., 2013 ; cancer pédiatrique, Götte et coll., 2014
; cancer pédiatrique, Götte et coll., 2014 ).
). ; Johnstone et coll., 2009
; Johnstone et coll., 2009 ; McDevitt et coll., 2006
; McDevitt et coll., 2006 ). Les comorbidités physiques, notamment le surpoids, qui peut être favorisé par la médication, sont également une barrière à la pratique (Johnstone et coll., 2009
). Les comorbidités physiques, notamment le surpoids, qui peut être favorisé par la médication, sont également une barrière à la pratique (Johnstone et coll., 2009 ; McDevitt et coll., 2006
; McDevitt et coll., 2006 ). Toutefois, la médication elle-même ne semble pas être corrélée à la motivation des patients (Vancampfort et coll., 2015
). Toutefois, la médication elle-même ne semble pas être corrélée à la motivation des patients (Vancampfort et coll., 2015 ).
). ; Rastad et coll., 2014
; Rastad et coll., 2014 , schizophrénie). Ainsi, Vancampfort et coll. (2015
, schizophrénie). Ainsi, Vancampfort et coll. (2015 ) rapportent une corrélation négative entre le niveau de symptômes négatifs et l’autodétermination des patients (par exemple, orientation vers le plaisir et les bénéfices attendus).
) rapportent une corrélation négative entre le niveau de symptômes négatifs et l’autodétermination des patients (par exemple, orientation vers le plaisir et les bénéfices attendus). , AVC) ne rapportent pas de différence d’assiduité de la part des patients ayant suivi ces deux types de programmes de réentraînement. Tulloch et coll. (2013
, AVC) ne rapportent pas de différence d’assiduité de la part des patients ayant suivi ces deux types de programmes de réentraînement. Tulloch et coll. (2013 , diabète de type 2) ont constaté plus de déclin de l’activité physique dans le groupe « force » ; toutefois les patients de ce groupe ont également rapporté avoir perçu moins de soutien de la part de leur superviseur. Enfin, Heinrich et coll. (2014
, diabète de type 2) ont constaté plus de déclin de l’activité physique dans le groupe « force » ; toutefois les patients de ce groupe ont également rapporté avoir perçu moins de soutien de la part de leur superviseur. Enfin, Heinrich et coll. (2014 ) indiquent des niveaux d’amusement perçu comparables et élevés à la fin d’un programme aérobie versus crossfit8
chez de jeunes étudiants en surpoids ou obèses.
) indiquent des niveaux d’amusement perçu comparables et élevés à la fin d’un programme aérobie versus crossfit8
chez de jeunes étudiants en surpoids ou obèses. , troubles mentaux). Dans plusieurs études, la marche apparaît comme une activité préférentielle pour une proportion importante de personnes, parfois suivie de façon marquée par une autre activité comme la natation (Philip et coll., 2014
, troubles mentaux). Dans plusieurs études, la marche apparaît comme une activité préférentielle pour une proportion importante de personnes, parfois suivie de façon marquée par une autre activité comme la natation (Philip et coll., 2014 , cancer du poumon), les étirements (Kartolo et coll., 2015
, cancer du poumon), les étirements (Kartolo et coll., 2015 , cancer du poumon), le jardinage ou le vélo (Wanko et coll., diabète de type 2), voire un ensemble d’autres activités variées (Carpiniello et coll., 2013
, cancer du poumon), le jardinage ou le vélo (Wanko et coll., diabète de type 2), voire un ensemble d’autres activités variées (Carpiniello et coll., 2013 ; Ussher et coll., 2007
; Ussher et coll., 2007 , troubles mentaux). Il faut néanmoins prendre ces résultats avec précautions, car la méthodologie de ces travaux n’est pas toujours très précise et n’est pas toujours comparable (i.e., choix forcé ou non, liste plus ou moins importante d’activités ; activités sportives et/ou ou activités de la vie quotidienne).
, troubles mentaux). Il faut néanmoins prendre ces résultats avec précautions, car la méthodologie de ces travaux n’est pas toujours très précise et n’est pas toujours comparable (i.e., choix forcé ou non, liste plus ou moins importante d’activités ; activités sportives et/ou ou activités de la vie quotidienne). ; McDevitt et coll., 2006
; McDevitt et coll., 2006  ; Rastad et coll., 2014
; Rastad et coll., 2014  ; Ussher et coll., 2007
; Ussher et coll., 2007 , troubles mentaux ; Poltawski et coll., 2015
, troubles mentaux ; Poltawski et coll., 2015 , AVC ; Petursdottir et coll., 2010
, AVC ; Petursdottir et coll., 2010 , arthrose). Enfin, de façon plus ponctuelle Blaney et coll. (2013
, arthrose). Enfin, de façon plus ponctuelle Blaney et coll. (2013 , cancer) rapportent une préférence marquée pour la pratique d’une activité physique en musique.
, cancer) rapportent une préférence marquée pour la pratique d’une activité physique en musique. , cancer de l’utérus), l’enregistrement des comportements d’activité physique, la réévaluation cognitive9
(Scott et coll., 2015
, cancer de l’utérus), l’enregistrement des comportements d’activité physique, la réévaluation cognitive9
(Scott et coll., 2015 , échantillon mixte), ou encore plusieurs stratégies de changements de comportements simultanément tels que le contre conditionnement10
, ou le support social... (Romain et coll., 2015
, échantillon mixte), ou encore plusieurs stratégies de changements de comportements simultanément tels que le contre conditionnement10
, ou le support social... (Romain et coll., 2015 , diabète de type 2). En plus de cette diversité de techniques, la recherche interventionnelle se caractérise bien souvent par l’utilisation combinée de plusieurs techniques, afin d’agir de la façon la plus efficace possible sur la motivation des patients.
, diabète de type 2). En plus de cette diversité de techniques, la recherche interventionnelle se caractérise bien souvent par l’utilisation combinée de plusieurs techniques, afin d’agir de la façon la plus efficace possible sur la motivation des patients. ). Environ 50 % des 82 études incluses dans cette méta-analyse concernaient un échantillon de personnes âgées ou de personnes atteintes de maladie chronique. Les auteurs indiquent cependant que la qualité d’implémentation des modèles théoriques de ces travaux reste modeste. De plus, des interventions « a-théoriques » peuvent s’appuyer sur des stratégies susceptibles d’avoir un impact significatif sur la motivation des participants, bien que cela ne soit pas évalué. Dans ce sens, Prestwich et coll. (2014
). Environ 50 % des 82 études incluses dans cette méta-analyse concernaient un échantillon de personnes âgées ou de personnes atteintes de maladie chronique. Les auteurs indiquent cependant que la qualité d’implémentation des modèles théoriques de ces travaux reste modeste. De plus, des interventions « a-théoriques » peuvent s’appuyer sur des stratégies susceptibles d’avoir un impact significatif sur la motivation des participants, bien que cela ne soit pas évalué. Dans ce sens, Prestwich et coll. (2014 ) ne trouvent pas de différences d’efficacité sur l’activité physique entre les études interventionnelles s’étant ou non appuyées sur une théorie. Ces deux méta-analyses rapportent également un niveau d’efficacité comparable entre les sous-ensembles d’études s’appuyant sur des théories différentes.
) ne trouvent pas de différences d’efficacité sur l’activité physique entre les études interventionnelles s’étant ou non appuyées sur une théorie. Ces deux méta-analyses rapportent également un niveau d’efficacité comparable entre les sous-ensembles d’études s’appuyant sur des théories différentes. présente les conclusions des études ayant cherché à agir sur la motivation des patients (et parfois leur niveau d’activité physique). Les éléments pour lesquels des résultats significatifs ont été obtenus sont indiqués. La colonne de droite précise quelles combinaisons de techniques d’intervention ont été employées ainsi que le moment de l’intervention.
présente les conclusions des études ayant cherché à agir sur la motivation des patients (et parfois leur niveau d’activité physique). Les éléments pour lesquels des résultats significatifs ont été obtenus sont indiqués. La colonne de droite précise quelles combinaisons de techniques d’intervention ont été employées ainsi que le moment de l’intervention. ). Le tableau précise à quel niveau du parcours de soin des patients ces techniques ont été employées (selon les études, en parallèle d’un programme d’activité physique supervisé, ou de façon indépendante). Cependant, cela n’implique pas qu’elles ne peuvent pas être appliquées à d’autres moments. De plus, pour certaines techniques d’intervention, différents médias de diffusion ont pu être utilisés (entretien, appel téléphonique, SMS, site internet, carnet de suivi, brochure)11
.
). Le tableau précise à quel niveau du parcours de soin des patients ces techniques ont été employées (selon les études, en parallèle d’un programme d’activité physique supervisé, ou de façon indépendante). Cependant, cela n’implique pas qu’elles ne peuvent pas être appliquées à d’autres moments. De plus, pour certaines techniques d’intervention, différents médias de diffusion ont pu être utilisés (entretien, appel téléphonique, SMS, site internet, carnet de suivi, brochure)11
. ). Cependant, il faut souligner les efforts récemment opérés par certains auteurs pour tenter de réconcilier ces champs et leurs terminologies. Par exemple, Kok et coll. (2016)
). Cependant, il faut souligner les efforts récemment opérés par certains auteurs pour tenter de réconcilier ces champs et leurs terminologies. Par exemple, Kok et coll. (2016) ont récemment publié un article qui détaille la nature des processus psychologiques sur lesquels agir, et les techniques à mettre en œuvre dans ce sens.
ont récemment publié un article qui détaille la nature des processus psychologiques sur lesquels agir, et les techniques à mettre en œuvre dans ce sens.