| |
| Med Sci (Paris). 33(8-9): 711–713. doi: 10.1051/medsci/20173308008.CXCR4, le nouveau régulateur de l’immunité innée ? Nikaïa Smith,1 Nicolas Pietrancosta,1 and Jean-Philippe Herbeuval1* 1Équipe chimie et biologie, modélisation et immunologie pour la thérapie (CBMIT), CNRS UMR-8601, université Paris Descartes, Centre interdisciplinaire chimie biologie-Paris (CICB), 45, rue des Saints-Pères, 75006Paris, France |
Les interférons de type I Les interférons de type I (IFN-I), découverts en 1957, sont des cytokines sécrétées par les cellules infectées et ont été nommés ainsi pour leur capacité « d’interférence » avec la réplication virale. Les interférons induisent un état antiviral à la fois dans les cellules infectées mais également dans les cellules non infectées, en activant un programme de transcription de gènes qui vont interférer avec les différentes étapes de la réplication virale. Les IFN-I modulent secondairement les réponses immunitaires innées afin de promouvoir la présentation d’antigènes et les fonctions des cellules NK (natural killer), tout en modulant les voies de signalisation pro-inflammatoires et la production de cytokines. Enfin, ils activent le système immunitaire adaptatif, en participant au développement de la réponse adaptative et réponse mémoire des lymphocytes T et B contre des antigènes spécifiques. La plupart des cellules produisent des IFN-I, et notamment les formes IFNα et IFNβ, qui sont les plus abondantes. Les IFN-I sont des molécules antivirales très puissantes, indispensables au contrôle de la propagation virale lors des phases aiguës de l’infection. Cependant, de nombreuses études montrent que la surproduction des IFN-I peut également avoir un rôle délétère au cours des infections, soit en induisant des effets immunosuppresseurs qui vont inhiber la réponse antivirale, soit en déclenchant une inflammation, provoquant des dommages tissulaires et participant à l’exacerbation de la maladie. Le rôle délétère des IFN-I a été clairement démontré dans les maladies auto-immunes. Ce concept commence à être admis dans les infections virales chroniques comme celle par le VIH (virus d’immunodéficience humain) [1]. Il a également été montré que les IFN-I pouvaient aussi avoir un rôle néfaste au cours de l’infection par le virus de la grippe (notamment par le virus influenza H3N2), en endommageant les tissus environnants [2]. Enfin, plus récemment, le concept « d’interféronopathie » a été défini avec l’objectif de regrouper dans une même catégorie des affections héréditaires liées à une surproduction des IFN-I [3]. |
Les cellules dendritiques plasmacytoïdes (pDC) La découverte des cellules dendritiques plasmacytoïdes (pDC) a profondément changé notre compréhension de la réponse innée antivirale [4]. Les pDC représentent la première ligne de défense de l’hôte contre les virus et sont le lien essentiel entre immunité innée et immunité adaptative. Les pDC sont des cellules rares et sont spécialisées dans la production des IFN-I en réponse aux infections [5]. En effet, les pDC produisent très rapidement de très grandes quantités de tous les sous-types d’IFN de type I (IFNα, IFNβ, IFNε, IFNω et IFNτ). Les ARN messagers qui codent pour les IFN-I représentent d’ailleurs 60 % de tous les ARNm présents dans ces cellules, six heures après l’infection. Les pDC internalisent et détruisent les particules virales, ce qui leur permet de détecter le matériel génétique de ces dernières, grâce à des senseurs antiviraux de la famille des Toll-Like receptors (TLR). Les pDC expriment les récepteurs TLR7 et TLR9 qui lient spécifiquement les ARN simples brins et l’ADN double brin. En plus d’avoir des fonctions antivirales liées à la production d’IFN-I, les pDC ont également un rôle central dans l’inflammation et le trafic cellulaire. Ainsi les pDC, en sécrétant des IFN-I et des cytokines pro-inflammatoires, jouent un rôle essentiel dans la prévention de la propagation des pathogènes. L’étude de la fonction des pDC est désormais en expansion en raison du rôle complexe de l’IFN dans de nombreuses pathologies. |
Les thérapies anti-interféron La réponse IFN est une réponse programmée qui est donc prévisible. Par conséquent, certains virus ont développé des stratégies pour détourner l’action des IFN. Cette résistance provoque l’apparition d’infections latentes et persistantes et induit une activation chronique du système immunitaire, parfois jusqu’à l’épuisement. Du fait de ce rôle complexe et parfois indésirable des IFN, de nouveaux mécanismes d’inhibition des pDC sont désormais recherchés afin de développer de nouvelles thérapies anti-IFN. Plusieurs stratégies thérapeutiques ciblant diverses étapes de la voie de signalisation des IFN-I ont été ainsi proposées. On peut citer parmi les principales [6] : la chloroquine connue pour ses effets contre le paludisme, mais également utilisée dans le traitement des maladies auto-immunes ; les anticorps anti-TLR7, prometteurs pour prévenir l’activation de la voie de ces récepteurs ; les glucocorticoïdes, qui semblent également pouvoir affecter les fonctions des pDC ; les anticorps anti-récepteurs régulateurs de type BDCA-2 (blood dendritic cells A-2), qui inhibent la production d’IFN-I par les pDC ; les séquences immunorégulatrices (IRS) utilisées principalement dans le traitement des maladies auto-immunes [7], qui bloquent la production d’IFN-I in vivo chez des macaques infectés par le SIV (simian immunodeficiency virus) ; des anticorps anti-IFNα et des anticorps antagonistes anti-récepteurs de l’IFN ont également été développés dans le traitement du lupus érythémateux disséminé.
 | Figure 1.
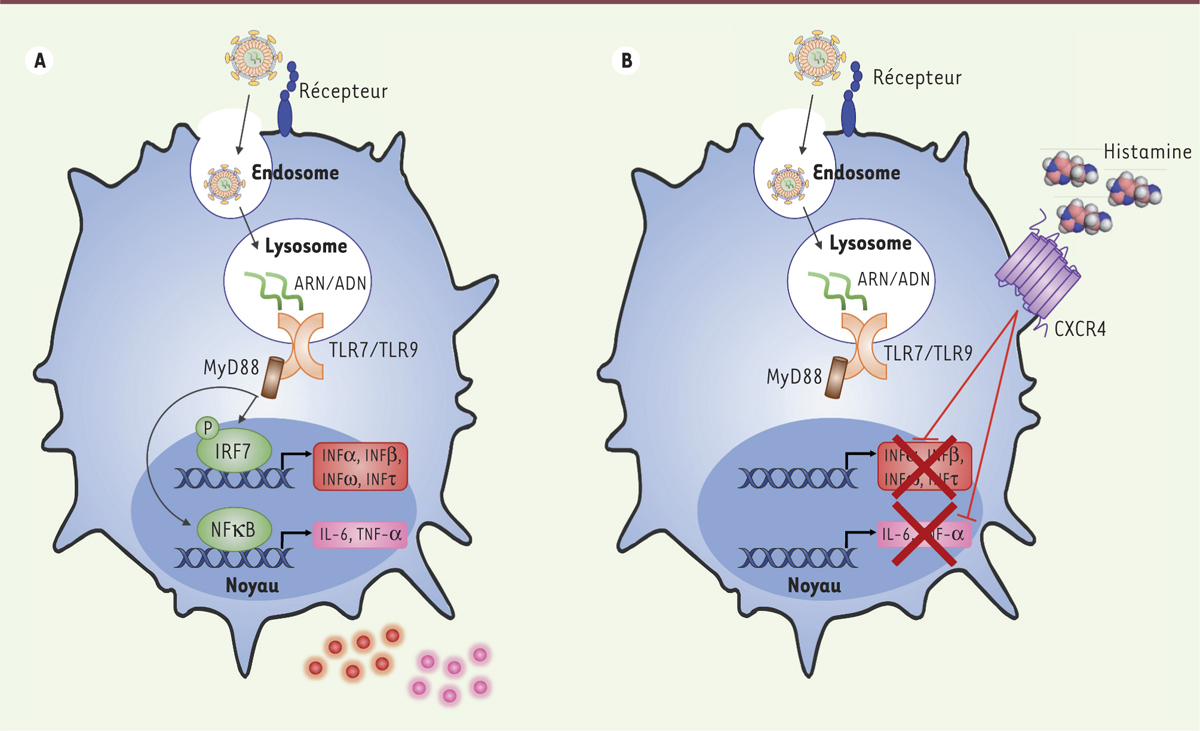
La régulation de l'activation des cellules dendritiques plasmacytoïdes (pDC) lors des infections virales. A. Les pDC reconnaissent les virus via des récepteurs spécifiques ou non, puis les internalisent. Les endosomes subissent une acidification, se transformant alors en lysosomes où les particules virales seront détruites. Celles-ci libèrent leur génome viral, ARN ou ADN, qui sera reconnu respectivement par les Toll-like receptors (TLR)7 ou TLR9. Les TLR activés interagissent alors avec la protéine MyD88 (myeloid differentiation primary response 88), ce qui induit la phosphorylation du facteur de transcription IRF7 (interferon regulatory factor 7) ou l'activation du facteur de transcription NFκB (nuclear factor-kappa B) dont la translocation nucléaire déclenche la production des interférons de type I et de cytokines pro-inflammatoires. B. Dans des cas d'allergies, de grandes quantités d'histamine sont libérées localement. Ces monoamines se fixent sur le récepteur de chimiokines CXCR4 (C-X-C chemokine receptor type 4) et inhibent l'activation virale des pDC. |
|
Les monoamines inhibent l’activation virale des pDC Alors que l’activation des pDC commence à être bien caractérisée, leur régulation est peu documentée. Cependant, deux études, menées à plusieurs années d’intervalle, ont démontré que l’histamine, une monoamine impliquée dans la réponse allergique, est capable d’inhiber la production des IFN-I par les pDC [8, 9]. Par ailleurs, les patients atopiques1, caractérisés par une hypersécrétion d’histamine, produisent des quantités faibles d’IFN-I en réponse au virus de la grippe. Pour ces raisons, nous avons étudié l’effet de l’histamine dans un modèle d’activation virale des pDC primaires [10]. L’histamine étant rapidement dégradée dans les milieux de culture, nous avons également utilisé un analogue pharmacologique stable de l’histamine, le clobenpropit. Nous avons observé un très fort effet inhibiteur de ces amines sur l’activation virale des pDC en culture. Afin de confirmer ces résultats in vivo, nous avons testé leurs effets dans un modèle murin. Les pDC de souris infectées par le virus de la grippe produisent de très grandes quantités d’IFN-I, ce qui conduit à la destruction des cellules épithéliales broncho-alvéolaires. Dans ce modèle, le clobenpropit inhibe la production bronchique d’IFN-I avec une efficacité supérieure à 95 % confirmant nos observations faites in vitro sur les cellules humaines. |
Identification du récepteur CXCR4 comme modulateur de la réponse des pDC Les deux études antérieures à la nôtre suggéraient de façon contradictoire que l’effet inhibiteur de l’histamine sur les pDC était dû à sa fixation sur son récepteur H2R [9] ou sur son récepteur H4R [8]. Nous avons alors démontré que les récepteurs de l’histamine n’étaient pas impliqués dans le modèle d’inhibition des pDC par l’histamine. Nous avons ainsi émis l’hypothèse qu’un récepteur non spécifique des amines serait responsable de leur activité inhibitrice. Or, il avait été montré que des molécules comportant des groupements aminés pouvaient se fixer à un récepteur de chimiokine, CXCR4 (CXC chemokine receptor 4). Ce récepteur, couplé aux protéines G qui sont impliquées dans de nombreux processus cellulaires, est exprimé à la surface des pDC et est l’un des corécepteurs du VIH. Nous avons démontré que l’histamine et le clobenpropit se fixent au CXCR4 et induisent alors son internalisation. De plus, l’inhibition de l’expression de CXCR4 ou de son interaction avec les amines supprime l’effet inhibiteur de ces dernières en restaurant la production des IFN-I par des pDC stimulées par un virus [11, 12] (→).
(→) Voir la Nouvelle de F. Meuris et al., m/s n° 8-9, page 691de ce numéro
Ces résultats établissent que, de manière inattendue, CXCR4 est un récepteur par lequel les amines régulent la production d’IFN-I par les pDC. |
Conclusions et perspectives Notre étude a permis d’identifier un nouveau phénomène physiologique et un rôle novateur pour l’histamine. De plus, l’identification du récepteur interagissant avec les amines pour moduler la réponse interféron ouvre de nouvelles perspectives thérapeutiques. En effet, nos résultats établissent un lien entre les amines endogènes et le système immunitaire inné et placent CXCR4 comme l’interrupteur « on/off » de l’activation virale des pDC. Notre étude a permis d’identifier une nouvelle voie de régulation de l’activation des pDC qui pourrait avoir des applications thérapeutiques dans les maladies virales chroniques, les maladies auto-immunes et toutes les maladies dans lesquelles les pDC sont hyper-activées. Nos résultats permettent de donner une explication cellulaire et moléculaire à la sensibilité accrue des patients allergiques aux infections virales respiratoires. En effet, lors d’un épisode allergique, les mastocytes déchargent localement de grandes quantités d’histamine alors que les pDC migrent vers les tissus broncho-alvéolaires pour répondre à l’infection. L’histamine peut alors bloquer la production d’IFN-I par les pDC et permet aux virus respiratoires de se répliquer. Cependant, il reste maintenant à déterminer par quel mécanisme CXCR4 interfère avec la voie des TLR7 afin de bloquer la réponse des pDC. Nous avons récemment réalisé des études transcriptomiques sur des cellules pDC primaires humaines, études qui ont révélé plusieurs pistes à explorer, comme par exemple la modification du trafic endosomal. |
Les auteurs déclarent n’avoir aucun lien d’intérêt concernant les données publiées dans cet article.
|
Footnotes |
1.
O’Brien M, Manches O, Bhardwaj N. Plasmacytoid dendritic cells in HIV infection . Adv Exp Med Biol. 2013; ; 762 : :71.–107. 2.
Davidson S, Crotta S, McCabe TM, Wack A. Pathogenic potential of interferon alphabeta in acute influenza infection . Nat Commun. 2014; ; 5 : :3864.. 3.
Munoz J, Marque M, Dandurand M, et al. Type I interferonopathies . Ann Dermatol Venereol. 2015; ; 142 : :653.–663. 4.
Grouard G, Rissoan MC, Filgueira L, et al. The enigmatic plasmacytoid T cells develop into dendritic cells with interleukin (IL)-3 and CD40-ligand . J Exp Med. 1997; ; 185 : :1101.–1111. 5.
Siegal FP, Kadowaki N, Shodell M, et al. The nature of the principal type 1 interferon-producing cells in human blood . Science. 1999; ; 284 : :1835.–1837. 6.
Kirou KA, Gkrouzman E. Anti-interferon alpha treatment in SLE . Clin Immunol. 2013; ; 148 : :303.–312. 7.
Hennessy EJ, Parker AE, O’Neill LA. Targeting Toll-like receptors: emerging therapeutics? . Nat Rev Drug Discov. 2010; ; 9 : :293.–307. 8.
Gschwandtner M, Mommert S, Kother B, et al. The histamine H4 receptor is highly expressed on plasmacytoid dendritic cells in psoriasis and histamine regulates their cytokine production and migration . J Invest Dermatol. 2011; ; 131 : :1668.–1676. 9.
Mazzoni A, Leifer CA, Mullen GE, et al. Cutting edge: histamine inhibits IFN-alpha release from plasmacytoid dendritic cells . J Immunol. 2003; ; 170 : :2269.–2273. 10.
Smith N, Pietrancosta N, Davidson S, et al. Natural amines inhibit activation of human plasmacytoid dendritic cells through CXCR4 engagement . Nat Commun. 2017; ; 8 : :14253.. 11.
Smith N, Vidalain PO, Nisole S, Herbeuval JP. An efficient method for gene silencing in human primary plasmacytoid dendritic cells: silencing of the TLR7/IRF-7 pathway as a proof of concept . Sci Rep. 2016; ; 6 : :29891.. 12.
Meuris F, Ros AJ, Gaudin F, et al. La chimiokine CXCL12 et son récepteur CXCR4 dans le contrôle des infections par les papillomavirus humains : nouveaux facteurs de susceptibilité à la pathogénie virale . Med Sci (Paris). 2017; ; 33 : :691.–694. |