| |
| Med Sci (Paris). 32(6-7): 544–546. doi: 10.1051/medsci/20163206005.Vers un nouveau paradigme en kinésithérapie ? Bruno Bonnechère,1,2,3* Bart Jansen,2,3 and Serge Van Sint Jan1 1Laboratoire d’anatomie, de biomécanique et d’organogenèse (LABO), université libre de Bruxelles, CP 619, route de Lennik 808, 1070Bruxelles, Belgique 2Department of electronics and informatics - ETRO, Vrije Universiteit Brussel, Pleinlaan 2, B-1050Bruxelles, Belgique 3iMinds, department of medical information technologies (MIT), Gaston Crommenlaan 8 (box 102), B-9050Ghent, Belgique MeSH keywords: Agrément de dispositif, Humains, Monitorage physiologique, Techniques de physiothérapie, Rôle médical, Posture, instrumentation, méthodes, normes, tendances, physiologie |
L’une des caractéristiques de la kinésithérapie et de la revalidation1, physique est qu’elle implique une participation active des patients, d’une part lors des séances avec le kinésithérapeute, mais aussi et surtout lors de la réalisation d’exercices qu’ils doivent effectuer à domicile. En effet, pour assurer une bonne évolution clinique, la prescription d’exercices à effectuer à domicile en complément des exercices effectués lors de la thérapie en cabinet est indiquée2 pour la prise en charge de la grande majorité des pathologies [1]. Ces recommandations sont relativement bien suivies par les kinésithérapeutes puisqu’on estime que 86 % des patients reçoivent des exercices à effectuer chez eux. Par contre, seulement 48 % des patients effectuent réellement ces exercices, et encore pas totalement puisque le taux moyen d’exercices réellement effectués est de 33 % par rapport à la prescription [2]. Ce faible taux de participation n’est malheureusement pas le seul problème des exercices à domicile. Un autre problème est qu’ils se font sans surveillance. Cette absence de contrôle peut même mener à un effet pervers si les patients n’effectuent pas correctement les mouvements en induisant des postures vicieuses ou des mouvements parasites. Des solutions doivent donc être développées afin d’augmenter le taux de participation des patients tout en leur permettant un contrôle des exercices afin d’en assurer la bonne réalisation. De manière peut-être quelque peu surprenante, il apparaît que l’utilisation des jeux vidéo dans la revalidation pourrait s’avérer utile pour augmenter la motivation des patients [3]. Une nouvelle tendance, basée sur l’utilisation de jeux vidéo actifs, a émergé il y a quelques années et arrive actuellement à maturité. Les appareils utilisés pour contrôler les jeux, principalement la Nintendo Wii Balance Board™ et la caméra Microsoft Kinect™, pourraient en effet être utilisés comme outil d’évaluation et d’analyse du mouvement pour en contrôler la bonne exécution [4]. Après avoir exposé les tenants et aboutissants de l’utilisation de cette nouvelle technologie dans la revalidation, nous discuterons de la place du kinésithérapeute et du médecin de médecine physique et de revalidation dans le traitement. |
L’évolution et la validation de la technologie Une chose surprenante dans ce domaine est que le matériel utilisé n’a pas été conçu originellement pour la revalidation. Développé dans le cadre des jeux, ces appareils ont ensuite fait l’objet de nombreuses études visant à en valider l’utilisation dans le cadre de certaines applications cliniques. En parallèle, des logiciels ont été développés pour répondre aux besoins et aux exigences du monde clinique. Nous nous limiterons ici à la présentation de la Kinect™ [5] et de la Balance Board™ [6], bien que les smartphones et autres gyroscopes et accéléromètres puissent également être utilisés pour contrôler les jeux et corriger les mouvements effectués par les patients. La caméra Kinect™ Cet appareil est constitué d’un microphone et de deux caméras couplées - une caméra vidéo standard et une caméra infra-rouge utilisée pour détecter les formes et distances des objets. Il s’agit d’un système de capture de mouvement sans nécessité de poser des marqueurs sur le sujet, celui-ci se plaçant devant le capteur et étant détecté automatiquement. L’utilisation de cette caméra a été validée en comparant les résultats obtenus avec ceux de systèmes optoélectroniques (avec marqueurs) utilisés quotidiennement en pratique clinique. Cette validation a visé des mesures anthropométriques, des mesures d’angles (goniométrie) et certains paramètres relatifs à l’analyse de la marche. Concernant l’utilisation des jeux, une étude récente a validé l’utilisation de la Kinect™ pour effectuer le suivi des patients lorsqu’ils réalisent des exercices de revalidation [ 5]. La Balance Board™ La Balance Board™ est une plateforme de force rectangulaire comprenant aux quatre coins quatre capteurs de force. La combinaison des différents signaux enregistrés par ces capteurs permet d’obtenir le déplacement du centre de pression de la personne se tenant debout sur la plateforme. De nombreuses études ont été effectuées pour valider cet appareil en comparant les résultats obtenus avec ceux acquis avec une plateforme de force standard. L’équilibre statique ainsi que dynamique peuvent être testés avec des sujets sains mais aussi chez des patients (par exemple des patients atteints de la maladie de Parkinson, des patients lombalgiques, ou des cas de revalidation après reconstruction des ligaments croisés). Une étude vient de valider l’utilisation de cette plateforme de force pour l’enregistrement du centre de pression et de différents paramètres cliniques qui en dérivent lors de la réalisation d’exercices de revalidation contrôlés par la Balance Board™ [ 6]. |
Quelles sont les implications pratiques ? Nous avons vu que les appareils utilisés fournissaient, dans une certaine limite bien entendu, des résultats satisfaisants et similaires aux gold-standards utilisés en clinique. Cela offre donc de nouvelles perspectives pour la revalidation. L’avantage majeur est que ces appareils, couplés à des logiciels proposant des exercices de revalidation, fournissent un feedback. Celui-ci peut se faire en temps réel pour corriger les mouvements du patient et augmenter la proprioception (c’est-à-dire la manière dont le patient perçoit le corps dans l’espace) ou après la réalisation de l’exercice (ou de la session d’exercices) pour avoir un aperçu global ainsi qu’une vision de l’évolution temporelle. Mais ces informations peuvent, et doivent, également être utilisées par le clinicien en charge du patient. Ces mesures permettent en effet un suivi quantifié et objectif de l’évolution des patients. Il s’agit donc de données précieuses pour adapter le traitement (comme les types d’exercices, leur durée, leur intensité, etc.) en fonction des capacités actuelles du patient et ainsi maximiser les bénéfices de l’intervention. Force est de reconnaître que pour diverses raisons (manque de temps, manque de moyen technologique, absence de formation adéquate, etc.), l’évaluation fonctionnelle quantifiée des patients est trop souvent négligée en kinésithérapie. Les systèmes d’analyse du mouvement couplés aux exercices de revalidation offrent donc de nouvelles possibilités pour les cliniciens : un suivi régulier des patients, une évaluation quantifiée automatisée et donc totalement objective, des mesures effectuées dans l’environnement naturel du patient (ce qui contraste grandement avec les analyses du mouvement classiques effectuées dans des couloirs de marche, le patient étant en sous-vêtements avec des marqueurs collés sur le corps), le tout pour un coût bien moindre (à peine plus de 100 € sont nécessaires pour l’un ou l’autre de ces appareils, auquel il faut tout de même ajouter le prix des logiciels de capture et d’analyse des résultats, ce prix étant variable selon le concepteur). Ces nouvelles perspectives impliquent également de nouvelles responsabilités pour les professionnels de santé impliqués dans la prise en charge de ces patients. Quelles sont les nouvelles responsabilités impliquées par ces nouveaux systèmes ? La
Figure 1
schématise les différents acteurs de la revalidation. Les bases de données, couplées à un mécanisme de création de scores et de rapports d’évaluation fonctionnelle, occupent une place primordiale au centre du processus de l’échange d’information entre les acteurs concernés. Cela va, et doit, mener à des changements au niveau de la prise en charge des patients.
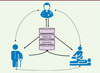 | Figure 1.
La communication entre les différents acteurs de la revalidation. Les lignes pointillées représentent les moyens de communication classiques et conventionnels et les lignes continues ceux utilisés par la (télé)réhabilitation. On observe la position centrale de la base de données et des outils d’analyse de ces données (d’après [ 8]). |
|
Un nouveau rôle pour les cliniciens ? Le processus de revalidation pouvant être long, la quantité de données récoltées durant les exercices effectués tout au long de ce traitement devient rapidement importante. De plus, des données provenant de l’examen clinique et des examens complémentaires peuvent également s’ajouter au dossier [7] (→).
(→) Voir la Synthèse de S. Van Sint Jan et al., m/s n° 5, mai 2013, page 529
La prise en compte de l’ensemble de ces données hétérogènes requiert donc du clinicien une expérience importante afin de traiter son patient au mieux. Dans ce contexte, l’apport des nouvelles technologies, notamment avec les techniques de data mining
3, est crucial. Ces techniques permettent d’analyser un grand nombre de données et de variables afin d’en retirer les informations les plus pertinentes. Les cliniciens doivent-ils donc s’inquiéter d’être relégués au second plan suite à l’essor de la technologie ? Heureusement non ! Tout aussi perfectionné que soit un système d’analyse de données, il est toujours tributaire de la qualité des entrées qu’il reçoit. Or la majorité des systèmes technologiques vise à quantifier le mouvement, alors qu’une part importante de la kinésithérapie consiste à juger et améliorer la qualité du geste. L’examen clinique rigoureux, alliant palpation et mobilisation, est toujours indispensable à la bonne prise en charge du patient. Un dernier point à aborder, et non des moindres, est de déterminer dans quelle mesure ces systèmes sont capables de travailler seuls. Nous avons vu que s’il était impossible pour l’être humain de traiter et d’analyser toutes les données collectées, c’est aisément possible pour des ordinateurs. Mais est-il réellement responsable de confier la responsabilité de la configuration des exercices de revalidation à des machines sans assurer aucun contrôle ? Certainement pas : les machines ne nous contrôlent pas (encore). Faut-il négliger totalement la technologie sous prétexte que la kinésithérapie est une profession manuelle basée sur le ressenti du clinicien ? Certainement pas non plus. Le dernier mot restera au clinicien qui se basera sur sa propre expérience clinique et sur les nouvelles informations obtenues pour guider au mieux son patient. En conclusion, dans le futur le clinicien sera amené à travailler de pair avec la technologie pour assurer un suivi du patient, ce qui permettra une adaptation continue du traitement aux besoins des patients. Tout le challenge consistera donc à trouver le bon équilibre entre utilisation et acceptation de la technologie et relation humaine centrée sur le patient. |
Les auteurs déclarent n’avoir aucun lien d’intérêt concernant les données publiées dans cet article.
|
Footnotes |
1.
Jordan JL, Holden MA, Mason EE, Foster NE. Interventions to improve adherence to exercise for chronic musculoskeletal pain in adults . Cochrane Database Syst Rev. 2010; ; 1 : :CD005956.. 2.
Bonnechère B, Jansen B, Omelina L, Van Sint Jan S. Do patients perform their exercises at home and why (not)? A survey on patients’ habits during rehabilitation exercises . Ulutas Med J. 2016; ; 2 : :41.–46. 3.
Tatla SK, Sauve K, Virji-Babul N, et al. Evidence for outcomes of motivational rehabilitation interventions for children and adolescents with cerebral palsy: an American Academy for Cerebral Palsy and Developmental Medicine systematic review . Dev Med Child Neurol. 2013; ; 55 : :593.–601. 4.
Bower KJ, Louie J, Landesrocha Y, et al. Clinical feasibility of interactive motion-controlled games for stroke rehabilitation . J Neuroeng Rehabil. 2015; ; 12 : :63.. 5.
van Diest M, Stegenga J, Wörtche HJ, et al. Suitability of Kinect for measuring whole body movement patterns during exergaming . J Biomech. 2014; ; 47 : :2925.–2932. 6.
Bonnechère B, Jansen B, Omelina L, et al. Validation of the Balance Board™ for clinical evaluation of balance during serious gaming rehabilitation exercises . Telemed JE Health. 2016 ; sous presse. 7.
Van Sint Jan S, Wermenbol V, Van Bogaert P, et al. Une plate-forme technologique liée à la paralysie cérébrale : le projet ICT4Rehab . Med Sci (Paris). 2013; ; 29 : :529.–536. 8.
Bonnechère B. Les jeux vidéo au service des patients ? L’utilisation des serious games en revalidation . Sarrebrücken: : Éditions Universitaires Européennes; , 2015 : :252. p. |