| |
| Med Sci (Paris). 2012 November; 28(11): 1013–1016. Published online 2012 November 12. doi: 10.1051/medsci/20122811025.L’ETO se resserre sur les leucémies aiguës mégacaryoblastiques
Xénogreffes : une aide décisive à la caractérisation génétique et au traitement Clarisse Thiollier,1,2,3 Françoise Pflumio,2,4,5,6 Paola Ballerini,6,7 John D. Crispino,8 Olivier Bernard,1,3,4 and Thomas Mercher1,2,3,4* 1Inserm U985, 94805Villejuif, France 2Université Paris Diderot, 75013Paris, France 3Institut Gustave Roussy, 94805Villejuif, France 4Université Paris-Sud, 91405Orsay, France 5Inserm unité mixte de recherche 967, 92265Fontenay-aux-Roses, France 6Laboratoire des cellules souches hématopoïétiques et leucémiques, Institut de radiobiologie cellulaire et moléculaire, Commissariat à l’énergie atomique (CEA), 92265Fontenay-aux-Roses, France 7Hôpital Armand-Trousseau, Assistance Publique–Hôpitaux de Paris, 75012Paris, France 8Division of Hematology/Oncology, Northwestern University, Chicago, IL60611, États-Unis MeSH keywords: Animaux, Antinéoplasiques, pharmacologie, usage thérapeutique, Inversion chromosomique, génétique, Chromosomes humains de la paire 16, Humains, Leucémie aigüe mégacaryoblastique, traitement médicamenteux, Mégacaryocytes, métabolisme, anatomopathologie, Souris, Souris de lignée NOD, Souris SCID, Thérapie moléculaire ciblée, Protéines tumorales, antagonistes et inhibiteurs , Cellules souches tumorales, Protéines de fusion oncogènes, physiologie, Tests d'activité antitumorale sur modèle de xénogreffe |
Les leucémies aiguës à mégacaryoblastes Au cours de la maturation mégacaryocytaire normale, les progéniteurs engagent un processus d’endomitose (polyploïdisation) et acquièrent des marqueurs de différenciation terminale cytoplasmiques et de surface (par exemple CD41 et CD421). Ce processus aboutit à la production de plaquettes sanguines. Les leucémies aiguës à mégacaryoblastes (LAM7 selon la classification FAB, French-American-British group) résultent d’une prolifération accrue des progéniteurs et d’un blocage de la différenciation terminale (Figure 1). Elles représentent 2 à 10 % des leucémies aiguës myéloïdes (LAM). Le diagnostic est posé par l’analyse morphologique des blastes leucémiques qui sont hétérogènes et par l’expression de marqueurs de surface spécifiques des mégacaryocytes (CD41, CD42). Le pourcentage de blastes circulants chez ces patients est faible et une myélofibrose médullaire importante rend difficile les analyses en laboratoire. D’autre part, ces LAM sont plus fréquemment observées chez l’enfant [
1,
2]. Chez l’adulte, la transformation leucémique est plus souvent l’évolution d’un syndrome myéloprolifératif et est associée à un caryotype complexe sans anomalie spécifique identifiée jusqu’ici.
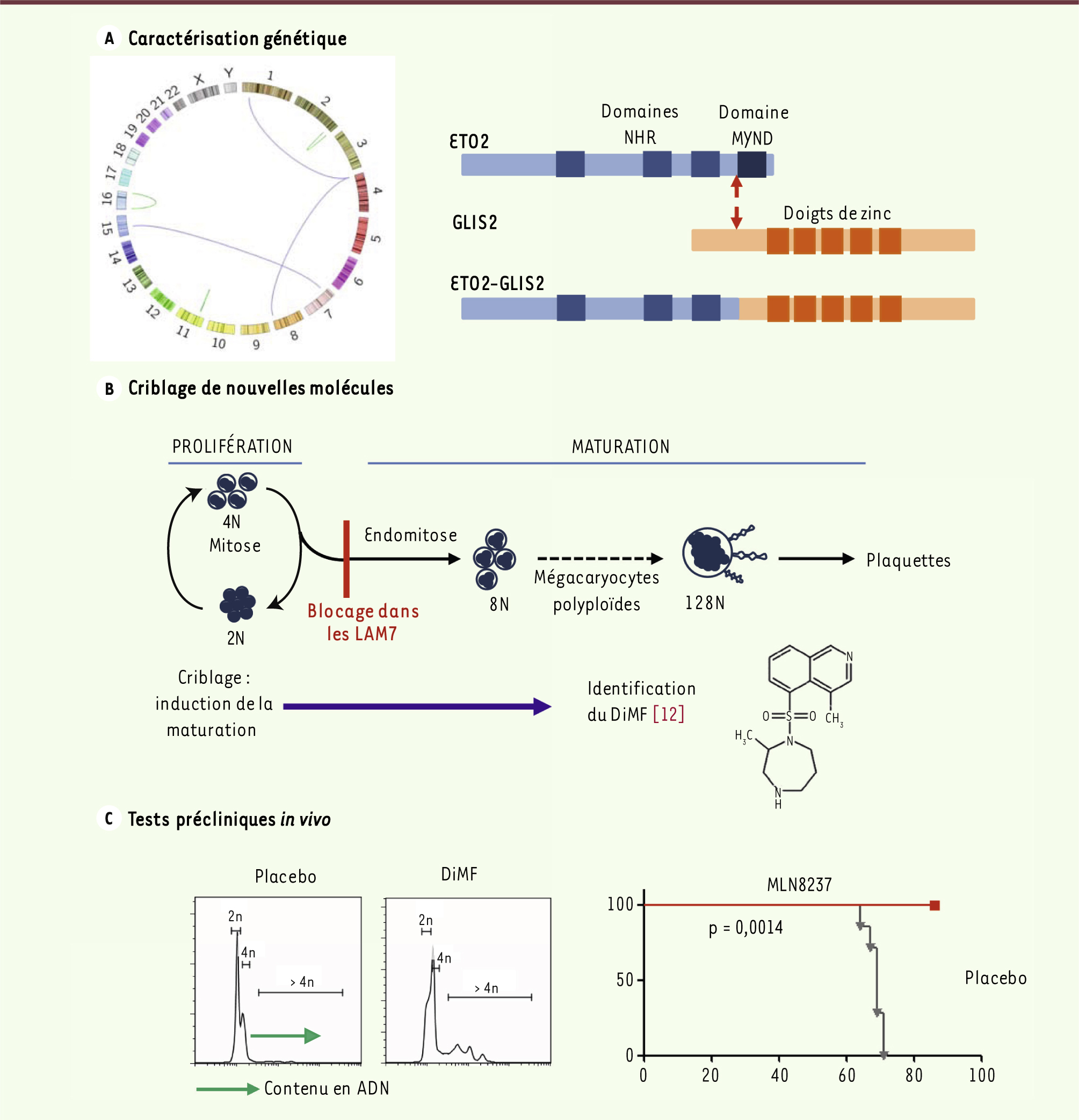
 | Figure 1
Caractérisation génétique et nouvelle stratégie thérapeutique dans les LAM7. A. Caractérisation génétique : le séquençage haut-débit du transcriptome permet l’identification de nouvelles anomalies chromosomiques (gauche : représentation en cercle des anomalies génomiques de structure) comme la fusion entre les gènes ETO2 et GLIS2 résultant d’une inversion du chromosome 16 (droite). B. Criblage de nouvelles molécules : la différenciation normale des progéniteurs mégacaryocytaires est caractérisée par le passage d’un cycle mitotique à un cycle endomitotique conduisant au développement de mégacaryocytes polyploïdes capables de maturations cytoplasmiques additionnelles permettant la formation des plaquettes sanguines. Un blocage de la différenciation des progéniteurs est observé dans les LAM7. Le principe du criblage de nouvelles molécules pour le traitement des LAM7 repose sur la capacité de ces molécules à induire la polyploïdisation et la maturation d’une lignée de LAM7. Le diméthylfasudil (DiMF), un inhibiteur de la kinase Aurora A, a ainsi été identifié [
12]. C. Tests précliniques in vivo : des souris receveuses de LAM7 ont été traitées avec un placebo, le DiMF ou le MLN8237, un autre inhibiteur spécifique de la kinase Aurora A actuellement utilisé dans des tests cliniques pour le traitement d’autres hémopathies. Exemples d’images de cytométrie en flux obtenues lors de l’analyse de la ploïdie des cellules de rate de souris traitées avec le DiMF ou le placebo. La ploïdie est plus importante dans les mégacaryoblastes des souris traitées avec le DiMF que dans ceux des souris traitées avec le placebo (gauche). Courbe de survie des souris traitées avec le MLN8237 ou un placebo (droite). |
Chez l’enfant, deux sous-groupes sont identifiés et représentent moins de 50 % des patients : (1) les LAM7 associées à la translocation t(1;22)(p13;q13) et à l’expression de la fusion OTT-MAL [
3,
4] décrite dans ces colonnes en 2009 [
5] ; (2) celles qui se développent chez les patients porteurs d’une trisomie 21 constitutionnelle associée à des mutations du gène codant pour le facteur de transcription GATA-1 [
6]. Les résultats d’une analyse génomique récente indiquent que les LAM7 pédiatriques présentent en moyenne 9,3 altérations structurelles par échantillon par comparaison avec 2,4 en moyenne pour les LAM en général et suggèrent l’existence d’autres anomalies chromosomiques [
7]. Du point de vue clinique, hormis les patients présentant une trisomie 21 constitutionnelle qui répondent bien aux traitements, le pronostic est généralement réservé en l’absence d’une greffe de moelle osseuse. Le développement de modèles expérimentaux permettant une identification et une caractérisation des mécanismes de transformation dans ces LAM7, mais également de tests précliniques évaluant de nouvelles approches thérapeutiques, est donc une étape indispensable. |
Un modèle murin mimant la maladie humaine C’est dans cet objectif que nous avons réalisé des xénogreffes de cellules primaires de sept patients atteints de LAM7 dans des souris immunodéficientes NSG2 (NOD.Cg-PrkdcscidIl2rgtm1Wjll/SzJ) précédemment utilisées pour la greffe d’autres hémopathies [
8,
9]. L’analyse par cytométrie en flux a montré une prise de greffe des blastes humains provenant de cinq des sept patients. Nous avons caractérisé l’envahissement blastique humain dans les souris et montré que les cellules amplifiées in vivo présentent des caractéristiques cellulaires semblables aux cellules leucémiques primaires injectées. Comme chez les patients, la majorité des groupes de souris présentait une infiltration importante de la moelle osseuse mais un faible pourcentage de blastes dans le sang ; dans un groupe, correspondant aux cellules d’un même patient, les souris receveuses présentaient toutes une paraplégie. L’analyse histopathologique des tissus de ces souris a également montré une infiltration du système nerveux (moelle épinière et méninges) par des blastes leucémiques. Les atteintes vertébrale et du système nerveux central sont parfois observées chez les patients atteints de leucémies et corrèlent généralement avec une mauvaise réponse au traitement. De façon intéressante, le dossier clinique de ce patient indique également une atteinte vertébrale à un stade avancé de la maladie. La greffe de blastes primaires de LAM7 chez des souris immunodéficientes permet donc de mimer plusieurs caractéristiques de la maladie humaine. De plus, l’amplification de ces blastes leucémiques chez les animaux receveurs a permis d’obtenir suffisamment de matériel pour réaliser des analyses moléculaires et précliniques. |
Identification d’une nouvelle fusion génique dans les LAM7 Pour identifier de nouvelles altérations génétiques, un séquençage du transcriptome par séquençage haut-débit a été réalisé sur l’ARN des cellules de cinq patients isolées de la moelle osseuse des souris auxquelles ces cellules avaient été greffées avec succès. L’analyse bioinformatique des séquences obtenues a identifié de nouvelles fusions géniques anormales. Des fusions décrites précédemment dans d’autres sous-types de leucémie ont été identifiées chez deux patients : entre les gènes NUP98 (nucleoporin 98 kDa), codant pour une protéine du nucléopore, et KDM5a, codant pour une déméthylase de la lysine 4 de l’histone H3 ; et entre les gènes MLL (mixed lineage leukemia), codant pour une méthylase de la lysine 4 de l’histone H3, et AF9 (ALL1-fused gene from chromosome 9 protein), localisé sur le chromosome 9. Nous avons également identifié et caractérisé une fusion entre les gènes CBFA2T3 (plus connu sous le nom ETO2 ou Eight-Twenty-One) et GLIS2 (GLIS family zinc finger 2) résultant d’une inversion cryptique du chromosome 16 chez le patient présentant une infiltration du système nerveux (Figure 1) [8]. La récurrence de cette fusion ETO2-GLIS2 a été confirmée chez sept patients d’une cohorte indépendante de 22 patients (31 %) atteints de LAM7 pédiatriques non trisomiques pour laquelle des analyses globales d’expression sont disponibles [
10]. Le gène ETO2 est exprimé dans les progéniteurs mégacaryocytaires et réprime l’expression de certains gènes impliqués dans la différenciation mégacaryocytaire terminale [
11]. Le gène GLIS2 est apparenté au gène GLI impliqué dans la réponse transcriptionnelle à la voie de signalisation Hedgehog et n’est pas exprimé au cours de la différenciation mégacaryocytaire normale. Les patients dont les cellules expriment la fusion ETO2-GLIS2 présentent une signature d’expression spécifique, incluant une expression importante des gènes cibles de la voie de signalisation Hedgehog (par exemple les bone morphogenic protein BMP2, BMP4) suggérant que la fusion active de manière anormale les gènes cibles de cette voie. Cette signature moléculaire permet également de classer ces patients dans un sous-groupe moléculaire distinct des autres groupes de LAM7. La détection de la fusion ETO2-GLIS2 et des marqueurs associés pourrait faciliter le diagnostic et le suivi de la maladie chez ce sous-groupe de patients. Ainsi, la fusion ETO2-GLIS2 est associée à la surexpression d’un marqueur de surface, CD56, qui ne semble pas exprimé significativement chez les autres patients testés. D’autre part, les patients présentant la fusion NUP98-KDM5a ou MLL-AF9 font partie d’un groupe de 8/22 patients présentant une signature d’activation des gènes à homéoboîte du cluster HOXA, suggérant que d’autres altérations entraînant une surexpression de ces gènes restent à caractériser. |
Évaluation d’une nouvelle stratégie thérapeutique : induction de la polyploïdie Les modèles de xénogreffes ont également permis de tester une nouvelle stratégie thérapeutique dans les LAM7. Pour cela, nous avons collaboré avec l’équipe de John Crispino, à l’Université Northwestern (Chicago, États-Unis), qui a récemment identifié le diméthylfasudil (DiMF) dans un crible d’induction de la polyploïdisation d’une lignée de LAM7 (Figure 1) [12]. Nous avons confirmé l’activité antiproliférative et d’induction de la différenciation terminale de cette molécule sur les cellules de LAM7 humaines à la fois in vitro en culture, et in vivo en traitant des souris greffées avec les cellules d’un patient exprimant la fusion MLL-AF9. Deux semaines de traitement par le DiMF ont entraîné une diminution significative du nombre de mégacaryoblastes humains ainsi qu’une augmentation de leur ploïdie chez les souris traitées par rapport aux animaux contrôles. De plus, la cible principale de cette molécule étant la kinase Aurora A, nous avons testé l’efficacité in vitro et in vivo du MLN8237, un inhibiteur spécifique de cette kinase actuellement évalué dans des essais cliniques pour d’autres hémopathies. Des souris greffées avec les cellules du patient présentant une fusion ETO2-GLIS2 ont été traitées pendant deux semaines avec du MLN8237. Les animaux du groupe placebo ont développé la maladie en 60 jours (paraplégie, moelle osseuse et rate infiltrées par des blastes) alors que les souris du groupe MLN8237 n’ont présenté aucun signe de la maladie et que seul un faible pourcentage de cellules humaines a été détecté dans la moelle osseuse après plus de 90 jours [8]. L’ensemble de ces résultats montrent l’importance des modèles de xénogreffe pour la caractérisation de nouvelles anomalies génomiques des hémopathies malignes et apportent des espoirs pour le développement de nouvelles stratégies thérapeutiques (Figure 2).
 | Figure 2
Modélisation des LAM7 humaines par xénotransplantation. Illustration réalisée par Antoine Deschamps, PDI, 1800 Seaport Boulevard, Redwood City CA, 94063, Etats-Unis. ( aaaah_tonio@hotmail.com). |
|
Les auteurs déclarent n’avoir aucun lien d’intérêt concernant les données publiées dans cet article.
|
Ces travaux ont été financés par l’Inserm, le CEA, l’association pour la recherche sur le cancer, la Ligue nationale contre le cancer, l’association Laurette Fugain, la fondation pour la recherche médicale, la fondation Gustave Roussy, la région Île de France par le pôle de biothérapies et la José Carreras Leukemia Foundation-European Hematology Association.
|
Footnotes |
1.
Ugo
V
,
James
C
,
Vainchenker
W.
Une mutation unique de la protéine kinase JAK2 dans la polyglobulie de Vaquez et les syndromes myéloprolifératifs non-LMC . Med Sci (Paris).
2005; ; 21 : :669.–670. 2.
Dastugue
N
,
Lafage-Pochitaloff
M
,
Pagès
MP
, et al.. Cytogenetic profile of childhood and adult megakaryoblastic leukemia (M7): a study of the Groupe Francais de cytogénétique hématologique (GFCH) . Blood.
2002; ; 100 : :618.–626. 3.
Mercher
T
,
Coniat
MB
,
Monni
R
, et al.. Involvement of a human gene related to the Drosophila spen gene in the recurrent t(1;22) translocation of acute megakaryocytic leukemia . Proc Natl Acad Sci USA.
2001; ; 98 : :5776.–5779. 4.
Mercher
T
,
Raffel
GD
,
Moore
SA
, et al.
The OTT-MAL fusion oncogene activates RBPJ-mediated transcription and induces acute megakaryoblastic leukemia in a knockin mouse model . J Clin Invest.
2009; ; 119 : :852.–864. 5.
Bernard
OA
,
Gilliland
DG
,
Mercher
T.
Activation de la voie Notch par OTT-MAL dans les leucémies aiguës mégacaryoblastiques . Med Sci (Paris).
2009; ; 25 : :676.–678. 6.
Wechsler
J
,
Greene
M
,
McDevitt
MA
, et al.
Acquired mutations in GATA1 in the megakaryoblastic leukemia of Down syndrome . Nat Genet.
2002; ; 32 : :148.–152. 7.
Radtke
I
,
Mullighan
CG
,
Ishii
M
, et al.
Genomic analysis reveals few genetic alterations in pediatric acute myeloid leukemia . Proc Natl Acad Sci USA.
2009; ; 106 : :12944.–12949. 8.
Thiollier
C
,
Lopez
CK
,
Gerby
B.
Characterization of novel genomic alterations and therapeutic approaches using acute megakaryoblastic leukemia xenograft models . In : J Exp Med. , 2012 (online). 9.
Armstrong
F
,
Brunet de la Grange
P
,
Gerby
B.
NOTCH is a key regulator of human T-cell acute leukemia initiating cell activity . Blood.
2009; ; 113 : :1730.–1740. 10.
Bourquin
JP
,
Subramanian
A
,
Langebrake
C
, et al.
Identification of distinct molecular phenotypes in acute megakaryoblastic leukemia by gene expression profiling . Proc Natl Acad Sci USA.
2006; ; 103 : :3339.–3344. 11.
Hamlett
I
,
Draper
J
,
Strouboulis
J
, et al.
Characterization of megakaryocyte GATA1-interacting proteins: the corepressor ETO2 and GATA1 interact to regulate terminal megakaryocyte maturation . Blood.
2008; ; 112 : :2738.–2749. 12.
Wen
Q
,
Goldenson
B
,
Silver
SJ
, et al.
Identification of regulators of polyploidization presents therapeutic targets for treatment of AMKL . Cell.
2012; ; 150 : :575.–589. |