| |
| Med Sci (Paris). 2008 June; 24(6-7): 615–620. Published online 2008 June 15. doi: 10.1051/medsci/20082467615.Succès de la thérapie génique d’un modèle murin de porphyrie érythropoïétique congénitale Hubert de Verneuil,* Elodie Robert-Richard, Cécile Ged, Frédéric Mazurier, Emmanuel Richard, and François Moreau-Gaudry Inserm, U876, Université Victor Segalen-Bordeaux 2, 146, rue Léo Saignat, 33076 Bordeaux Cedex, France |
Une maladie sévère traitée par allogreffe de moelle osseuse Parmi les porphyries héréditaires, la porphyrie érythropoïétique congénitale (PEC) ou maladie de Günther, est la plus sévère [
1]. C’est une maladie génétique rare, de transmission autosomique récessive, caractérisée par un déficit en uroporphyrinogène III synthase (UROS), la quatrième enzyme de la biosynthèse de l’hème [1–
3]. L’augmentation très importante de synthèse des porphyrines dans la moelle osseuse du fait du déficit enzymatique entraîne leur accumulation dans le sang et les tissus, expliquant la photosensibilité cutanée caractéristique chez les malades. Les patients présentent une excrétion massive de porphyrines dans les urines (majoritairement l’uroporphyrine I) et les selles. L’anémie hémolytique est due à la fragilité globulaire produite par l’accumulation de porphyrines dans ces cellules. Le traitement symptomatique de la maladie est décevant : utilisation de crèmes antisolaires et réduction de l’exposition aux rayonnements UV, prise de β-carotène qui peut limiter la photosensibilité, prise d’hydroxyurée qui diminue l’érythropoïèse et donc l’hyperhémolyse, réduisant ainsi les besoins transfusionnels. La splénectomie a une efficacité très variable sur le processus hémolytique et son efficacité à long terme est très discutée. La sévérité de la maladie chez un grand nombre de patients (photosensibilité extrême avec évolution sclérodermiforme et mutilante du visage et des mains, anémie hémolytique nécessitant des transfusions répétées) conduit à proposer une greffe de moelle osseuse dans l’enfance, à condition de disposer d’un donneur HLA compatible. Treize cas de transplantation médullaire ont été publiés chez des enfants ou adolescents de 18 mois à 15 ans [3,
4–
7], avec un succès thérapeutique majeur, mais un risque non négligeable en terme de mortalité (deux décès par complications infectieuses) et de morbidité (une GVHD, graft versus host disease, sévère avec séquelles chez une patiente). Le réseau européen « European porphyria initiative » et le centre Français des porphyries (directeur : Pr Jean-Charles Deybach), centre de référence pour ces maladies rares, mènent actuellement une étude recensant l’ensemble des patients PEC en Europe. Cette maladie pourrait bénéficier dans l’avenir d’un traitement par thérapie génique. En effet, lorsque la greffe de moelle osseuse n’est pas possible en l’absence de donneur HLA compatible, l’autogreffe de cellules génétiquement modifiées doit pouvoir la remplacer. La maladie est exprimée de manière spécifique dans le tissu érythropoïétique. La correction génétique des cellules souches/progénitrices hématopoïétiques (CSH) et l’expression du transgène dans les érythroblastes déficients doivent entraîner une guérison totale ou partielle de la maladie. Des études précliniques de thérapie génique sont actuellement poursuivies en ce sens. |
Thérapie génique d’un modèle animal murin de la maladie Un modèle murin knock-in de PEC (urosmut248) reproduisant une mutation faux-sens observée dans la maladie humaine, a été obtenu dans notre laboratoire [
8]. Les souris homozygotes urosmut248/mut248
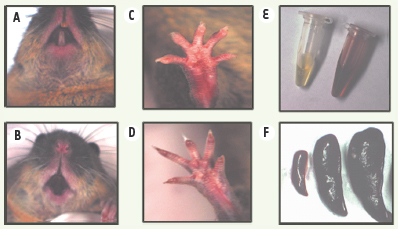
présentent les lésions de photosensibilité observées dans les formes modérées de la maladie humaine. L’accumulation de porphyrines est très importante dans la moelle osseuse, les urines et les selles. L’anémie hémolytique est présente et importante dans ce modèle : il reproduit donc de près la maladie humaine (Figure 1).  | Figure 1.
Quelques caractéristiques phénotypiques de la souris PEC (P) comparée à la souris normale (N). A et B. Coloration des dents caractéristique de la maladie, normale (en haut, N) et noire chez la souris PEC (en bas, P). C et D. Coloration des extrémités en relation avec l’anémie, normale (en haut, N) et pâle (en bas, souris PEC). E. Coloration des urines en relation avec l’excrétion de porphyrines : normale (à gauche, N) et rouge-porto (à droite, P). F. Taille de la rate, normale (à gauche, N) et splénomégalie massive (au milieu et à droite, P). |
Dans une publication récente, nous exposons les résultats de la thérapie génique de ce modèle [
9]. La stratégie de thérapie génique utilisée repose sur l’autogreffe de cellules médullaires génétiquement modifiées (Figure 2), stratégie ex vivo déjà utilisée dans de nombreux modèles de maladies hémato-immunologiques, en particulier le modèle murin de protoporphyrie érythropoïétique ou PPE, maladie différente de la PEC [
10–
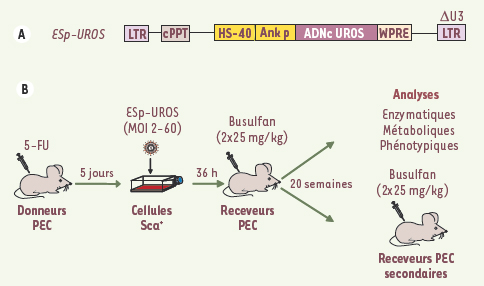
12]. Le vecteur lentiviral thérapeutique utilisé, dénommé Esp-UROS, est un vecteur dit « SIN » (self inactivation) ou auto-inactivé, possédant un promoteur spécifiquement activé dans la lignée érythroïde (HS40/Ankyrine), la séquence ADNc UROS humaine, ainsi que l’élément de régulation post-transcriptionnel WPRE. Il est décrit dans la Figure 2A. 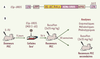 | Figure 2.
Stratégie de thérapie génique de la souris PEC. A. Représentation schématique du vecteur Esp-UROS utilisé : celui-ci contient les séquences cis-acting dérivées du virus VIH (virus de l’immunodéficience humaine), une région U3 enhancer/promoteur du LTR en 3’ délétée (auto-inactivation), le gène thérapeutique humain (ADNc UROS) sous le contrôle de l’enhancer/promoteur HS40/Ank et la séquence WPRE (woodchuck post-transcriptional regulatory element). B. Schéma du protocole expérimental. Après injection de 5-FU (drogue éliminant les cellules en prolifération), les cellules Sca-1+ de la moelle osseuse des souris porphyriques sont mises en contact avec le vecteur puis réinjectées à une souris porphyrique receveuse traitée préalablement par le busulfan (drogue myélo-ablative). Les souris subissent un test de photosensibilité puis sont sacrifiées au bout de 20 semaines. Les cellules médullaires et sanguines ainsi que les urines sont analysées. Une partie des cellules de la moelle osseuse est injectée à des souris secondaires afin d’étudier le potentiel de correction à long terme. |
Les cellules 5FU/Sca-1+ des souris déficientes donneuses urosmut248/mut248
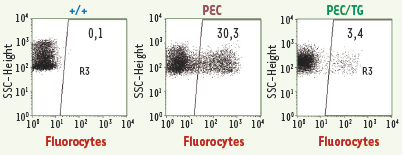
ont été infectées ex vivo et greffées à des animaux receveurs porphyriques1,. Ces souris receveuses ont reçu un préconditionnement par le Busilvex® (busulfan injectable) afin de se rapprocher des conditions des essais cliniques effectués chez l’homme en transplantation médullaire. La correction du phénotype porphyrique est démontrée par la disparition de l’accumulation des porphyrines dans les cellules sanguines (Figure 3) et les urines, ainsi que par la restauration de l’activité enzymatique des cellules érythropoïétiques. L’efficacité du traitement est mise en évidence par la disparition de la photosensibilité et de l’anémie hémolytique (normalisation des paramètres hématologiques, régression de la splénomégalie). Le succès de greffes secondaires (les cellules médullaires greffées proviennent des premiers animaux receveurs) chez des souris porphyriques a permis de démontrer que la modification génétique avait bien eu lieu au niveau des cellules souches hématopoïétiques. De manière très intéressante, nous avons pu mettre en évidence une meilleure survie des cellules génétiquement corrigées dans la lignée érythrocytaire. Cet avantage sélectif des précurseurs des globules rouges corrigés constitue un argument important pour espérer un bénéfice thérapeutique chez l’homme, même si la totalité des cellules souches déficientes n’a pas été corrigée. Ces résultats sont différents de ceux qui sont obtenus dans la protoporphyrie érythropoïétique : il n’y a pas d’anémie hémolytique dans cette maladie, et l’avantage sélectif des progéniteurs érythroïdes corrigés n’y existe pas [10–12].  | Figure 3.
Illustration de la correction métabolique après thérapie génique de la souris PEC. Les globules rouges et réticulocytes des souris porphyriques (PEC) accumulent de grandes quantités de porphyrines (fluorescence rouge après excitation à 400 nm). Ces fluorocytes sont facilement détectés en cytométrie de flux. Après une thérapie génique entraînant 40 %-60 % de cellules transduites, le pourcentage de fluorocytes chute d’un facteur 10 après thérapie génique (PEC/TG). Il n’y a pas de fluorocytes (< 1 %) chez la souris normale (+/+). |
Efficacité d’un vecteur lentiviral pour la transduction in vitro des cellules humaines CD34+ issues de sujets normaux et de patients porphyriques Des cellules souches hématopoïétiques d’un patient ont été obtenues à partir du sang périphérique après avoir été « mobilisées » par du G-CSF ( granulocyte colony-stimulating factor) (à la dose minimale de 5 μg/kg/j) 2. Pendant la phase de recirculation, deux cytaphérèses ont été réalisées permettant la collection de 1,9 × 106 cellules CD34 +/kg [
13]. Ce premier résultat laisse à penser qu’il est raisonnable de pouvoir obtenir 6 × 106 cellules CD34 +/kg en utilisant une dose de 10 µg/kg/j de G-CSF et en effectuant 3 ou 4 cytaphérèses. Ce nombre représente la quantité de cellules nécessaire pour le traitement par transfert de gènes ainsi que pour une éventuelle injection ultérieure de sauvegarde ( back-up) en cas de non-reconstitution hématopoïétique. Les systèmes rétroviraux sont jusqu’à ce jour les vecteurs les plus efficaces pour le transfert de gènes dans les cellules hématopoïétiques. Plusieurs protocoles cliniques de thérapie génique de maladies génétiques sont en cours : déficits immunitaires combinés sévères DICS-X1 et DICS-ADA, granulomatose septique chronique, drépanocytose, thalassémie, adrénoleucodystrophie. Dans le cas de la PEC, de nombreux résultats expérimentaux ont déjà démontré l’efficacité du transfert de gènes in vitro dans les cellules humaines à l’aide de vecteurs onco-rétroviraux murins [13,
14]. Nous avons aussi utilisé un vecteur lentiviral SIN dénommé TEUW (TRIP-ΔU3- EF1α-UROS-WPRE) possédant le promoteur ubiquitaire du facteur d’élongation humain 1α (EF1α), la séquence ADNc UROS humaine, ainsi que l’élément de régulation post-transcriptionnel WPRE. La transduction des cellules CD34+ déficientes en UROS avec ce vecteur a conduit à une correction enzymatique et métabolique. L’expression du transgène est restée stable dans les cultures de ces cellules à long terme et a été maintenue au cours de leur différenciation érythroïde in vitro, démontrant ainsi que les érythroblastes et les globules rouges, cibles majeures de la maladie, pouvaient être corrigés [
15]. Les études en cours (in vitro et in vivo chez la souris immuno-déficiente NOD/SCID ou NOG)3 consistent à démontrer que le vecteur spécifique de la lignée érythroïde utilisé chez la souris est aussi efficace sur les cellules souches/progénitrices hématopoïétiques humaines. |
Le choix du vecteur est essentiel pour un essai de thérapie génique chez l’homme À la suite des 5 cas de complications graves observées au cours des essais cliniques SCID-X1 utilisant un onco-rétrovirus murin [
16–
18,
25], une réévaluation des conditions de sécurité associées au transfert de gènes est devenue essentielle. Une nouvelle approche thérapeutique consiste à utiliser les vecteurs lentiviraux SIN à promoteur interne [
19]. Ces vecteurs sont habituellement pseudotypés avec la glycoprotéine d’enveloppe du virus de la stomatite vésiculeuse (VSV), reconnue par une grande variété de cellules hôtes. Les vecteurs sont efficaces pour la transduction des cellules CD34+ humaines et assurent une reconstitution hématopoïétique stable comme le démontrent les expériences de xénogreffe chez la souris immunodéficiente NOD/SCID. La première publication concernant le transfert de gènes par un lentivecteur chez 5 patients atteints du Sida n’a pas montré de phénomènes de mutagenèse insertionnelle après un suivi de 21 à 36 mois [
20]. La tendance plus faible des vecteurs lentiviraux (par rapport aux vecteurs onco-rétroviraux murins classiques) à s’intégrer dans des régions potentiellement dangereuses du génome est un argument en faveur de leur utilisation pour les applications cliniques [
21]. Dans le cadre de la mise en place d’un protocole clinique, les choix suivants pourraient être retenus pour une amélioration de la sécurité du vecteur : (1) utilisation d’un vecteur lentiviral SIN, plus sûr en terme de risque oncogénique que les vecteurs onco-rétroviraux ; (2) suppression des promoteurs viraux potentiellement responsables d’oncogenèse insertionelle [16–18, 21] dont nous avons souligné récemment la capacité à déréguler l’expression de promoteurs spécifiques de tissu [
22] ; (3) utilisation d’un promoteur spécifique de la lignée érythroide, limitant le risque de transactivation à la lignée érythrocytaire. Le vecteur lentiviral qui pourrait être utilisé pour l’essai clinique est très proche de celui utilisé pour la thérapie génique du modèle murin. L’amélioration supplémentaire que l’on peut apporter à la construction lentivirale est l’insertion d’un isolateur comme le core de l’élément 4 du site hypersensible du gène globine de poulet dénommé cHS4 [
23], afin de prévenir la transactivation d’oncogènes à partir du promoteur interne du provirus intégré dans les cellules transduites. La séquence isolatrice présente aussi un deuxième intérêt qui est de protéger le promoteur interne d’une possible méthylation et donc de l’extinction de l’expression du transgène à long terme. Enfin, le remplacement de la séquence sauvage par une séquence PRE mutée plus sécurisée est préférable [
24]. En conclusion, l’efficacité de la thérapie génique est bien démontrée dans ce modèle murin de PEC. La mise en évidence d’un avantage de survie des cellules corrigées par rapport aux cellules déficientes est un point favorable pour un succès futur de la thérapie génique, même si cet avantage est d’un niveau beaucoup plus faible que celui observé dans les déficits immunitaires. Le succès thérapeutique dans ce modèle élargit les perspectives curatives du transfert de gènes à d’autres pathologies telles que les anémies hémolytiques sévères d’origine génétique. |
Ce travail a été soutenu par l’AFM (Association Française contre les Myopathies), le Conseil Régional d’Aquitaine et l’ANR (contrat GENETHERCEP).
|
Footnotes |
1. De Verneuil H, Ged C, Moreau-Gaudry F, et al. Les porphyries héréditaires : de la pathologie moléculaire à la thérapie génique. Med Sci (Paris) 1995; 11 : 873–8. 2. Anderson KE, Sassa S, Bishop DF, Desnick RJ. Disorders of heme biosynthesis : X-linked sideroblastic anemia and the porphyrias. In : Scriver CR, Beaudet AL, Sly WS, Valle D, eds. New York : McGraw Hill, 2001 : 2991–3062. 3. De Verneuil H, Moreau-Gaudry F, Ged C. Congenital erythropoietic porphyria. In : Kadish KM, Smith KV, Guilard R, eds. The porphyria handbook. Amsterdam : Academic Press-Elsevier Science, 2003 : 43–66. 4. Dupuis-Girod S, Akkari V, Ged C, et al. Successful match-unrelated donor bone marrow transplantation for congenital erythropoietic porphyria (Gunther disease). Eur J Pediatr 2005; 164 : 104–7. 5. Phillips JD, Steensma DP, Pulsipher MA, et al. Congenital erythropoietic porphyria due to a mutation in GATA1 : the first trans-acting mutation causative for a human porphyria. Blood 2007; 109 : 2618–21. 6. Taibjee SM, Stevenson OE, Abdullah A, et al. Allogeneic bone marrow transplantation in a 7-year-old girl with congenital erythropoietic porphyria : a treatment dilemma. Br J Dermatol 2007; 156 : 567–71. 7. Faraci M, Morreale G, Boeri E, et al. Unrelated HSCT in an adolescent affected by congenital erythropoietic porphyria. Pediatr Transplant 2008; 12 : 117–20. 8. Ged C, Mendez M, Robert E, et al. A knock-in mouse model of congenital erythropoietic porphyria. Genomics 2006; 87 : 84–92. 9. Robert-Richard E, Moreau-Gaudry F, Lalanne M, et al. Effective gene therapy of mice with congenital erythropoietic porphyria is facilitated by a survival advantage of corrected erythroid cells. Am J Hum Genet 2008; 82 : 113–24. 10. Pawliuk R, Bachelot T, Wise RJ, et al. Long-term cure of the photosensitivity of murine erythropoietic protoporphyria by preselective gene therapy. Nat Med 1999; 5 : 768–73. 11. Fontanellas A, Mendez M, Mazurier F, et al. Successful therapeutic effect in a mouse model of erythropoietic protoporphyria by partial genetic correction and fluorescence-based selection of hematopoietic cells. Gene Ther 2001; 8 : 618–26. 12. Richard E, Mendez M, Mazurier F, et al. Gene therapy of a mouse model of protoporphyria with a self-inactivating erythroid-specific lentiviral vector without preselection. Mol Ther 2001; 4 : 331–8. 13. Mazurier F, Géronimi F, Lamrissi-Garcia I, et al. Correction of deficient CD34+ cells from peripheral blood after mobilization in a patient with congenital erythropoietic porphyria. Mol Ther 2001; 3 : 411–7. 14. Moreau-Gaudry F, Mazurier F, Bensidhoum M, et al. Metabolic correction of congenital erythropoietic porphyria by retrovirus-mediated gene transfer into Epstein-Barr virus-transformed B-cell lines. Blood 1995; 85 : 1449–53. 15. Géronimi F, Richard E, Lamrissi-Garcia I, et al. Lentivirus-mediated gene transfer of uroporphyrinogen III synthase fully corrects the porphyric phenotype in human cells. J Mol Med 2003; 81 : 310–20. 16. Hacein-Bey-Abina S, Von Kalle C, Schmidt M, et al. LMO2-Associated clonal T cell proliferation in two patients after gene therapy for SCID-X1. Science 2003; 302 : 415–9 et 568. 17. Fischer A, Hacein-Bey-Abina S, Cavazzana-Calvo M. Thérapie génique du déficit immunitaire combiné sévère lié à l’X : efficacité et complications. Med Sci (Paris) 2004; 20 : 115–7. 18. Wilson JM. Adverse events in gene transfer trials and an agenda for the new year. Hum Gene Ther 2008; 19 : 1–2. 19. Chang AH, Sadelain M. The genetic engineering of hematopoietic stem cells : the rise of lentiviral vectors, the conundrum of the LTR, and the promise of lineage-restricted vectors. Mol Ther 2007; 15 : 445–56. 20. Levine BL, Humeau LM, Boyer J, et al. Gene transfer in humans using a conditionally replicating lentiviral vector. Proc Natl Acad Sci USA 2006; 103 : 17372–7. 21. Cattoglio C, Facchini G, Sartori D, et al. Hot spots of retroviral integration in human CD34+ hematopoietic cells. Blood 2007; 110 : 1770–8. 22. Robert-Richard E, Richard E, Malik P, et al. Murine retroviral but not human cellular promoters induce in vivo erythroid-specific deregulation that can be partially prevented by insulators. Mol Ther 2007; 15 : 173–82. 23. Arumugam PI, Scholes J, Perelman N, et al. Improved human beta-globin expression from self-inactivating lentiviral vectors carrying the chicken hypersensitive site-4 (cHS4) insulator element. Mol Ther 2007; 15 : 1863–71. 24. Schambach A, Bohne J, Baum C, et al. Woodchuck hepatitis virus post-transcriptional regulatory element deleted from X protein and promoter sequences enhances retroviral vector titer and expression. Gene Ther 2006; 13 : 641–5. 25. Fischer A, Hacein-Bey-Abina S, Cavazzana-Calvo M. Thérapie génique du déficit immunitaire combiné sévère lié à l’X. Med Sci (Paris) 2004; 20 : 115–7. |