| |
| Med Sci (Paris). 2007 February; 23(2): 136–138. Published online 2007 February 15. doi: 10.1051/medsci/2007232136.Signalisation dans les lymphocytes T : implication de canaux calciques Marilena Djata Cabral,1 Bruno Gomes,1 Magali Savignac,1 Marc Moreau,2 Catherine Leclerc,2 and Lucette Pelletier1* 1Inserm U563, CPTP IFR30, CHU Purpan, 1, place du Docteur Baylac, 31059 Toulouse Cedex 9, France 2CNRS, UMR 5547, Centre de Biologie du Développement, Université Paul Sabatier, Toulouse et GDR 2688, Toulouse, France MeSH keywords: Animaux, Antiallergiques, Inhibiteurs des canaux calciques, Canaux calciques, Signalisation du calcium, Différenciation cellulaire, Humains, Interféron-gamma, Interleukines, Souris, Modèles biologiques, Récepteurs aux antigènes des cellules T, Lymphocytes T, Lymphocytes auxiliaires Th1, Lymphocytes auxiliaires Th2, Facteur-alpha de nécrose tumorale |
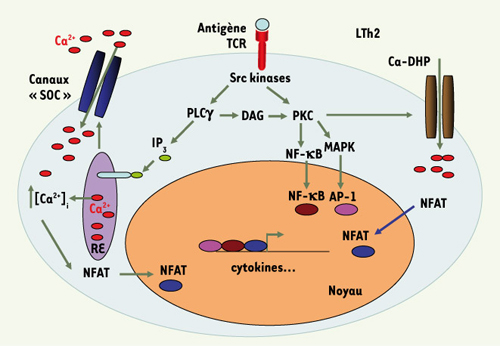
La reconnaissance du peptide antigénique par son récepteur (TCR) entraîne une augmentation de la concentration de Ca2+ dans le cytosol ([Ca2+]i), nécessaire à la différenciation et aux fonctions effectrices des lymphocytes (L)T. La stimulation via le TCR permet le recrutement de molécules adaptatrices et le couplage à des enzymes, dont la phospholipase Cγ, qui produit de l’inositol 1,4,5 tri-phosphate (IP3) et du diacylglycérol. L’IP3 en se fixant à ses récepteurs du réticulum endoplasmique libère les stocks de Ca2+ dans le cytosol (Figure 1). L’entrée de Ca2+ à partir du milieu extracellulaire reconstitue ces stocks et maintient une signalisation soutenue. Les canaux calciques responsables sont définis comme des SOC (store-operated Ca2+ channels) mais leur identité moléculaire n’est pas complètement élucidée. Un des principaux facteurs de transcription activé par la voie calcique est NFAT (nuclear factor of activated T cells). La calcineurine, une phosphatase régulée par le Ca2+ déphosphoryle NFAT, ce qui permet sa localisation nucléaire et l’expression des gènes cibles.  | Figure 1.
Signalisation calcique dans les lymphocytes T. La stimulation du TCR induit l’activation de la PLCγ qui produit de l’IP-3 et du diacylglycérol (DAG). L’IP3, en se fixant à des récepteurs du réticulum endoplasmique (RE), libère les stocks de Ca2+ du RE, ce qui active des canaux dépendant des stocks (SOC) à la membrane plasmique. S’ensuit un influx de Ca2+ cytoplasmique nécessaire pour la pleine activation du LT. La principale cible du Ca2+ est la phosphatase calcineurine qui déphosphoryle le facteur de transcription NFAT permettant sa localisation nucléaire. La stimulation via le TCR engage d’autres voies dont celles de la PKC et des MAPK (mitogen activated protein kinase) qui activent des facteurs de transcription tels qu’AP-1 et NF-κB. L’ensemble de ces facteurs de transcription active les gènes cibles dont les gènes codant les cytokines. À côté de ces voies, nous avons montré le rôle de canaux calciques sensibles aux DHP (dihydropyridines) (Ca-DHP), probablement apparentés aux canaux Cav1, impliqués dans l’influx calcique nécessaire à l’activation des LTh2. |
|
Hétérogénéité de la signalisation calcique dans les LT Classiquement, la description des voies de signalisation associées au TCR ne tient pas compte de l’hétérogénéité des LT qui incluent les LTh1 et Th2. Les LTh1 produisent de l’interféron γ (IFNγ), du TNFα (tumor necrosis factor α), tandis que les LTh2 sécrètent les interleukines-4,-5,-13 (IL-4, IL-5, IL-13). Les LTh1 permettent l’élimination de pathogènes intracellulaires, mais sont associés au développement de maladies auto-immunes. Les LTh2 sont impliqués dans l’éradication des parasites [
3], mais causent des maladies allergiques comme l’asthme [
1]. La régulation de l’homéostasie calcique diffère dans les LTh1 et Th2. La [Ca2+]i est constitutivement plus élevée dans les LTh2 que dans les LTh1, mais la [Ca2+]i s’élève moins dans les LTh2 que dans les LTh1 après stimulation [
2]. Notre groupe a montré que la différenciation des LTh2 - mais pas celle des LTh1 - s’accompagnait d’une augmentation de l’expression de canaux calciques, sensibles aux DHP (dihydropyridines) (Ca-DHP), vraisemblablement apparentés aux canaux dépendant du voltage (Cav1) des cellules excitables [
7]. Nous décrirons donc brièvement ces canaux et discuterons de leur présence et de leur rôle dans les LT. |
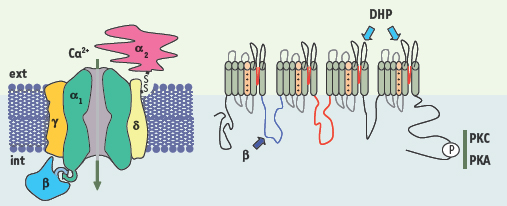
Les canaux Cav1, sélectifs pour le Ca2+ sont définis comme des récepteurs de la dihydropyridine (RDHP). Ils sont activés dans les cellules excitables, à la suite d’une forte dépolarisation membranaire, comme celle qui engendre un potentiel d’action. Les canaux sont constitués par les sous-unités α1 qui forment le pore calcique et des sous-unités auxiliaires qui modulent l’expression du canal à la membrane plasmique, et ses propriétés (Figure 2). Quatre gènes codent les sous-unités α1 (de Cav1.1 à Cav1.4), et contrôlent l’expression tissulaire : Cav1.1 prédomine dans le muscle strié, Cav1.2 dans le coeur, le muscle lisse, les neurones, les vaisseaux, Cav1.3 dans les neurones et tissus neuroendocriniens, et Cav1.4 dans la rétine.  | Figure 2.
Structure schématique des canaux calciques voltage-dépendants de type 1 (Cav1). A. Description de la structure d’un canal Cav1 qui est formé par les sous-unités α1, α2-δ, β et γ. La sous-unité β est une protéine cytoplasmique. B. La sous-unité α1 forme le pore calcique. Cette sous-unité est composée de quatre domaines comprenant chacun six segments. Les segments S4 se comportent comme des capteurs du potentiel, ce qui est lié à des séquences d’acides aminés chargés positivement. La boucle intracellulaire I-II des sous-unités α1 permet l’interaction avec la sous-unité β. Les sites de phosphorylation (P) pour les protéine kinases PKA et PKC, localisés dans la partie carboxy-terminale, sont indiqués. |
|
Présence de canaux apparentés aux canaux Cav1 dans les LT Des ARN messagers codant les sous-unités α1 des canaux Cav1.2, Cav1.3 [
8] et Cav1.4 [
4] ont été détectés dans des LT humains après stimulation via le TCR. L’analyse de la taille des protéines correspondantes suggérait que leur structure différait de celles présentes dans les cellules excitables. Un agoniste des RDHP induisait une augmentation faible mais soutenue de la [Ca2+]i et un antagoniste diminuait la signalisation calcique, la production d’IL-2 et la prolifération des LT. Toutefois, les doses d’antagonistes efficaces étaient très supérieures à celles normalement utilisées pour bloquer les canaux Cav1 des cellules excitables, posant le problème de la spécificité de l’effet de l’antagoniste. |
Expression préférentielle de canaux Cav1 au cours de la différenciation en LTh2 Nous avons montré que la différenciation des LTh2, mais pas celle des LTh1, s’accompagne d’une augmentation des ARN messagers codant les sous-unités α1 des canaux Cav1.2 et Cav1.3, ce qui est en accord avec la détection des protéines dans les LTh2 mais pas dans les LTh1. Un agoniste des RDHP induit une réponse calcique et l’expression de l’IL-4, tandis qu’un antagoniste des RDHP bloque la signalisation calcique et la synthèse d’IL-4. Ces agents n’ont aucun effet sur des LTh1. Des antagonistes des RDHP comme la nicardipine sont couramment utilisés dans le traitement de l’hypertension artérielle et de l’insuffisance cardiaque. L’administration in vivo de nicardipine, un antagoniste des RDHP prévient des pathologies liées aux LTh2 [7], y compris l’asthme. Ainsi, nous avons montré dans des modèles expérimentaux d’asthme que la nicardipine bloque l’infiltration pulmonaire par les LT et les éosinophiles et inhibe la synthèse d’IL-4 par les LTh2. De plus, la transfection de LTh2 avec des oligonucléotides anti-sens spécifiques des canaux Cav1.2 et Cav1.3 inhibe leur expression, la réponse calcique et la capacité de ces LTh2 à transférer l’asthme. Ces données suggèrent fortement le rôle spécifique des canaux Cav1 dans les LTh2. |
Modèles pouvant expliquer le fonctionnement de ces canaux dans les LT Une question non résolue concerne le mode de fonctionnement de ces canaux qui ne sont pas activés par la dépolarisation membranaire dans les LT. Kotturi [4] et Stokes [8] ont montré la présence de protéines tronquées dans les LT, laissant penser qu’une différence de structure par rapport à celle des canaux Cav1 des cellules excitables pourrait rendre compte des différences de propriétés électrophysiologiques. Nos données suggèrent la présence de sous-unités α1 ayant la même taille dans les LTh2 que dans les cellules excitables. Nous sommes en train de séquencer complètement les ADN complémentaires codant ces sous-unités pour pouvoir les exprimer et étudier leurs propriétés électrophysiologiques. Si ces sous-unités ne sont pas régulées par le potentiel, elles pourraient l’être par phosphorylation. Récemment, Navedo a montré qu’une part importante de la régulation de l’homéostasie calcique dans les cellules artérielles musculaires était due à de rares canaux Cav1 constitutivement actifs, car probablement directement couplés à la protéine kinase C (PKC) [
5]. Les ions calciques passant au travers de ces canaux pourraient moduler de façon importante la fonction de protéines de voisinage sensibles au Ca2+ et impliquées dans de multiples voies de signalisation. De plus, le regroupement de ces canaux pourrait directement influer sur la nature du signal calcique. Si ce concept est applicable aux LT, l’induction du regroupement de canaux après stimulation via le TCR dans des zones de signalisation comme la synapse immunologique et leur couplage à la PKC pourraient réguler l’influx de Ca2+ dépendant des canaux Cav1. Il est à noter que nous avons montré que la PKC contrôlait l’influx calcique via les canaux Ca-DHP dans les LTh2 (Figure 1) [
6]. |
S’il s’avère que les canaux Cav1 jouent un rôle important dans les LTh2 et pas les LTh1, l’utilisation d’antagonistes de ces canaux pourrait s’avérer une alternative intéressante dans le traitement des maladies allergiques dont la fréquence ne cesse de croître dans les pays industrialisés. |
Ce travail a été réalisé grâce au financement de l’Association de Recherche sur la Polyarthrite Rhumatoïde, de l’Association de Recherche contre le Cancer de la Ligue contre le Cancer et de la Fondation Calouste Gulbenkian.
|
1. Cohn L, Elias JA, Chupp GL. Asthma: mechanisms of disease persistence and progression. Annu Rev Immunol 2004; 22 : 789–815. 2. Fanger CM, Neben AL, Cahalan MD. Differential Ca2+ influx, KCa channel activity, and Ca2+ clearance distinguish Th1 and Th2 lymphocytes. J Immunol 2000; 164 : 1153–60. 3. Ho IC, Glimcher LH. Transcription: tantalizing times for T cells. Cell 2002; 109 : S109–20. 4. Kotturi MF, Jefferies WA. Molecular characterization of L-type calcium channel splice variants expressed in human T lymphocytes. Mol Immunol 2005; 42 : 1461–74. 5. Navedo MF, Amberg GC, Votaw VS, Santana LF. Constitutively active L-type Ca2+ channels. Proc Natl Acad Sci USA 2005; 102 : 11112–7. 6. Savignac M, Badou A, Moreau M, Leclerc C, Guery JC, Paulet P, Druet P, Ragab-Thomas J, Pelletier L. Protein kinase C-mediated calcium entry dependent upon dihydropyridine sensitive channels: a T cell receptor-coupled signaling pathway involved in IL-4 synthesis. Faseb J 2001; 15 : 1577–9. 7. Savignac M, Gomes B, Gallard A, et al. Dihydropyridine receptors are selective markers of Th2 cells and can be targeted to prevent Th2-dependent immunopathological disorders. J Immunol 2004; 172 : 5206–12. 8. Stokes L, Gordon J, Grafton G. Non-voltage-gated L-type Ca2+ channels in human T cells: pharmacology and molecular characterization of the major alpha pore-forming and auxiliary beta-subunits. J Biol Chem 2004; 279 : 19566–73. |