La réponse immunitaire contre les infections implique une réaction innée rapide, et l’activation de lymphocytes T et B exprimant des récepteurs spécifiques, appelés TCR ( T cell receptor ) et BCR ( B cell receptor ). Une fraction de ces lymphocytes persiste au-delà de l’élimination de l’agent pathogène et porte la mémoire immunitaire. L’influence du jeune âge dans cette réponse reste mal connue, bien que les enfants semblent répondre différemment des adultes [ 1 ]. On sait que les enfants d’âge préscolaire (< 5 ans) sont plus susceptibles aux infections par le virus de la grippe ou le virus respiratoire syncitial [ 2 – 4 ]. Il est donc utile de distinguer deux groupes d’enfants selon l’âge, le seuil de 5 ans semblant être pertinent.
Pour étudier l’impact de l’âge sur l’immunité chez les enfants et les adultes, il est nécessaire qu’ils aient au départ la même expérience immunologique vis-à-vis de l’agent pathogène considéré. La pandémie causée par le virus SARS-CoV-2 ( severe acute respiratory syndrome-coronavirus-2 ), un agent pathogène nouveau pour l’Homme, a offert une telle opportunité. L’étude a porté sur la réponse des lymphocytes T CD4 + spécifiques du SARS-CoV-2 chez les enfants et les adultes, en les caractérisant avant l’exposition au virus, au cours de l’infection, et un an plus tard pour la mémoire immunitaire [ 5 ]. Ces lymphocytes ont un rôle central dans la réponse immunitaire, contrôlant l’activité des cellules de l’immunité innée, les lymphocytes T CD8 + et les lymphocytes B. Nous avons également analysé les lymphocytes B mémoires circulants un an après l’infection, ainsi que la persistance d’anticorps spécifiques dans le sérum. Ces anticorps jouent un rôle essentiel dans la protection fournie par la mémoire immunitaire.
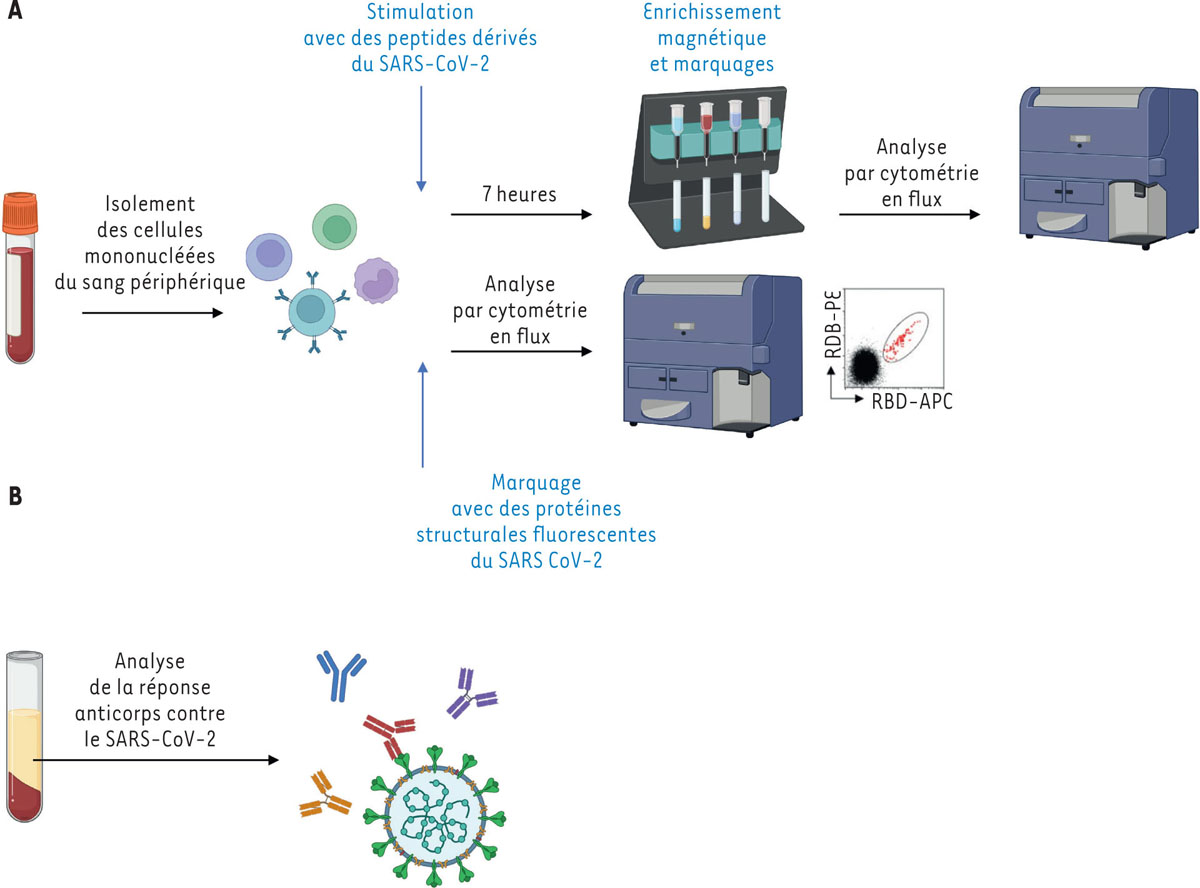
Pour caractériser les lymphocytes T CD4 + spécifiques du SARS-CoV-2, nous avons utilisé la technique ARTE ( antigen-reactive T cell enrichment ), fondée sur la stimulation des cellules mononucléées du sang avec des peptides dérivés des protéines structurales du SARS-CoV-2 ( Figure 1A ) [ 6 ]. Les lymphocytes T CD4 + réactifs sont identifiés par la présence de la molécule CD154 à leur surface. Un tri magnétique précède leur caractérisation par cytométrie en flux. Nous avons analysé l’expression de 15 molécules permettant d’identifier leur état d’activation (CD38, HLA-DR, PD-1), de différenciation (CD62L, CD45RA), de prolifération (Ki67), ainsi que les phénotypes cytotoxique (KLRG1, GZMK, CCL5), follicular helper (IL-21, ICOS, CXCR5), Th1 (TNF, IFN-γ), et les cellules pouvant migrer vers les sites enflammés (CCR2). Les individus étudiés ont été séparés en quatre groupes en fonction de l’âge et de la gravité de la maladie : les enfants d’âge préscolaire (< 5 ans), les enfants plus âgés (> 5 ans et < 18 ans), les adultes avec une maladie de gravité modérée, et les adultes avec une maladie sévère ayant nécessité une hospitalisation. Les échantillons ont été collectés entre mars 2020 et juin 2021, en excluant les cas de réinfection ou après vaccination.
| Figure 1.
Identification et caractérisation de la réponse immunitaire dirigée contre le virus SARS-CoV-2. A
.
L’identification des lymphocytes T CD4
+
spécifiques du SARS-CoV-2 repose sur la technique ARTE (
antigen-reactive T cell enrichment assay
). Les cellules mononucléées du sang périphérique sont stimulées avec des peptides dérivés des protéines structurales du SARS-CoV-2. Les cellules réactives sont identifiées grâce à l’expression du marqueur CD154. Après une étape de purification par attraction magnétique, elles sont analysées par cytométrie en flux. L’identification des lymphocytes B mémoires spécifiques du SARS-CoV-2 repose sur l’utilisation de protéines recombinantes structurales du virus (protéine
Spike
[S] ou son domaine RB [
receptor-binding domain
]) qui sont couplées à deux fluorochromes différents. Les cellules sont identifiées et caractérisées par cytométrie en flux.
B
.
La réponse anticorps contre la protéine S et contre sa région RBD est analysée par la technique LIPS (
luciferase immunoprecipitation system
) à partir du sérum.
|
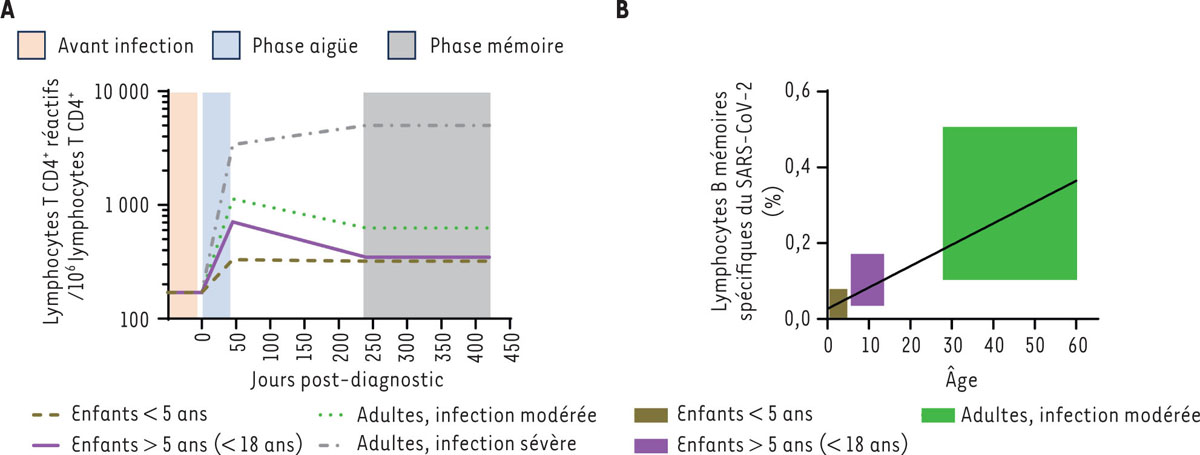
Tous les individus (enfants et adultes) analysés avant infection possédaient des lymphocytes T CD4 + réactifs au virus dans des proportions semblables (environ 170 lymphocytes réactifs pour 10 6 lymphocytes T CD4 + ) ( Figure 2A ), comparables à celles décrites pour d’autres antigènes [ 7 ]. Pour les enfants comme pour les adultes, la population de ces lymphocytes réactifs au SARS-CoV-2 comportait un mélange de cellules de phénotype « naïf » et de cellules qui expriment des molécules indiquant une activation passée via leur TCR, évoquant une réactivité croisée avec d’autres antigènes. Parmi les quelques différences notables entre enfants et adultes, la proportion des lymphocytes exprimant CD45RA et CD62L était plus grande chez les enfants, suggérant la présence de lymphocytes naïfs en plus grand nombre chez les individus plus jeunes, comme attendu.
| Figure 2.
Synthèse de la réponse immunitaire adaptative dirigée contre le virus SARS-CoV-2 en fonction de l’âge. A
.
Évolution de la proportion des lymphocytes T CD4
+
spécifiques du SARS-CoV-2, avant, pendant, et après l’infection par le virus, en fonction de l’âge des individus.
B
.
Synthèse de la distribution de la réponse mémoire des lymphocytes B spécifiques du SARS-CoV-2 lors de la phase mémoire, en fonction de l’âge.
|
Pendant la « phase aigüe » de l’infection (définie arbitrairement comme une période allant jusqu’à 45 jours après le diagnostic), la proportion des lymphocytes T CD4 + réactifs contre le SARS-CoV-2 a augmenté par comparaison aux individus non infectés. Cette augmentation était la plus faible chez les jeunes enfants (< 5 ans). Chez les enfants plus âgés et les adultes ayant une maladie de gravité modérée les proportions étaient semblables (entre 710 et 1 130 lymphocytes réactifs pour 10 6 lymphocytes T CD4 + ), et les adultes souffrant d’une maladie sévère avaient la proportion la plus grande (environ 3 400 lymphocytes réactifs pour 10 6 lymphocytes T CD4 + ), indiquant une réponse immunitaire plus forte ( Figure 2A ). Les lymphocytes T CD4 + réactifs des enfants d’âge préscolaire avaient conservé majoritairement un phénotype naïf ou peu différencié, avec peu de cellules exprimant PD-1, HLA-DR, ICOS, IFN-γ et TNF, et une forte proportion des cellules exprimant les marqueurs CD45RA et CD62L, qui sont associés au phénotype naïf. Chez les enfants âgés de plus de 5 ans et les adultes avec une maladie de gravité modérée la réponse était semblable sur le plan qualitatif, avec la présence de cellules au phénotype plus activé et différencié que pour les jeunes enfants, suggérant que l’activation des lymphocytes T CD4 + atteint un niveau semblable à celui des adultes, et ce dès l’âge de 5 ans. Les adultes avec une maladie sévère se démarquaient des autres groupes par la présence de lymphocytes T avec un phénotype très différencié, exprimant pour la majeure partie PD-1, ICOS et CD38, ainsi que par des fortes proportions de lymphocytes T produisant les cytokines pro-inflammatoires TNF et IFN-γ, ou la molécule cytotoxique GZMK. Au contraire, ces adultes avaient une perte quasi-totale des lymphocytes T réactifs exprimant les marqueurs CD45RA et CD62L.
L’analyse d’échantillons prélevés un an environ après l’infection a montré que les enfants de tout âge et les adultes ayant eu une infection de gravité modérée conservaient une proportion similaire de lymphocytes T CD4 + mémoires réactifs contre le SARS-CoV-2 (300 à 600 lymphocytes réactifs pour 10 6 lymphocytes T CD4 + ) ( Figure 2A ). Les caractéristiques fonctionnelles des lymphocytes T CD4 + mémoires étaient néanmoins très différentes chez les jeunes enfants par rapport aux enfants âgés de plus de 5 ans et aux adultes ayant eu une infection de gravité modérée : chez les enfants âgés de moins de 5 ans, la quasi-totalité de ces lymphocytes exprimaient TNF et CCR2, suggérant une fonction pro-inflammatoire et une capacité à migrer vers les sites enflammés, malgré un phénotype peu différencié et des proportions de lymphocytes exprimant CD45RA et CD62L intermédiaires. Ce constat suggère que les lymphocytes T CD4 + mémoires peuvent dans certains cas conserver la présence de ces deux molécules, ce qui questionne l’utilisation de la perte de leur expression comme marqueur du phénotype « mémoire ». Quant aux adultes ayant eu une infection sévère, ils se distinguaient à nouveau par une proportion plus forte de lymphocytes réactifs contre le SARS-CoV-2 (environ 5 000 pour 10 6 lymphocytes T CD4 + ), et une perte totale de l’expression de CD45RA et de CD62L ( Figure 2A ).
Par ailleurs, nous avons constaté que la proportion des lymphocytes B mémoires spécifiques du SARS-CoV-2 chez les enfants d’âge préscolaire était moindre que chez les individus plus âgés. En particulier, ces lymphocytes étaient quasiment absents chez les enfants d’âge préscolaire les plus jeunes ( Figure 2B ). Cette différence contraste avec les taux similaires d’anticorps dirigés contre la protéine S ( spike ) et sa région RBD ( receptor binding domain ) ( Figure 1B ) constatés chez tous les individus étudiés, quel que soit leur âge.
En résumé, les enfants et les adultes possèdent, avant l’infection par le SARS-CoV-2, un pool comparable de lymphocytes T CD4 + capables de répondre au virus. Au cours de l’infection, une réponse des lymphocytes T CD4 + spécifique du virus se met en place chez la totalité des individus analysés, avec une intensité graduelle selon l’âge et la sévérité de l’infection, aussi bien quantitativement que phénotypiquement. Un an après l’infection, les individus de différents âges et ayant eu une maladie de gravité modérée ont stocké de manière comparable des lymphocytes T CD4 + mémoires et ont des anticorps neutralisants contre ce virus, ce qui contraste avec la quasi-absence de lymphocytes B mémoires circulants spécifiques du SARS-CoV-2 chez les plus jeunes enfants d’âge préscolaire. Ces constats sont en accord avec un développement du système immunitaire chez l’enfant par strates successives. La capacité à stocker des lymphocytes B mémoires circulants semble être acquise plus tardivement que d’autres aspects de l’immunité. Par ailleurs, nos résultats indiquent que le système immunitaire des enfants de plus de 5 ans fonctionne de manière quasiment équivalente à celui des adultes.