| |
| Med Sci (Paris). 37: 32–35. doi: 10.1051/medsci/2021190.Le suivi multidisciplinaire de patients adultes atteints de dystrophie myotonique de type 1 dans le Sud Aquitain Olivier Flabeau1,2 and Thomas Bisson1 1Centre de Compétence des Maladies Neuromusculaires de Bayonne, France 2Centre de Compétence des Maladies Neuromusculaires de Hendaye, France MeSH keywords: Adulte, Études de cohortes, Études transversales, Femelle, France, Humains, Adulte d'âge moyen, Dystrophie myotonique, Techniques de physiothérapie, thérapie |
La dystrophie myotonique de type 1 (DM1) ou maladie de Steinert représente une des formes les plus fréquentes de myopathie chez l’adulte. Outre un déficit musculaire potentiellement invalidant et nécessitant un suivi rééducatif et neurologique régulier, la DM1 se caractérise aussi par une atteinte multisystémique nécessitant des évaluations régulières par différents spécialistes d’organes tels que les cardiologues, pneumologues, ophtalmologues, endocrinologues, hépato-gastro-entérologues, et neuropsychologues. En 2018, un consortium d’experts internationaux mandatés par la Myotonic Dystrophy Association a publié des recommandations pour le diagnostic et la prise en charge de la DM1 [1]. L’année suivante, un groupe d’experts faisait de même pour l’Espagne [2]. Ces recommandations soulignaient la nécessité d’une organisation structurée et adaptée dans le suivi multidisciplinaire. La densité de patients DM1 est particulièrement élevée dans le Sud Aquitain du fait de la proximité avec le Pays Basque espagnol. La prévalence de la maladie y est en effet de 36/100 000 en Navarre [3] et de 26,5/100 000 dans la province basque du Guipúzcoa [4]. |
Objectif, matériels et méthodes L’objectif de notre étude était de déterminer la proportion de patients adultes atteints de DM1 et suivis dans les deux Centres de Compétence neuromusculaire du Sud Aquitain (CCNM), bénéficiant d’un suivi médical en adéquation avec ces recommandations internationales. À cette fin, nous avons réalisé une enquête descriptive transversale par questionnaire téléphonique auprès de patients DM1 adultes et de leur aidant principal. Les patients atteints de DM1 représentent de loin la population la plus importante de patients neuromusculaires suivis dans les deux CCNM. L’étude a fait l’objet d’une déclaration de conformité de type MR4 auprès de la CNIL (référence n° 2214338). La population source était représentée par l’ensemble des patients adultes atteint de DM1 ayant déjà été vus au moins une fois en consultation neuromusculaire entre janvier 1998 et mai 2019 dans l’un des deux CCMN des Pyrénées-Atlantiques (l’hôpital Marin de Hendaye – appartenant à l’APHP – et le Centre Hospitalier de la Côte Basque à Bayonne). Les consultations multidisciplinaires sont assurées dans les deux centres en fonction du lieu d’habitation du patient, et en parfaite coordination. Les critères d’inclusion étaient : patient adulte atteint d’une DM1 génétiquement prouvée (nombre de répétitions CTG ⩾ 50), ayant donné son consentement pour participer à l’étude. Du fait de différences entre les deux recommandations internationales prises comme référentiels, le questionnaire a été établi en privilégiant les exigences de suivi les plus rigoureuses en termes d’exhaustivité et de fréquence de suivi pour ce qui concerne les évaluations cliniques et paracliniques (Tableau I).
Tableau I.
| Type d’évaluation clinique et paraclinique |
Périodicité choisie (issue des recommandations US ou ES) |
| Testing musculaire |
Tous les ans (US) |
|
| Respiratoire |
Tous les 6 mois (US) |
|
| Cardiologique |
Tous les ans (US, ES) |
|
| Ophtalmologique |
Tous les ans (US) |
|
| Bilan rééducatif moteur |
Tous les ans (US) |
|
| Bilan rééducatif orthophonique |
Tous les ans (US, ES) |
|
| Ergothérapique |
Tous les ans (US) |
|
| Odontologique |
Tous les ans (US, ES) |
|
| Spirométrie |
Tous les 6 mois (US) |
|
| ECG |
Tous les ans (US, ES) |
|
| Holter ECG |
Tous les ans (ES) |
|
| Échographie cardiaque |
Tous les 3 à 5 ans (US, ES) |
|
| Biologie |
Tous les ans (US, ES) |
Périodicité des évaluations cliniques spécialisées et des examens paracliniques choisie selon les recommandations les plus rigoureuses américaines (US) [ 1] ou espagnoles (ES) [ 2] pour la DM1. |
|
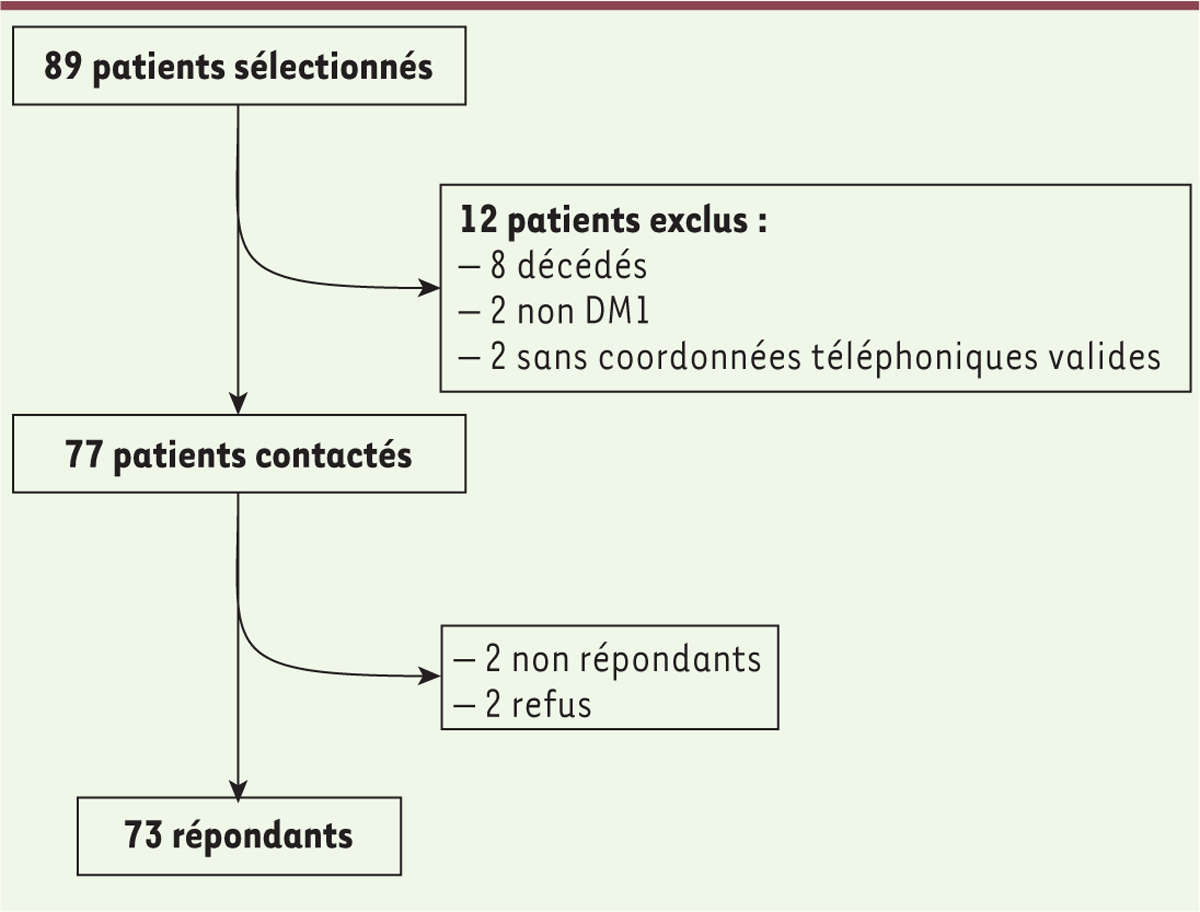
Soixante-treize patients ont pu être inclus, soit un taux de participation de 95 % dont 55 % de femmes (
Figure 1
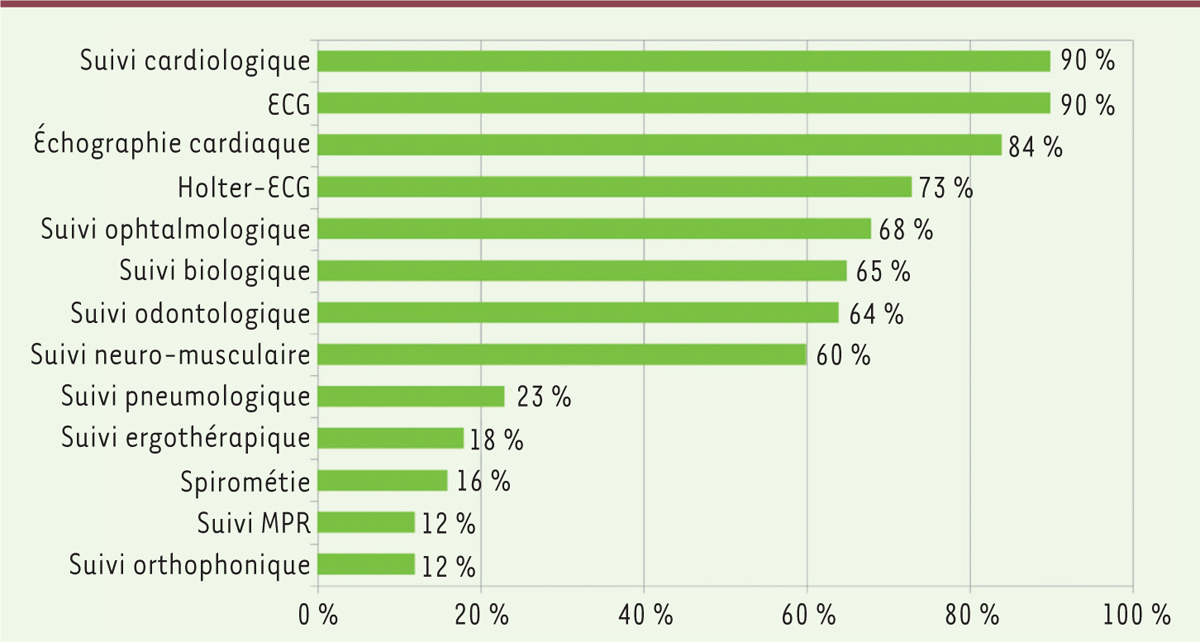
). L’âge moyen était de 48 ans et le nombre de répétition CTG était en moyenne de 467. Les proportions de patients bénéficiant d’un suivi clinique et paraclinique conforme aux recommandations sont détaillées dans la
Figure 2
. On observe que plus de la moitié des patients bénéficient d’un suivi conforme pour ce qui concerne le suivi cardiologique (90 %), le suivi ophtalmologique (68 %), le suivi neurologique et odontologique (60 %). En revanche, peu de patients bénéficient d’un suivi conforme aux recommandations dans le domaine rééducatif (< 18 %) ou en pneumologie (23 %).
 | Figure 1. Design de l’étude. |
 | Figure 2. Résultats de l’enquête téléphonique concernant le suivi conforme aux recommandations. |
|
Dans cette enquête visant à évaluer l’exhaustivité du suivi des patients DM1 en regard des dernières recommandations internationales, nous observons que 60 % des patients avaient un suivi neurologique conforme en ayant consulté un neurologue au cours de l’année écoulée. Ce chiffre est similaire à celui retrouvé dans une enquête de l’AFM-Téléthon (55 %) réalisée en 2011 [5], et à celui de l’étude américaine « The Christopher Project » (49 %) datant de 2019 [6]. Ce suivi neurologique apparemment imparfait en CCMN, pourrait être expliqué par une observance parfois faible de patients présentant des difficultés cognitives, ou par une adaptation personnalisée du suivi selon la sévérité de l’atteinte, ce qui ne figure pas dans les recommandations. En fonction de l’organe à surveiller, on constate une hétérogénéité de suivi. Dans notre cohorte, 90 % du suivi cardiologique est assuré conformément aux recommandations, à savoir annuellement, ce qui représente un chiffre supérieur à ceux rapportés précédemment de 44 % [5] et 74 % [6]. L’importance du suivi cardiologique pourrait être expliqué par l’implication thérapeutique engendrée par le dépistage des troubles conductifs et rythmiques, puisqu’un tiers des décès sont d’origine cardio-vasculaire [7, 8] dans cette pathologie, mais aussi par la démographie médicale dense localement permettant un accès facilité aux soins. À l’inverse, le suivi pneumologique avec réalisation d’une spirométrie tous les six mois ne concerne que 23 % et 16 % des patients, alors que l’atteinte respiratoire constitue la principale cause de morbi-mortalité chez les patients DM1 en général [9, 10]. Il n’existe pas de données comparatives, mais ces chiffres bas ne semblent pas refléter un défaut de connaissance de cette atteinte dans la DM1, puisque l’accès à une évaluation initiale par un pneumologue est supérieur à 65 % chez les patients interrogés. Ils mettent donc plus en lumière un défaut de suivi dans le temps d’une éventuelle atteinte pulmonaire. Il faut noter que les recommandations publiées ne permettent pas un suivi personnalisé pour les patients DM1 qui seraient plus à risque d’atteinte respiratoire, et qui nécessiteraient par conséquent une fréquence de suivi plus importante selon certains facteurs de risque : par exemple, la taille de l’expansion CTG, puisqu’il existe une corrélation avec l’intensité de l’atteinte respiratoire [11, 12], mais également le sexe masculin, l’obésité [13, 14], ou encore l’âge, puisque cette atteinte survient classiquement entre 50 et 60 ans [15]. De même, les patients atteints de forme tardive n’ont pas nécessairement besoin d’une évaluation respiratoire bi-annuelle. Le défaut de suivi est aussi marqué sur le plan rééducatif, puisque seuls 12 % des patients interrogés étaient suivis annuellement par un médecin de Médecine Physique et de Réadaptation (MPR), 18 % avaient un suivi ergothérapique annuel, et 12 % bénéficiaient d’un suivi orthophonique au moins annuel. Ces résultats sont comparables à ceux de l’étude intitulée The Christopher Project [6]. En revanche, 53 % bénéficiaient de séances de kinésithérapie au moins hebdomadaires. Ces résultats semblent insuffisants en comparaison de ceux publiés en 1999 par une équipe de rééducateurs retrouvant un suivi régulier par un médecin rééducateur chez 48 % de patients présentant différents types de maladies neuromusculaires, cette étude ayant néanmoins ciblé plusieurs pathologies neuromusculaires [16]. L’accès à ces professionnels de santé, notamment les médecins MPR, est parfois compliqué, et nécessite une organisation en réseau du fait de leur faible densité au niveau national et de leur mode d’exercice majoritairement hospitalier. D’autre part, le suivi par un ergothérapeute n’est pas nécessairement adapté à tous les patients, et devrait faire l’objet de recommandations personnalisées. Enfin, signalons qu’il s’agit d’une étude déclarative concernant parfois des patients avec atteinte cognitive et que certaines terminologies ont pu être imparfaitement comprises, en particulier celles de médecin rééducateur ou d’ergothérapeute. |
Il existe d’importantes disparités dans l’exhaustivité du suivi multidisciplinaire de la DM1 au sein de la cohorte de patients interrogés. Les résultats sont toutefois à prendre avec précaution s’agissant d’une étude déclarative, et concernent des recommandations qui ne tiennent pas compte de la sévérité individuelle du patient. Celles-ci devraient normalement imposer un suivi personnalisé selon la gravité de l’atteinte d’organe. Cette étude met en lumière le rôle majeur de la coordination du suivi multidisciplinaire, et pourrait amener à modifier les pratiques. |
Les auteurs déclarent n’avoir aucun lien d’intérêt concernant les données publiées dans cet article. |
Nous remercions J. Andoni Urtizberea et Ana-Maria Cobo (précédemment en charge du Centre de compétence neuromusculaire de l’Hôpital Marin de Hendaye) pour leur contribution à ce travail.
Ce travail a fait d’une thèse de doctorat en médecine générale soutenue par Thomas Bisson le 8 avril 2021 à Bordeaux et ayant obtenu la mention très honorable.
|
1. Ashizawa T, Gagnon C, Groh WJ, et al. Consensus-based care recommendations for adults with myotonic dystrophy type 1 . Neurol Clin Pract. 2018; ; 8 : :507.–520. 2. Gutiérrez Gutiérrez G, Díaz-Manera J, Almendrote M, et al. Clinical guide for the diagnosis and follow-up of myotonic dystrophy type 1, MD1 or Steinert’s disease . Med Clin (Barc). 2019;; 153 : :82.e1.-17. 3. Pagola-Lorz I, Vicente E, Ibáñez B, et al. Epidemiological study and genetic characterization of inherited muscle diseases in a northern Spanish region . Orphanet J Rare Dis. 2019; ; 14 : :276.. 4. López de Munain A, Blanco A, Emparanza JI, et al. Prevalence of myotonic dystrophy in Guipúzcoa (Basque country, Spain) . Neurology. 1993; ; 43 : :1573.–1576. 5. AFM . Enquête auprès de personnes atteintes de la dystrophie myotonique de Steinert . AFM-Téléthon; , Myobase: , 2011. 7. Merlevede K, Vermander D, Theys P, et al. Cardiac involvement and CTG expansion in myotonic dystrophy . J Neurol. 2002; ; 249 : :693.–698. 8. Groh WJ, Groh MR, Saha C, et al. Electrocardiographic abnormalities and sudden death in myotonic dystrophy type 1 . N Engl J Med. 2008; ; 358 : :2688.–2697. 9. de Die-Smulders CE, Höweler CJ, Thijs C, et al. Age and causes of death in adult-onset myotonic dystrophy . Brain. 1998; ; 121 : :1557.–1563. 10. Mathieu J, Allard P, Potvin L, et al. A 10-year study of mortality in a cohort of patients with myotonic dystrophy . Neurology. 1999; ; 52 : :1658.–1662. 11. Monteiro R, Bento J, Gonçalves MR, et al. Genetics correlates with lung function and nocturnal ventilation in myotonic dystrophy . Sleep Breath. 2013; ; 17 : :1087.–1092. 12. Boussaïd G, Wahbi K, Laforet P, et al. Genotype and other determinants of respiratory function in myotonic dystrophy type 1 . Neuromuscul Disord. 2018; ; 28 : :222.–228. 13. Dogan C, De Antonio M, Hamroun D, et al. Gender as a modifying factor influencing myotonic dystrophy type 1 phenotype severity and mortality: a nationwide multiple databases cross-sectional observational study . PLoS One. 2016; ; 11 : :e0148264.. 14. Seijger CGW, Drost G, Posma JM, et al. Overweight is an independent risk factor for reduced lung volumes in myotonic dystrophy type 1 . PLoS One. 2016; ; 11 : :e0152344.. 15. Groh WJ, Groh MR, Shen C, et al. Survival and CTG repeat expansion in adults with myotonic dystrophy type 1 . Muscle Nerve. 2011; ; 43 : :648.–651. 16. Donzé C, Delattre S, Viet G, et al. Neuromuscular disease: health care accessibility in the Nord-Pas-de-Calais region . Rev Neurol (Paris). 1999; ; 155 : :1063.–1070. |