Réduction des dommages associés à la consommation d’alcool
2021
→ Aller vers ANALYSE→ Aller vers SYNTHESE
| Communications |
Dépendance à l’alcool en France : apport épidémiologique des bases nationales d’hospitalisation (PMSI)1
Michaël Schwarzinger2
pour le groupe d’étude QalyDays3
L’augmentation de la consommation moyenne d’alcool est associée à de
multiples risques de maladies graves à forte létalité (cirrhose,
cancers, accident vasculaire cérébral...) (GBD Alcohol
Collaborators, 2018 ; Rehm et coll.,
2017
; Rehm et coll.,
2017 ). En
conséquence, le risque de décès toutes causes pourrait augmenter dès la
consommation moyenne d’1 verre par jour (1 verre=10 g d’alcool pur)
(GBD Alcohol Collaborators,
2018
). En
conséquence, le risque de décès toutes causes pourrait augmenter dès la
consommation moyenne d’1 verre par jour (1 verre=10 g d’alcool pur)
(GBD Alcohol Collaborators,
2018 ).
Appliqués au contexte français, les résultats de ces méta-analyses
internationales sont d’autant plus préoccupants que la consommation
moyenne d’alcool est estimée en France parmi les plus élevées des pays à
haut revenu : 4,9 verres par jour pour un homme et 2,6 pour une femme en
2016 (GBD Alcohol Collaborators,
2018
).
Appliqués au contexte français, les résultats de ces méta-analyses
internationales sont d’autant plus préoccupants que la consommation
moyenne d’alcool est estimée en France parmi les plus élevées des pays à
haut revenu : 4,9 verres par jour pour un homme et 2,6 pour une femme en
2016 (GBD Alcohol Collaborators,
2018 ).
Contrairement aux idées reçues, ce renouveau épidémiologique suggère non
pas un maximum mais plutôt un minimum des effets délétères de l’alcool
attendus en population générale.
).
Contrairement aux idées reçues, ce renouveau épidémiologique suggère non
pas un maximum mais plutôt un minimum des effets délétères de l’alcool
attendus en population générale.
 ; Rehm et coll.,
2017
; Rehm et coll.,
2017 ). En
conséquence, le risque de décès toutes causes pourrait augmenter dès la
consommation moyenne d’1 verre par jour (1 verre=10 g d’alcool pur)
(GBD Alcohol Collaborators,
2018
). En
conséquence, le risque de décès toutes causes pourrait augmenter dès la
consommation moyenne d’1 verre par jour (1 verre=10 g d’alcool pur)
(GBD Alcohol Collaborators,
2018 ).
Appliqués au contexte français, les résultats de ces méta-analyses
internationales sont d’autant plus préoccupants que la consommation
moyenne d’alcool est estimée en France parmi les plus élevées des pays à
haut revenu : 4,9 verres par jour pour un homme et 2,6 pour une femme en
2016 (GBD Alcohol Collaborators,
2018
).
Appliqués au contexte français, les résultats de ces méta-analyses
internationales sont d’autant plus préoccupants que la consommation
moyenne d’alcool est estimée en France parmi les plus élevées des pays à
haut revenu : 4,9 verres par jour pour un homme et 2,6 pour une femme en
2016 (GBD Alcohol Collaborators,
2018 ).
Contrairement aux idées reçues, ce renouveau épidémiologique suggère non
pas un maximum mais plutôt un minimum des effets délétères de l’alcool
attendus en population générale.
).
Contrairement aux idées reçues, ce renouveau épidémiologique suggère non
pas un maximum mais plutôt un minimum des effets délétères de l’alcool
attendus en population générale.Épidémiologie des relations dose-effets de
l’alcool :
de nombreux biais
Les risques de santé associés à la consommation d’alcool sont
essentiellement mesurés selon une relation dose-effet dans des
cohortes de sujets « sains » à l’inclusion. L’analyse approfondie de
ces études révèle de nombreux biais qui concourent à une
sous-estimation globale des effets délétères de l’alcool sur la
santé :
• biais de sélection : les individus dépendants à l’alcool, aux
consommations les plus fortes (Rehm et coll.,
2015a ), présentent le risque le plus
élevé d’être affectés par de multiples maladies graves au
cours de leur vie (GBD Alcohol Collaborators,
2018
), présentent le risque le plus
élevé d’être affectés par de multiples maladies graves au
cours de leur vie (GBD Alcohol Collaborators,
2018 ). Pour ceux ayant survécu jusqu’à l’âge d’inclusion dans
une cohorte, la survenue fréquente de maladies graves limite
leur participation à l’étude comme leur suivi jusqu’au terme
de l’étude. De plus, les individus aux consommations
excessives d’alcool participent relativement moins aux
études de recherche. Cette sous-représentation des individus
les plus à risque dans les études de recherche pose un
problème majeur de sous-estimation des effets délétères de
l’alcool sur la santé en population générale (Christensen et
coll., 2015
). Pour ceux ayant survécu jusqu’à l’âge d’inclusion dans
une cohorte, la survenue fréquente de maladies graves limite
leur participation à l’étude comme leur suivi jusqu’au terme
de l’étude. De plus, les individus aux consommations
excessives d’alcool participent relativement moins aux
études de recherche. Cette sous-représentation des individus
les plus à risque dans les études de recherche pose un
problème majeur de sous-estimation des effets délétères de
l’alcool sur la santé en population générale (Christensen et
coll., 2015 ; Jousilahti et coll.,
2005
; Jousilahti et coll.,
2005 ) ;
) ;
 ), présentent le risque le plus
élevé d’être affectés par de multiples maladies graves au
cours de leur vie (GBD Alcohol Collaborators,
2018
), présentent le risque le plus
élevé d’être affectés par de multiples maladies graves au
cours de leur vie (GBD Alcohol Collaborators,
2018 ). Pour ceux ayant survécu jusqu’à l’âge d’inclusion dans
une cohorte, la survenue fréquente de maladies graves limite
leur participation à l’étude comme leur suivi jusqu’au terme
de l’étude. De plus, les individus aux consommations
excessives d’alcool participent relativement moins aux
études de recherche. Cette sous-représentation des individus
les plus à risque dans les études de recherche pose un
problème majeur de sous-estimation des effets délétères de
l’alcool sur la santé en population générale (Christensen et
coll., 2015
). Pour ceux ayant survécu jusqu’à l’âge d’inclusion dans
une cohorte, la survenue fréquente de maladies graves limite
leur participation à l’étude comme leur suivi jusqu’au terme
de l’étude. De plus, les individus aux consommations
excessives d’alcool participent relativement moins aux
études de recherche. Cette sous-représentation des individus
les plus à risque dans les études de recherche pose un
problème majeur de sous-estimation des effets délétères de
l’alcool sur la santé en population générale (Christensen et
coll., 2015 ; Jousilahti et coll.,
2005
; Jousilahti et coll.,
2005 ) ;
) ;
• biais de classement : à défaut de mesure objective, la
consommation d’alcool est déclarative à partir d’un
questionnaire le plus souvent succinct. Sans autre
information, les individus déclarant une consommation
récente « nulle » regroupent paradoxalement des individus
« sains » (n’ayant jamais consommé) et des anciens buveurs
« à risque » (ayant dû arrêter l’alcool pour des raisons de
santé). Cette hétérogénéité conduit à exagérer les vertus
d’une consommation « modérée » par rapport à une
consommation « nulle » (GBD Alcohol Collaborators,
2018 ; Stockwell et coll.,
2016
; Stockwell et coll.,
2016 ). De plus, les individus ont tendance à déclarer une
consommation d’alcool plus faible qu’en réalité, ce qui pose
aussi un problème majeur de sous-estimation globale des
effets délétères de l’alcool sur la santé (Holmes et coll.,
2014
). De plus, les individus ont tendance à déclarer une
consommation d’alcool plus faible qu’en réalité, ce qui pose
aussi un problème majeur de sous-estimation globale des
effets délétères de l’alcool sur la santé (Holmes et coll.,
2014 ; Millwood et coll.,
2019
; Millwood et coll.,
2019 ) ;
) ;
 ; Stockwell et coll.,
2016
; Stockwell et coll.,
2016 ). De plus, les individus ont tendance à déclarer une
consommation d’alcool plus faible qu’en réalité, ce qui pose
aussi un problème majeur de sous-estimation globale des
effets délétères de l’alcool sur la santé (Holmes et coll.,
2014
). De plus, les individus ont tendance à déclarer une
consommation d’alcool plus faible qu’en réalité, ce qui pose
aussi un problème majeur de sous-estimation globale des
effets délétères de l’alcool sur la santé (Holmes et coll.,
2014 ; Millwood et coll.,
2019
; Millwood et coll.,
2019 ) ;
) ;
• biais de confusion : par manque d’intérêt social, la
consommation d’alcool est devenue au mieux une variable
d’ajustement dans les études de recherche. Mal mesurée ou
non mesurée, les effets délétères de l’alcool sur la santé
ont toutes les chances d’être attribués à d’autres facteurs
de risque qui lui sont fortement liés mais sont mieux
déclarés (consommation de tabac) (Carter et coll.,
2015 ) ou objectivables en termes médicaux (hypertension
artérielle ou diabète) (GBD Alcohol Collaborators,
2018
) ou objectivables en termes médicaux (hypertension
artérielle ou diabète) (GBD Alcohol Collaborators,
2018 ).
).
 ) ou objectivables en termes médicaux (hypertension
artérielle ou diabète) (GBD Alcohol Collaborators,
2018
) ou objectivables en termes médicaux (hypertension
artérielle ou diabète) (GBD Alcohol Collaborators,
2018 ).
).L’hôpital : le lieu d’étude des effets sur la santé
de la dépendance à l’alcool
L’étude QalyDays s’inscrit en contrepoint des études de recherche
usuelles et vise à améliorer les connaissances épidémiologiques sur
la dépendance à l’alcool, c’est-à-dire les effets maximums de la
consommation d’alcool sur la santé en population générale. Dans ce
sens, l’hôpital est le lieu privilégié d’identification des
individus dépendants à l’alcool tant leurs motifs d’hospitalisation
sont nombreux et répétitifs (Paille et Reynaud,
2015 ).
).
 ).
).Pour conduire cette étude, nous avons constitué une cohorte nationale
incluant la totalité des adultes hospitalisés de 2008 à 2013 en
France métropolitaine (PMSI [programme de médicalisation des
systèmes d’information], MCO [médecine, chirurgie, obstétrique], SSR
[soins de suite et de réadaptation], HAD [hospitalisation à
domicile], PSY [psychiatrie], bases publiques et privées avec
chaînage des hospitalisations d’un même individu). Cette cohorte
nationale permet a priori d’identifier un large échantillon
d’individus dépendants à l’alcool puis d’étudier les effets de la
dépendance à l’alcool sur toute maladie grave qui nécessite une
hospitalisation. De plus, l’hôpital est aussi le lieu privilégié du
décès pour la majorité (57 %) des adultes en France (source : Insee
2008-2013) et les effets de la dépendance à l’alcool ont pu être
étudiés sur la mortalité, hospitalière et globale (après imputation
des décès survenus au décours de la dernière hospitalisation dans le
suivi).
Nous présentons ici les résultats principaux des premiers travaux
publiés, c’est-à-dire les études de cas de la dépendance à l’alcool
dans l’hépatite C chronique (Schwarzinger et coll.,
2017 ) et
la maladie d’Alzheimer et autres démences (Schwarzinger et coll.,
2018a
) et
la maladie d’Alzheimer et autres démences (Schwarzinger et coll.,
2018a ).
Ces travaux ont permis de construire un modèle général des effets de
la dépendance à l’alcool sur 35 maladies graves couvrant plus de
95 % des causes de décès, la perte d’autonomie totale puis le décès
toutes causes. Les résultats de ces derniers travaux ne sont pas
encore publiés mais déjà accessibles au grand
public4
et permettront d’esquisser une conclusion
globale.
).
Ces travaux ont permis de construire un modèle général des effets de
la dépendance à l’alcool sur 35 maladies graves couvrant plus de
95 % des causes de décès, la perte d’autonomie totale puis le décès
toutes causes. Les résultats de ces derniers travaux ne sont pas
encore publiés mais déjà accessibles au grand
public4
et permettront d’esquisser une conclusion
globale.
 ) et
la maladie d’Alzheimer et autres démences (Schwarzinger et coll.,
2018a
) et
la maladie d’Alzheimer et autres démences (Schwarzinger et coll.,
2018a ).
Ces travaux ont permis de construire un modèle général des effets de
la dépendance à l’alcool sur 35 maladies graves couvrant plus de
95 % des causes de décès, la perte d’autonomie totale puis le décès
toutes causes. Les résultats de ces derniers travaux ne sont pas
encore publiés mais déjà accessibles au grand
public4
et permettront d’esquisser une conclusion
globale.
).
Ces travaux ont permis de construire un modèle général des effets de
la dépendance à l’alcool sur 35 maladies graves couvrant plus de
95 % des causes de décès, la perte d’autonomie totale puis le décès
toutes causes. Les résultats de ces derniers travaux ne sont pas
encore publiés mais déjà accessibles au grand
public4
et permettront d’esquisser une conclusion
globale.1 million d’adultes dépendants à l’alcool identifiés à l’hôpital en 2008-2013
Environ 1 million d’individus dépendants à l’alcool sont identifiés
parmi les 31,6 millions d’adultes hospitalisés de 2008 à 2013 en
France métropolitaine (Schwarzinger et coll.,
2018a ). Il
s’agit principalement d’hommes (75 %), âgés de moins de 65 ans
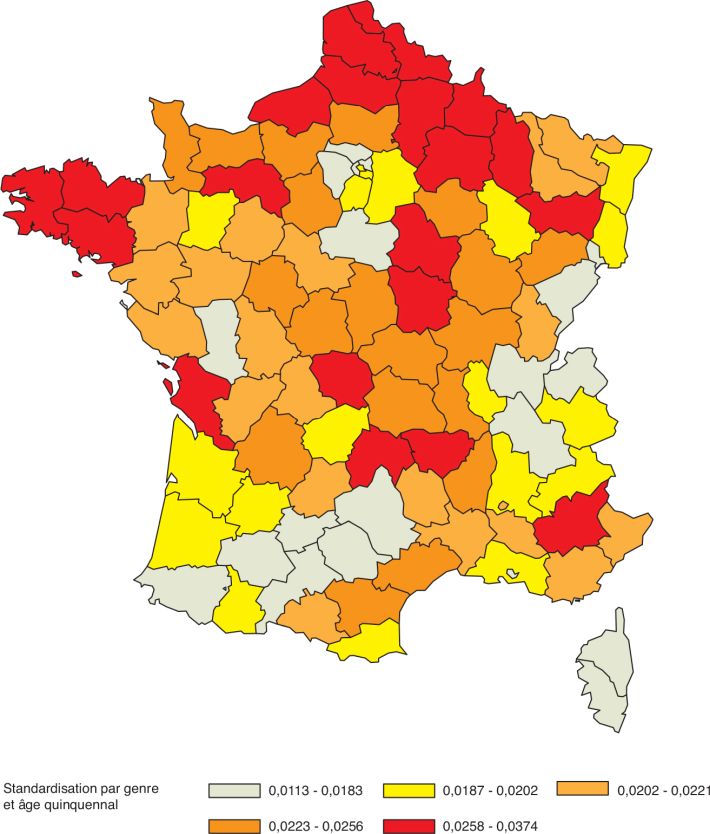
(79 %) et distribués selon un gradient Nord-Sud sur le territoire
métropolitain (figure 1
). Il
s’agit principalement d’hommes (75 %), âgés de moins de 65 ans
(79 %) et distribués selon un gradient Nord-Sud sur le territoire
métropolitain (figure 1 ).
).
 ). Il
s’agit principalement d’hommes (75 %), âgés de moins de 65 ans
(79 %) et distribués selon un gradient Nord-Sud sur le territoire
métropolitain (figure 1
). Il
s’agit principalement d’hommes (75 %), âgés de moins de 65 ans
(79 %) et distribués selon un gradient Nord-Sud sur le territoire
métropolitain (figure 1 ).
).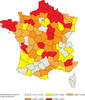 | 1 : Individus dépendants à l’alcool et hospitalisés (PMSI 2008-2013) rapportés à la population adulte (Insee 2008) |
Ces premières données descriptives appellent trois commentaires
principaux :
• la proportion d’individus dépendants à l’alcool identifiés
dans la cohorte hospitalière et leurs caractéristiques
sociodémographiques suggèrent que l’échantillon est
représentatif (et non exhaustif) de ces individus en
population générale (Rehm et coll.,
2015b ) ;
) ;
 ) ;
) ;
• la dépendance à l’alcool est sur-représentée chez l’homme
avant 65 ans. En conséquence, les effets les plus évidents
de l’alcool sur la santé seront toujours attendus dans cette
sous-population, ce que démontrent les études de cas
présentées ci-dessous ;
• le codage médical à l’hôpital permet une identification
généralement directe de la dépendance à l’alcool (87 %) et
plus rarement indirecte par l’enregistrement de maladies
attribuées à l’alcool chez l’adulte jeune (13 %)
(Schwarzinger et coll.,
2018a ). A contrario, la
consommation excessive d’alcool sans dépendance (codée F10.1
dans le PMSI) n’est quasiment jamais enregistrée à l’hôpital
(32 000 individus en 2008-2013). En conséquence, la mesure
des risques doit être comprise dans cette étude comme une
estimation minimum des effets de la dépendance à l’alcool
par rapport à une population incluant la majorité des
consommateurs excessifs d’alcool (sans dépendance).
). A contrario, la
consommation excessive d’alcool sans dépendance (codée F10.1
dans le PMSI) n’est quasiment jamais enregistrée à l’hôpital
(32 000 individus en 2008-2013). En conséquence, la mesure
des risques doit être comprise dans cette étude comme une
estimation minimum des effets de la dépendance à l’alcool
par rapport à une population incluant la majorité des
consommateurs excessifs d’alcool (sans dépendance).
 ). A contrario, la
consommation excessive d’alcool sans dépendance (codée F10.1
dans le PMSI) n’est quasiment jamais enregistrée à l’hôpital
(32 000 individus en 2008-2013). En conséquence, la mesure
des risques doit être comprise dans cette étude comme une
estimation minimum des effets de la dépendance à l’alcool
par rapport à une population incluant la majorité des
consommateurs excessifs d’alcool (sans dépendance).
). A contrario, la
consommation excessive d’alcool sans dépendance (codée F10.1
dans le PMSI) n’est quasiment jamais enregistrée à l’hôpital
(32 000 individus en 2008-2013). En conséquence, la mesure
des risques doit être comprise dans cette étude comme une
estimation minimum des effets de la dépendance à l’alcool
par rapport à une population incluant la majorité des
consommateurs excessifs d’alcool (sans dépendance).Étude de cas 1 : hépatite C chronique
La transmission du virus de l’hépatite C est principalement liée à la
toxicomanie intraveineuse. Les addictions étant très fréquemment
associées au cours de la vie, les études épidémiologiques ont
généralement trouvé qu’environ 20 à 30 % des individus affectés
d’une hépatite C chronique ont une consommation d’alcool excessive
(sans notion de dépendance). Les effets de l’alcool sur le risque de
cirrhose étant connus depuis Benjamin Rush en 1785 (GBD Alcohol
Collaborators, 2018 ; Rehm et coll.,
2010
; Rehm et coll.,
2010 ), il
nous a semblé pertinent de commencer par mesurer les effets de la
dépendance à l’alcool dans cette population (Schwarzinger et coll.,
2018b
), il
nous a semblé pertinent de commencer par mesurer les effets de la
dépendance à l’alcool dans cette population (Schwarzinger et coll.,
2018b ).
).
 ; Rehm et coll.,
2010
; Rehm et coll.,
2010 ), il
nous a semblé pertinent de commencer par mesurer les effets de la
dépendance à l’alcool dans cette population (Schwarzinger et coll.,
2018b
), il
nous a semblé pertinent de commencer par mesurer les effets de la
dépendance à l’alcool dans cette population (Schwarzinger et coll.,
2018b ).
).Selon le rationnel précédent, cette étude transversale a porté sur la
totalité des 97 347 individus affectés d’une hépatite C chronique et
hospitalisés avant l’âge de 65 ans en 2008-2013 (Schwarzinger et
coll., 2017 ).
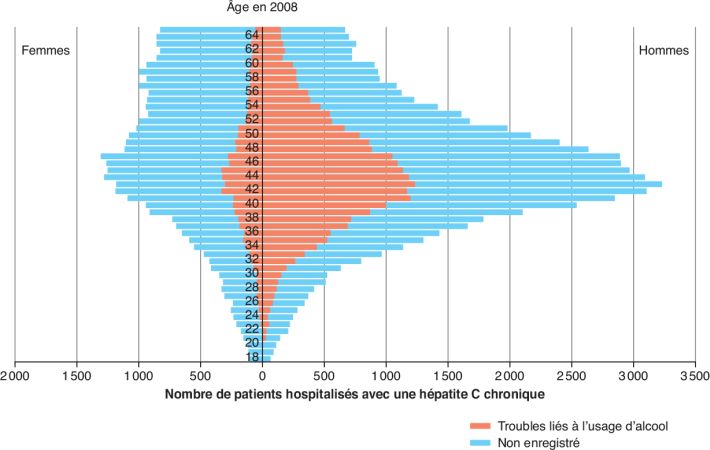
En accord avec les études de cohorte, 28 101 (29 %) individus
présentaient aussi une dépendance à l’alcool, notamment les hommes
(figure 2
).
En accord avec les études de cohorte, 28 101 (29 %) individus
présentaient aussi une dépendance à l’alcool, notamment les hommes
(figure 2 ). L’analyse
multivariée montre que la dépendance à l’alcool est un facteur
majeur de complication grave de la maladie du foie
(odds-ratio ajusté : 7,2 [6,9-7,5]) : cirrhose
décompensée (7,6 [7,3-8,0]) ou cancer du foie (4,2 [4,0-4,5]). Par
arguments de fréquence et de risques associés, 71,8 % [66,0-76,8]
des complications graves de la maladie du foie avant 65 ans sont en
réalité attribuables à la dépendance à l’alcool
(figure 3
). L’analyse
multivariée montre que la dépendance à l’alcool est un facteur
majeur de complication grave de la maladie du foie
(odds-ratio ajusté : 7,2 [6,9-7,5]) : cirrhose
décompensée (7,6 [7,3-8,0]) ou cancer du foie (4,2 [4,0-4,5]). Par
arguments de fréquence et de risques associés, 71,8 % [66,0-76,8]
des complications graves de la maladie du foie avant 65 ans sont en
réalité attribuables à la dépendance à l’alcool
(figure 3 ).
).
 ).
En accord avec les études de cohorte, 28 101 (29 %) individus
présentaient aussi une dépendance à l’alcool, notamment les hommes
(figure 2
).
En accord avec les études de cohorte, 28 101 (29 %) individus
présentaient aussi une dépendance à l’alcool, notamment les hommes
(figure 2 ). L’analyse
multivariée montre que la dépendance à l’alcool est un facteur
majeur de complication grave de la maladie du foie
(odds-ratio ajusté : 7,2 [6,9-7,5]) : cirrhose
décompensée (7,6 [7,3-8,0]) ou cancer du foie (4,2 [4,0-4,5]). Par
arguments de fréquence et de risques associés, 71,8 % [66,0-76,8]
des complications graves de la maladie du foie avant 65 ans sont en
réalité attribuables à la dépendance à l’alcool
(figure 3
). L’analyse
multivariée montre que la dépendance à l’alcool est un facteur
majeur de complication grave de la maladie du foie
(odds-ratio ajusté : 7,2 [6,9-7,5]) : cirrhose
décompensée (7,6 [7,3-8,0]) ou cancer du foie (4,2 [4,0-4,5]). Par
arguments de fréquence et de risques associés, 71,8 % [66,0-76,8]
des complications graves de la maladie du foie avant 65 ans sont en
réalité attribuables à la dépendance à l’alcool
(figure 3 ).
). | 2 : Dépendance à l’alcool selon le sexe et l’âge des
individus hospitalisés avec une hépatite C chronique avant
65 ans (PMSI 2008-2013) (Schwarzinger et coll.,
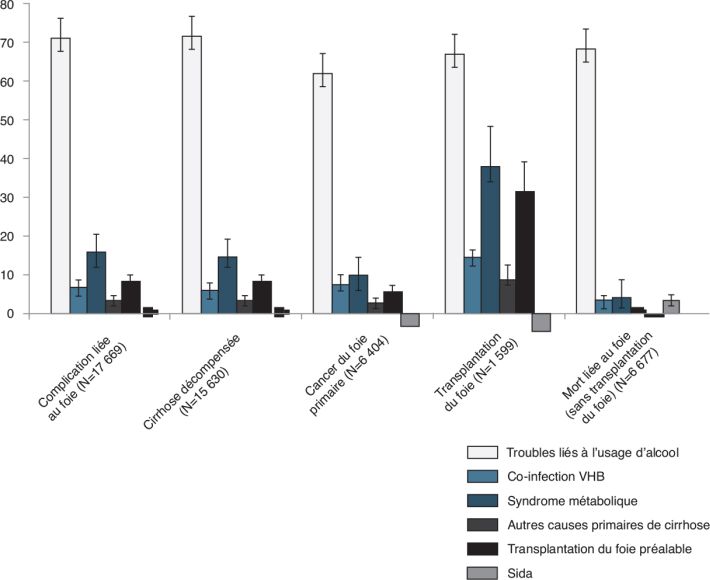
2017 ) ) |
 | 3 : Parts de risque attribuables à la dépendance à
l’alcool chez les individus hospitalisés avec une hépatite
chronique (Schwarzinger et coll.,
2017 ) ) |
Étude de cas 2 : maladie d’Alzheimer et autres démences
La recherche d’effets immédiats sur le cerveau est consubstantielle
de la consommation d’alcool (plaisir, soulagement, ivresse...). Les
effets délétères de l’alcool sur le cerveau sont tout aussi connus
depuis la description princeps de la maladie alcoolique par Magnus
Huss en 1848. Cependant, ces effets sont particulièrement complexes,
multifactoriels et protéiformes (Zahr et coll.,
2011 ) et
leur fréquence globale comme leur rôle respectif sont méconnus en
population générale (Rehm et coll.,
2019
) et
leur fréquence globale comme leur rôle respectif sont méconnus en
population générale (Rehm et coll.,
2019 ).
).
 ) et
leur fréquence globale comme leur rôle respectif sont méconnus en
population générale (Rehm et coll.,
2019
) et
leur fréquence globale comme leur rôle respectif sont méconnus en
population générale (Rehm et coll.,
2019 ).
).Cette étude de cohorte a porté sur la totalité de la base après
exclusion de 1 066 019 (3,4 %) patients affectés d’une maladie à
risque spécifique de démence (VIH, Parkinson...) (Schwarzinger et
coll., 2018a ).
L’analyse multivariée montre que la dépendance à l’alcool est un
facteur de risque majeur de démence (homme : hazard ratio
ajusté 3,4 [3,3-3,4] ; femme : 3,3 [3,3-3,4]), notamment le
1er facteur de risque modifiable devant le tabagisme,
l’hypertension artérielle, le diabète ou la dépression. Ces
résultats originaux sont robustes à l’épreuve de multiples analyses
de sensibilité portant sur la définition de la démence (par exemple
le risque de « maladie d’Alzheimer ») ou la sélection d’une
population d’étude plus âgée (notamment après 65 ans), voire la
ré-intégration des patients exclus.
).
L’analyse multivariée montre que la dépendance à l’alcool est un
facteur de risque majeur de démence (homme : hazard ratio
ajusté 3,4 [3,3-3,4] ; femme : 3,3 [3,3-3,4]), notamment le
1er facteur de risque modifiable devant le tabagisme,
l’hypertension artérielle, le diabète ou la dépression. Ces
résultats originaux sont robustes à l’épreuve de multiples analyses
de sensibilité portant sur la définition de la démence (par exemple
le risque de « maladie d’Alzheimer ») ou la sélection d’une
population d’étude plus âgée (notamment après 65 ans), voire la
ré-intégration des patients exclus.
 ).
L’analyse multivariée montre que la dépendance à l’alcool est un
facteur de risque majeur de démence (homme : hazard ratio
ajusté 3,4 [3,3-3,4] ; femme : 3,3 [3,3-3,4]), notamment le
1er facteur de risque modifiable devant le tabagisme,
l’hypertension artérielle, le diabète ou la dépression. Ces
résultats originaux sont robustes à l’épreuve de multiples analyses
de sensibilité portant sur la définition de la démence (par exemple
le risque de « maladie d’Alzheimer ») ou la sélection d’une
population d’étude plus âgée (notamment après 65 ans), voire la
ré-intégration des patients exclus.
).
L’analyse multivariée montre que la dépendance à l’alcool est un
facteur de risque majeur de démence (homme : hazard ratio
ajusté 3,4 [3,3-3,4] ; femme : 3,3 [3,3-3,4]), notamment le
1er facteur de risque modifiable devant le tabagisme,
l’hypertension artérielle, le diabète ou la dépression. Ces
résultats originaux sont robustes à l’épreuve de multiples analyses
de sensibilité portant sur la définition de la démence (par exemple
le risque de « maladie d’Alzheimer ») ou la sélection d’une
population d’étude plus âgée (notamment après 65 ans), voire la
ré-intégration des patients exclus.Les résultats de cette étude suggèrent que la dépendance à l’alcool
présente un effet neurotoxique, direct et majeur sur le cerveau.
Cependant, l’étude montre aussi que la dépendance à l’alcool est
associée à la quasi-totalité des autres facteurs de risque de
démence, notamment ceux conduisant à une démence de type vasculaire.
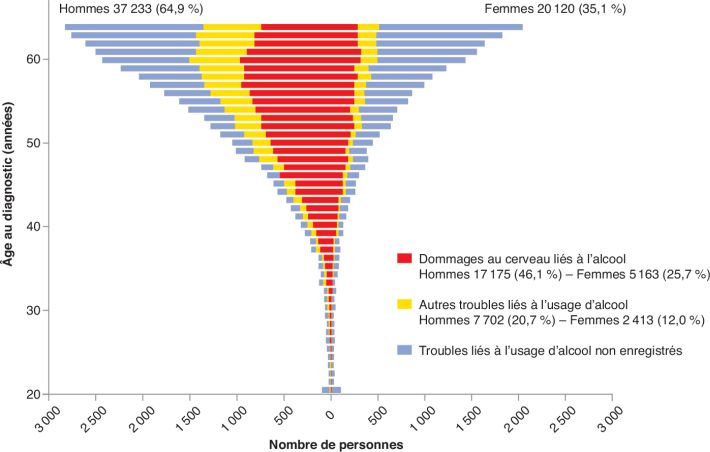
Selon le rationnel précédent, on observe ainsi que la dépendance à
l’alcool est identifiable dans la majorité (57 %) des 57 353 cas de
démences enregistrés avant 65 ans (figure 4 ).
).
 ).
).Étude de cas 1 x 2 : hépatite C chronique et risque
de démence
Différentes études suggèrent que l’hépatite C chronique pourrait
avoir de nombreux effets délétères « extra-hépatiques », notamment
sur le cerveau (Oriolo et coll.,
2018 ). Ces
études souffrent généralement de la totalité des biais mentionnés
précédemment, notamment un biais de confusion majeur en l’absence de
toute prise en compte d’une consommation excessive d’alcool.
). Ces
études souffrent généralement de la totalité des biais mentionnés
précédemment, notamment un biais de confusion majeur en l’absence de
toute prise en compte d’une consommation excessive d’alcool.
 ). Ces
études souffrent généralement de la totalité des biais mentionnés
précédemment, notamment un biais de confusion majeur en l’absence de
toute prise en compte d’une consommation excessive d’alcool.
). Ces
études souffrent généralement de la totalité des biais mentionnés
précédemment, notamment un biais de confusion majeur en l’absence de
toute prise en compte d’une consommation excessive d’alcool.Nous avons repris l’étude de cohorte précédente (Schwarzinger et
coll., 2018a )
en ajoutant l’hépatite C chronique aux facteurs de risque présentés.
En analyse univariée, l’hépatite C chronique est associée
significativement au risque de démence (homme : hazard ratio
1,5 [1,4-1,6] ; femme : 1,2 [1,1-1,3]). Cependant, l’hépatite C
chronique est plus fréquente chez les individus dépendants à
l’alcool et son effet sur le risque de démence disparaît en analyse
multivariée (homme : hazard ratio ajusté 0,9 [0,9-1,0] ;
femme : 0,9 [0,9-1,0]). L’inversion de l’effet (hazard ratio
inférieur à 1) suggère plutôt que les patients sont mieux pris en
charge.
)
en ajoutant l’hépatite C chronique aux facteurs de risque présentés.
En analyse univariée, l’hépatite C chronique est associée
significativement au risque de démence (homme : hazard ratio
1,5 [1,4-1,6] ; femme : 1,2 [1,1-1,3]). Cependant, l’hépatite C
chronique est plus fréquente chez les individus dépendants à
l’alcool et son effet sur le risque de démence disparaît en analyse
multivariée (homme : hazard ratio ajusté 0,9 [0,9-1,0] ;
femme : 0,9 [0,9-1,0]). L’inversion de l’effet (hazard ratio
inférieur à 1) suggère plutôt que les patients sont mieux pris en
charge.
 )
en ajoutant l’hépatite C chronique aux facteurs de risque présentés.
En analyse univariée, l’hépatite C chronique est associée
significativement au risque de démence (homme : hazard ratio
1,5 [1,4-1,6] ; femme : 1,2 [1,1-1,3]). Cependant, l’hépatite C
chronique est plus fréquente chez les individus dépendants à
l’alcool et son effet sur le risque de démence disparaît en analyse
multivariée (homme : hazard ratio ajusté 0,9 [0,9-1,0] ;
femme : 0,9 [0,9-1,0]). L’inversion de l’effet (hazard ratio
inférieur à 1) suggère plutôt que les patients sont mieux pris en
charge.
)
en ajoutant l’hépatite C chronique aux facteurs de risque présentés.
En analyse univariée, l’hépatite C chronique est associée
significativement au risque de démence (homme : hazard ratio
1,5 [1,4-1,6] ; femme : 1,2 [1,1-1,3]). Cependant, l’hépatite C
chronique est plus fréquente chez les individus dépendants à
l’alcool et son effet sur le risque de démence disparaît en analyse
multivariée (homme : hazard ratio ajusté 0,9 [0,9-1,0] ;
femme : 0,9 [0,9-1,0]). L’inversion de l’effet (hazard ratio
inférieur à 1) suggère plutôt que les patients sont mieux pris en
charge.Conclusion : la grande illusion du « French paradox »
Les politiques de santé se nourrissent d’études épidémiologiques mais
aussi de croyances populaires. Dans le cas particulier de la lutte
contre l’alcoolisme, tout converge pour continuer à ne rien faire en
France (Huffington Post,
23/02/2018 ). Depuis l’identification des effets bénéfiques de l’alcool sur
la maladie coronaire en 1980 (c’est-à-dire le « French
paradox ») (Ducimetière et coll.,
1980
). Depuis l’identification des effets bénéfiques de l’alcool sur
la maladie coronaire en 1980 (c’est-à-dire le « French
paradox ») (Ducimetière et coll.,
1980 ), les
autres effets délétères de la consommation excessive d’alcool ont
été progressivement lessivés par l’épidémiologie moderne à la faveur
de découvertes scientifiques (infections virales, sciences
omiques...) déchargées de toute responsabilité individuelle. Pour
des raisons sociales, culturelles et économiques, le débat
aujourd’hui porte essentiellement sur les effets « résiduels » de
l’alcool sur la santé et le seuil statistique définissant une
consommation excessive d’alcool, mais finalement à risque de
quoi ?
), les
autres effets délétères de la consommation excessive d’alcool ont
été progressivement lessivés par l’épidémiologie moderne à la faveur
de découvertes scientifiques (infections virales, sciences
omiques...) déchargées de toute responsabilité individuelle. Pour
des raisons sociales, culturelles et économiques, le débat
aujourd’hui porte essentiellement sur les effets « résiduels » de
l’alcool sur la santé et le seuil statistique définissant une
consommation excessive d’alcool, mais finalement à risque de
quoi ?
 ). Depuis l’identification des effets bénéfiques de l’alcool sur
la maladie coronaire en 1980 (c’est-à-dire le « French
paradox ») (Ducimetière et coll.,
1980
). Depuis l’identification des effets bénéfiques de l’alcool sur
la maladie coronaire en 1980 (c’est-à-dire le « French
paradox ») (Ducimetière et coll.,
1980 ), les
autres effets délétères de la consommation excessive d’alcool ont
été progressivement lessivés par l’épidémiologie moderne à la faveur
de découvertes scientifiques (infections virales, sciences
omiques...) déchargées de toute responsabilité individuelle. Pour
des raisons sociales, culturelles et économiques, le débat
aujourd’hui porte essentiellement sur les effets « résiduels » de
l’alcool sur la santé et le seuil statistique définissant une
consommation excessive d’alcool, mais finalement à risque de
quoi ?
), les
autres effets délétères de la consommation excessive d’alcool ont
été progressivement lessivés par l’épidémiologie moderne à la faveur
de découvertes scientifiques (infections virales, sciences
omiques...) déchargées de toute responsabilité individuelle. Pour
des raisons sociales, culturelles et économiques, le débat
aujourd’hui porte essentiellement sur les effets « résiduels » de
l’alcool sur la santé et le seuil statistique définissant une
consommation excessive d’alcool, mais finalement à risque de
quoi ?La consommation moyenne d’alcool est estimée en France parmi les plus
élevées des pays à haut revenu : 4,9 verres par jour pour un homme
et 2,6 pour une femme en 2016 (GBD Alcohol Collaborators,
2018 ). Il
est donc attendu que la dépendance à l’alcool soit un problème
fréquent en France. L’étude QalyDays documente que la dépendance à
l’alcool constitue un véritable fléau sanitaire en France, par le
nombre (environ 1 million d’individus hospitalisés sur la période
2008-2013) et les effets délétères majeurs sur la santé qui lui sont
associés. Si l’étude QalyDays retrouve que la dépendance à l’alcool
est associée à une réduction du risque de maladie coronaire, elle
documente surtout que la dépendance à l’alcool conduit à une
réduction dramatique de l’espérance de vie, bien au-delà de ce qui
est mesurable pour le tabagisme.
). Il
est donc attendu que la dépendance à l’alcool soit un problème
fréquent en France. L’étude QalyDays documente que la dépendance à
l’alcool constitue un véritable fléau sanitaire en France, par le
nombre (environ 1 million d’individus hospitalisés sur la période
2008-2013) et les effets délétères majeurs sur la santé qui lui sont
associés. Si l’étude QalyDays retrouve que la dépendance à l’alcool
est associée à une réduction du risque de maladie coronaire, elle
documente surtout que la dépendance à l’alcool conduit à une
réduction dramatique de l’espérance de vie, bien au-delà de ce qui
est mesurable pour le tabagisme.
 ). Il
est donc attendu que la dépendance à l’alcool soit un problème
fréquent en France. L’étude QalyDays documente que la dépendance à
l’alcool constitue un véritable fléau sanitaire en France, par le
nombre (environ 1 million d’individus hospitalisés sur la période
2008-2013) et les effets délétères majeurs sur la santé qui lui sont
associés. Si l’étude QalyDays retrouve que la dépendance à l’alcool
est associée à une réduction du risque de maladie coronaire, elle
documente surtout que la dépendance à l’alcool conduit à une
réduction dramatique de l’espérance de vie, bien au-delà de ce qui
est mesurable pour le tabagisme.
). Il
est donc attendu que la dépendance à l’alcool soit un problème
fréquent en France. L’étude QalyDays documente que la dépendance à
l’alcool constitue un véritable fléau sanitaire en France, par le
nombre (environ 1 million d’individus hospitalisés sur la période
2008-2013) et les effets délétères majeurs sur la santé qui lui sont
associés. Si l’étude QalyDays retrouve que la dépendance à l’alcool
est associée à une réduction du risque de maladie coronaire, elle
documente surtout que la dépendance à l’alcool conduit à une
réduction dramatique de l’espérance de vie, bien au-delà de ce qui
est mesurable pour le tabagisme.Seule une minorité des individus dépendants à l’alcool sont
hospitalisés en centre hospitalo-universitaire. Inconnus de la
science, les études de cas présentées suggèrent que leur poids
limite considérablement le transfert des avancées scientifiques dans
la population générale. Sans lutte active contre l’alcoolisme, il
semble illusoire que la guérison de l’hépatite C chronique permette
de réduire la demande de transplantation hépatique en population
générale. Sans prise en compte de la consommation excessive
d’alcool, il semble illusoire que la médecine prédictive (génomique)
permette d’améliorer la prise en charge de la démence en population
générale. À l’heure des données massives de santé, cette étude
suggère finalement que la France est dotée de tous les moyens
nécessaires pour mettre en place des politiques de santé fondées sur
des preuves épidémiologiques en vie réelle. Le « French
paradox » de nos jours, c’est continuer de ne rien
faire.
Références
[1] Carter BD, Abnet CC, Feskanich D, et al . Smoking and mortality: beyond established
causes.
N Engl J Med. 2015;
372:631- 40

[2] Christensen AI, Ekholm O, Gray L, et al . What is wrong with non-respondents ?
Alcohol-, drug- and smoking-related mortality and
morbidity in a 12-year follow-up study of respondents
and non-respondents in the Danish health and morbidity
survey.
Addiction. 2015;
110:1505- 12

[3] Ducimetière P, Richard JL, Cambien F, et al . Coronary heart disease in middle-aged
Frenchmen. Comparisons between Paris prospective study,
Seven countries Study, and Pooling
project.
Lancet. 1980;
1:1346- 50

[4]GBD Alcohol Collaborators. Alcohol use and burden for 195 countries
and territories, 1990-2016: a systematic analysis for
the Global Burden of Disease Study
2016.
Lancet. 2018;
392:1015- 35

[5] Holmes MV, Dale CE, Zuccolo L, et al . Association between alcohol and
cardiovascular disease: Mendelian randomisation analysis
based on individual participant data.
BMJ. 2014;
349:g4164. 

[6]Huffington Post. Loi Evin : Macron « boit du vin le midi
et le soir » et ne veut pas qu’on « emmerde les
Français ».
(https://www.huffingtonpost.fr/2018/02/23/loi-evin-macron-boit-du-vin-le-midi-et-le-soir-et-ne-veut-pas-quon-emmerde-les-francais_a_23369066/).. 23/02/2018;


[7] Jousilahti P, Salomaa V, Kuulasmaa K, et al . Total and cause specific mortality among
participants and non-participants of population based
health surveys: a comprehensive follow up of 54 372
Finnish men and women.
J Epidemiol Community Health. 2005;
59:310- 5

[8] Millwood IY, Walters RG, Mei XW, et al . Conventional and genetic evidence on
alcohol and vascular disease aetiology: a prospective
study of 500 000 men and women in
China.
Lancet. 2019;
393:1831- 42

[9] Oriolo G, Egmond E, Marino Z, et al . Systematic review with meta-analysis:
neuroimaging in hepatitis C chronic
infection.
Aliment Pharmacol Ther. 2018;
47:1238- 52

[10] Paille F, Reynaud M. L’alcool, une des toutes premières causes
d’hospitalisation.
Bull Épidemiol Hebd. 2015;
24-25:440- 8

[11] Rehm J, Allamani A, Aubin HJ, et al . People with alcohol use disorders in
specialized care in eight different European
countries.
Alcohol Alcohol. 2015a;
50:310- 8

[12] Rehm J, Anderson P, Barry J, et al . Prevalence of and potential influencing
factors for alcohol dependence in
Europe.
Eur Addict Res. 2015b;
21:6- 18

[13] Rehm J, Gmel GE, Sr, Gmel G, et al . The relationship between different
dimensions of alcohol use and the burden of disease-an
update.
Addiction. 2017;
112:968- 1001

[14] Rehm J, Hasan OSM, Black SE, et al . Alcohol use and dementia: a systematic
scoping review.
Alzheimer’s Res Ther. 2019;
11: 1p. 

[15] Rehm J, Taylor B, Mohapatra S, et al . Alcohol as a risk factor for liver
cirrhosis: a systematic review and
meta-analysis.
Drug Alcohol Rev. 2010;
29:437- 45

[16] Schwarzinger M, Baillot S, Yazdanpanah Y, et al . Contribution of alcohol use disorders on
the burden of chronic hepatitis C in France, 2008-2013:
a nationwide retrospective cohort
study.
J Hepatol. 2017;
67:454- 61

[17] Schwarzinger M, Pollock BG, Hasan OSM, et al . Contribution of alcohol use disorders to
the burden of dementia in France 2008-13: a nationwide
retrospective cohort study.
Lancet Public Health. 2018a;
3:e124- 32

[18] Schwarzinger M, Rehm J, Mallet V. “Who killed JR”: Chronic hepatitis C or
alcohol use disorders?.
J Hepatol. 2018b;
68:1098- 9

[19] Stockwell T, Zhao J, Panwar S, et al . Do “moderate” drinkers have reduced
mortality risk? A systematic review and meta-analysis of
alcohol consumption and all-cause
mortality.
J Studs Alcohol Drugs. 2016;
77:185- 98

[20] Zahr NM, Kaufman KL, Harper CG. Clinical and pathological features of
alcohol-related brain damage.
Nat Rev Neurol. 2011;
7:284- 94