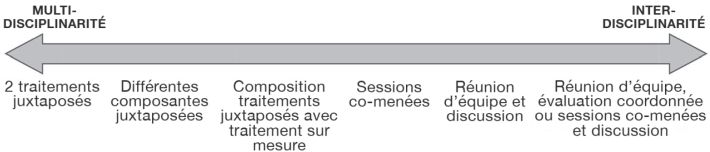
Fibromyalgie
2020
14-
Activités physiques, thérapies
multimodales et multi-
(inter-)disciplinaires
dans le syndrome fibromyalgique
En 2008, les recommandations émises par l’
European League Against Rheumatism (EULAR) pour la prise en charge de la fibromyalgie (FM) indiquent que des programmes d’apprentissage d’exercices réalisés sur mesure pouvaient être bénéfiques pour certains patients. Ces recommandations étaient essentiellement basées sur l’opinion d’experts étant donnée la faiblesse méthodologique des études contrôlées randomisées disponibles alors sur cette question. L’intérêt d’une approche multidisciplinaire associant traitement pharmacologique et non pharmacologique, éducation du patient et gestion personnelle de la FM se caractérisait également par une évidence faible (Carville et coll., 2008

).
En raison d’une qualité plus élevée des revues systématiques et des méta-analyses maintenant disponibles, les recommandations internationales récemment émises convergent sur l’intérêt de l’apprentissage précoce et la pratique régulière d’exercices (en particulier aérobies et/ou de résistance) accompagnés d’une éducation thérapeutique du patient (ETP) pour promouvoir une participation active du patient comme composante intégrale d’une approche multimodale et interdisciplinaire dans la FM (Ablin et coll., 2013

; Fitzcharles et coll., 2013

; Macfarlane et coll., 2016

; Petzke et coll., 2017

). Ce chapitre abordera sans être exhaustif les principaux travaux et évidences à l’origine des recommandations les plus récentes de prise en charge de la FM.
Thérapies physiques et de rééducation dans le syndrome fibromyalgique
Condition physique et syndrome fibromyalgique
La littérature sur la condition physique dans la FM est abondante. Son analyse montre qu’une meilleure condition physique est associée de manière consistante à des niveaux plus faibles de douleur ressentie et une meilleure qualité de vie, d’où l’importance de l’évaluer et de l’améliorer si nécessaire (Carbonell-Baeza et coll., 2011

; de Bruijn et coll., 2011

; Soriano-Maldonado et coll., 2015a

).
Évaluation de la condition physique dans son ensemble
La condition physique peut être définie comme la résultante, à un moment donné, des qualités physiques d’une personne qui déterminent le niveau de ses performances physiques. Il existe de nombreuses classifications plus ou moins détaillées de la condition physique, mais elles intègrent généralement les qualités de force, de vitesse (de réaction et d’exécution de mouvement), d’endurance, de souplesse, de coordination musculaire et d’équilibre. Elle peut donc être estimée par des mesures de la force musculaire, de la souplesse, de l’agilité et de la rapidité, de la capacité cardiorespiratoire, etc. Plusieurs tests objectifs reconnus internationalement existent comme le test du lever de chaise, de la préhension de la main (
handgrip test), de la distance parcourue lors d’une marche de 6 min (tableau 14.I

). La majorité de ces tests sont valides dans le syndrome fibromyalgique (SFM) avec une bonne faisabilité et reproductibilité. Parmi eux, le
Chair stand test ou test du lever de la chaise en 30 secondes et le
Arm curl test sont considérés par certains comme des tests discriminatifs pouvant confirmer la présence de FM chez des patients de sexe féminin et évaluer la sévérité des symptômes (Aparicio et coll., 2013

; Castro-Piñero et coll., 2017

).
Il existe également des outils subjectifs tels que des auto-questionnaires renseignés par les patients. Certains de ces tests ont été validés dans la FM, notamment par une équipe espagnole dans le cadre du projet
al-Andalus1
Étude transversale d’une population représentative de patients atteints de fibromyalgie recrutés entre 2011 et 2013. Les critères de classification ACR 1990 ont été utilisés pour l’inclusion des patients.
. Ainsi, le
Senior Fitness Test Battery (SFTB), initialement développé à partir de critères standards de condition physique de personnes âgées de 60 à 65 ans (Rikli et Jones, 1999

), a été validé par une équipe espagnole pour utilisation dans la FM, quel que soit l’âge des patients (Carbonell-Baeza et coll., 2015

). Ce questionnaire évalue la condition physique en quantifiant 4 paramètres : l’endurance, l’équilibre, la force musculaire et la souplesse. Cette même équipe a également évalué la validité de l’
International Fitness Scale (IFIS). Cet auto-questionnaire est constitué de 5 items évaluant le niveau de condition globale, la capacité cardiorespiratoire, la force musculaire, la vitesse, l’agilité et enfin la souplesse. Cependant, une reproductibilité modérée a été calculée à 1 semaine d’intervalle pour ce questionnaire d’auto-évaluation dans un groupe de 413 patientes (Álvarez-Gallardo et coll., 2016b

). Cette échelle, facile d’utilisation, reste néanmoins intéressante lorsque des mesures objectives ne sont pas réalisables.
Tableau 14.I Tests utilisables pour évaluer la condition physique dans le syndrome fibromyalgique
|
Capacités physiques
|
Tests de performance
|
|
Composition corporelle
|
Indice de masse corporelle – impédance bioélectrique
|
|
Capacité cardiorespiratoire
|
Test de marche de 6 min (6-min walking test)
Test d’effort sous-maximal (tapis roulant, cycloergomètre)
|
|
Endurance musculaire
|
Test abduction des membres supérieurs (charge 1 kg)
|
|
Force musculaire
|
Test de force de préhension des mains (handgrip strength)
Test de flexion des bras (Arm curl test)
Test du lever de la chaise (30 sec) (30-sec Chair stand test)
|
|
Flexibilité – souplesse
|
Membres supérieurs Back scratch test
Membres inférieurs Chair sit and reach test
|
|
Équilibre – agilité – coordination
|
Test d’équilibre statique (blind flamingo test)
Test d’équilibre dynamique et d’agilité motrice (8-feet up and go test, Times up and go task)
|
À l’aide de ces deux outils d’évaluation, les auteurs rapportent une condition physique plus faible chez les patients atteints de FM comparés à des individus contrôles avec un ajustement sur le genre et l’âge (Álvarez-Gallardo et coll., 2016a

; Álvarez-Gallardo et coll., 2016b

). Dans l’analyse subjective menée à l’aide de l’IFIS, 65 à 85 % des patientes atteintes de FM rapportent un niveau très faible ou faible de condition physique contre 8 à 50 % dans la population contrôle. Dans leurs mesures objectives, les auteurs montrent que les patientes jeunes (35-45 ans) sont celles dont la condition physique est la plus altérée comparée aux contrôles. Cette différence s’atténue dans les groupes plus âgés (45-55 et 55-65 ans). Il n’est cependant pas mentionné dans ces études le temps moyen entre les premiers symptômes et la mesure de la condition physique, ni s’ils ont été pris en charge.
Évaluation de la capacité cardiorespiratoire
Si elle n’en est qu’un des éléments, la capacité aérobie ou cardiorespiratoire
2
La capacité cardiovasculaire, cardiorespiratoire ou aérobie désigne l’aptitude à utiliser de façon maximale le métabolisme aérobie, c’est-à-dire demandant de l’oxygène, comme source d’énergie nécessaire à la contraction musculaire. Elle est exprimée au moyen de la consommation maximale d’oxygène (VO2 max) complétée le cas échéant par l’endurance maximale aérobie qui correspond au temps limite pendant lequel un sujet peut maintenir un effort à un haut pourcentage de sa VO2 max.
tient une part importante dans la condition physique. De nombreux travaux de la littérature ont utilisé sa mesure comme moyen d’évaluation de la condition physique dans la FM. Cette capacité peut être mesurée au décours d’un effort sous-maximal ou maximal
3
. Une revue systématique menée sur 14 études montre une évidence modérée de la validité, de la reproductibilité et de l’acceptabilité des tests d’efforts sous-maximaux dans la douleur chronique et en particulier, dans la FM et aucune pour les tests d’efforts maximaux (Ratter et coll., 2014

).
Une revue résume les résultats de 18 études mesurant la capacité cardiorespiratoire à l’aide de tests d’effort chez des patients atteints de FM (Gaudreault et Boulay, 2018

). Douze de ces études mentionnent une capacité cardiorespiratoire réduite de 12 à 35 % chez les patientes testées comparées à celles des contrôles ou à des valeurs normatives lors d’un test d’effort maximal réalisé sur cyclo-ergomètre ou tapis roulant. Les résultats des 6 autres études vont à l’encontre de ces observations. L’hétérogénéité des designs des études, incluant celle des protocoles d’évaluation utilisés (test d’effort maximal
versus test d’effort sous-maximal, cyclo-ergomètre
versus tapis roulant) et des groupes analysés, expliquent le plus probablement ces résultats contradictoires.
Plusieurs auteurs déconseillent l’utilisation de tests d’efforts maximaux en cas de douleurs chroniques incluant la FM (Plaghki, 1997

; Nielens et coll., 2000

; Ratter et coll., 2014

). D’après ces auteurs, les mesures sont probablement influencées par la motivation et/ou l’appréhension de la douleur : il est possible que la performance physique soit limitée non pas par la capacité aérobie mais par l’attente ou le niveau de peur de la douleur. Le test de marche de 6 minutes, qui est un test d’effort sous-maximal simple ne nécessitant pas d’équipement spécialisé et peu d’apprentissage, a fait l’objet de plusieurs études dans la littérature sur la FM et semble être bien toléré par les patients, au moins pendant la période de l’effort. Ce test apparaît comme une mesure valide, reproductible et sensible au changement mais non prédictif de la capacité cardio-respiratoire (VO
2 max) (Pankoff et coll., 2000a

; Pankoff et coll., 2000b

; Kaleth et coll., 2016

). Une étude espagnole utilisant ce test rapporte une corrélation inverse entre le niveau de capacité cardiorespiratoire, l’allodynie de pression et la qualité de vie chez les 118 participantes (âgées de 51,9 ± 7,3 ans) (Carbonell-Baeza et coll., 2013

). Une autre étude espagnole observe que les patientes atteintes de FM avec un niveau élevé de capacité aérobie et de souplesse avaient un niveau de dramatisation de la douleur moindre et une efficience personnelle pour la gestion de la FM plus importante (Soriano-Maldonado et coll., 2015c

).
Évaluation de la force et de l’endurance musculaires
Des chercheurs espagnols ont évalué la force musculaire et la masse musculaire chez 492 femmes atteintes de FM comparées à 279 contrôles (Latorre-Roman et coll., 2015

). Les participantes atteintes de FM montraient une réduction de la force musculaire non accompagnée d’une diminution de la masse musculaire comparées aux groupes contrôles sains, et ceci quel que soit l’âge (30-39 ans ; 40-49 ans ; 50-59 ans ; 60-69 ans). Par exemple, l’ensemble des groupes FM obtenait un résultat similaire à celui de femmes contrôles âgées de 85 à 89 ans au test de la chaise (
chair stand test). Le sous-groupe FM de 30-39 ans obtenait des valeurs similaires à celles de femmes contrôles âgées de 60 à 69 ans. Pour les tests de flexion du bras, les femmes atteintes de FM obtenaient des valeurs similaires à celles de femmes du groupe contrôle 60-69 ans (Latorre-Roman et coll., 2015

).
Une autre équipe a rapporté que les patients atteints de FM, de type uniquement féminin encore une fois, montraient des niveaux de force musculaire statique et dynamique comparables à ceux de personnes saines plus âgées de 25 ans (Goes et coll., 2012

). Dans une étude multicentrique suédoise menée auprès de 118 patientes atteintes de FM, une diminution de la force musculaire apparaît plus prononcée dans les membres supérieurs que dans les membres inférieurs (Larsson et coll., 2018

). Il apparaît clairement dans ce travail que la durée de la FM est corrélée à la diminution du niveau de capacité physique globale et au nombre de chutes en lien avec la diminution de la force musculaire des membres inférieurs. La réduction prématurée de force musculaire (dynapénie) dans la FM entraînerait donc une diminution de la qualité de vie avec un niveau de handicap pouvant être sévère.
L’origine de la diminution de la force musculaire dans la FM n’est pas connue. L’absence de diminution de la masse musculaire indiquerait que d’autres facteurs interviendraient : intensité de la douleur et de la fatigue, troubles de l’humeur, diminution du niveau d’activités physiques, kinésiophobie, mais aussi troubles du métabolisme énergétique musculaire, altération des mécanismes de contrôle neuromusculaire en lien avec la douleur, changements physiologiques des fibres musculaires (voir chapitre « Neurobiologie de la douleur fibromyalgique et biomarqueurs »), etc. (Sanudo et Galiano, 2009

; Gerdle et coll., 2010

; Aparicio et coll., 2011

; Gerdle et coll., 2016

).
Enfin, l’endurance musculaire peut être évaluée par la mesure de l’endurance statique des muscles abducteurs de l’épaule
4
La mesure de l’endurance statique des muscles de l’épaule correspond au temps maximum pendant lequel une personne est capable de maintenir le bras à 90 % d’abduction avec un poids d’1 kg attaché au niveau de l’articulation du poignet.
. Le niveau d’endurance statique de ces muscles de l’épaule a été trouvé significativement diminué de 81 % chez 16 patientes comparées à 85 témoins dans une étude (Maquet et coll., 2002

).
Évaluation de la souplesse articulaire, de la raideur musculo-tendineuse, de la vitesse de marche et de coordination motrice
La souplesse chez les femmes atteintes de FM, mesurée par des tests de flexibilité comme le
chair sit and reach test (souplesse corporelle inférieure) ou le
back scratch test (souplesse corporelle supérieure) est rapportée comme diminuée (Okifuji et coll., 2010

; Aparicio et coll., 2013

; Aparicio et coll., 2015

; Soriano-Maldonado et coll., 2015b

). La sensation de raideur est souvent majorée et une augmentation significative de la raideur a été rapportée chez des patientes jeunes et d’âge moyen, mais paradoxalement pas chez les patientes plus âgées (Dierick et coll., 2011

).
Le niveau d’agilité motrice, mesuré par les tests
Timed Up and Go (TUG) et
8-foot-up and Go, est également rapporté comme détérioré dans la FM (Goes et coll., 2012

). Plusieurs auteurs ont mis en évidence une vitesse de marche réduite chez les patientes atteintes de FM comparées à des groupes contrôles, qui résulterait d’une diminution de la fréquence du cycle de marche, de la longueur des pas et d’une bradykinésie
5
Lenteur des mouvements volontaires comparée à la normale.
(Auvinet et coll., 2006

; Heredia Jiménez et coll., 2009

; Heredia-Jiménez et coll., 2016

). Les diminutions de la vitesse de marche et de l’agilité motrice pourraient induire une diminution des activités de la vie quotidienne et une incidence plus élevée de chutes observée dans la FM (34 à 50 % à 6 mois) (Jones et coll., 2009

; Rutledge et coll., 2010

; Goes et coll., 2012

; Rutledge et coll., 2013

).
Évaluation de la perception de l’effort
Dans les tests d’effort décrits ci-dessus, la fréquence cardiaque est souvent utilisée comme seul témoin de l’intensité de l’effort du patient. Cependant, dans certains types d’exercices comme les efforts statiques avec soulèvement d’objets lourds, la fréquence cardiaque est un faible indicateur de l’intensité relative de l’effort, l’appareil cardiovasculaire n’étant pas suffisamment sollicité. De plus, chez les personnes souffrant de FM, certains des médicaments prescrits sont susceptibles d’invalider la relation linéaire fréquence cardiaque-puissance musculaire. Aussi, les évaluations subjectives, ou perception de l’effort, sont des compléments nécessaires aux évaluations objectives. Elles intègrent l’ensemble des répercussions de l’exercice sur l’organisme : elles sont par exemple fortement corrélées à la consommation d’oxygène et à la fréquence cardiaque dans les efforts sur cyclo-ergomètre (Plaghki, 1997

).
L’échelle de perception de l’effort de Borg offre la possibilité de quantifier la perception de l’intensité de l’effort de 0 (rien du tout) à 10 (maximum) (Borg, 1982

). Dans une étude, la perception de l’effort mesurée par cette échelle était augmentée de façon significative chez 30 patientes souffrant de FM lors d’un test d’effort sous-maximal sur cyclo-ergomètre comparé à 67 femmes contrôles de même âge alors que celui de la capacité aérobie était similaire (tableau 14.II

) (Nielens et coll., 2000

). Des résultats identiques ont été observés lors de la réalisation de tests de marche de 500 mètres, de tests « monter un escalier de 60 marches », de mesure de la force maximale du quadriceps ou encore lors d’activités de la vie quotidienne (Bachasson et coll., 2013

; Palstam et coll., 2014

; Huijnen et coll., 2015

). L’amplification de la perception de l’effort apparaît comme une caractéristique sémiologique majeure de la FM. Chez les patients souffrant de FM, il semblerait qu’il faille éviter de « forcer » et de dépasser ses limites : l’effort perçu dans les programmes de rééducation devrait être considéré comme léger (2) à modéré (3) (Nielens et Plaghki, 1994

; Mengshoel et coll., 1995

; Kosek et coll., 1996

; Maquet et coll., 2002

; Staud et coll., 2005

). Une étude espagnole récente a montré que l’échelle de Borg est valide et modérément reproductible pour monitorer l’intensité des exercices chez les femmes souffrant de FM. Celle-ci semble par ailleurs capable de discriminer le niveau d’effort perçu avec l’intensité des douleurs provoquées par l’exercice sur tapis roulant, ce qui est intéressant dans le cadre d’une prise en charge thérapeutique basée sur l’activité physique (voir paragraphe « Activités physiques adaptées, rééducation fonctionnelle et syndrome fibromyalgique ») (Soriano-Maldonado et coll., 2015c

).
Tableau 14.II Comparaison de l’évaluation de la capacité cardiovasculaire et de la perception de l’effort (d’après Nielens et coll., 2000 )
)
|
Mesures
|
Indice de capacité aérobie
PWC (watts/kg)
|
Indice de perception de l’effort
(B, 65 %)
|
|
Patients FM (n = 30)
|
1,52 ± 0,42
|
8,2 ± 3,47
|
|
Contrôles (n = 67)
|
1,67 ± 0,39 (p = 0,08)
|
4,9 ± 1,56 (p < 0,001)
|
PWC : Physical Work Capacity ; B : Indice de perception de l’effort sur l’échelle de Borg (65 %/kg).
L’ensemble de ces données a mené certains groupes à suggérer que l’association des mesures de la perception de la douleur, de la perception de l’effort sur une échelle de Borg et du monitoring de la fréquence cardiaque lors d’un test d’effort sous-maximal sur cyclo-ergomètre était la méthode de choix pour évaluer la condition physique des patients souffrant de FM en quantifiant un indice de capacité aérobie (
Power Watt Capacity6
Le PWC 65 %/kg est un indice de capacité cardio-respiratoire qui représente le niveau de puissance (mesuré en watts) d’un travail menant à 65 % de la fréquence cardiaque au cours d’un test d’effort sous-maximal.
ou PWC 65 %/kg) et un indice de perception de l’effort
7
L’indice de perception de l’effort (B 65 %/kg) d’un individu est mesuré sur l’échelle de Borg CR-10 lors d’un test d’effort sous-maximal réalisé à une puissance correspondant à 65 % de la fréquence cardiaque.
(B 65 %/kg) (Nielens et Plaghki, 1994

; Plaghki, 1997

; Nielens et coll., 2000

).
Évaluation de la peur du mouvement et de la douleur :
facteur d’aggravation du déconditionnement physique et du niveau
de handicap ?
La littérature rapporte qu’un nombre important de patients souffrant de FM développe une peur de se mouvoir et de se déplacer, qui peut amener à une situation invalidante et être un véritable frein au programme de rééducation fonctionnelle. Cette peur du mouvement avec comportement d’évitement est estimée être présente chez 40 % des patients (Turk et coll., 2004

; van Koulil et coll., 2010

; van Koulil et coll., 2011

). Ceux avec un niveau d’appréhension du mouvement élevé rapportent un niveau de douleur plus important, un plus grand nombre de points sensibles et un niveau plus élevé de répercussions fonctionnelles, de dramatisation, d’hypervigilance et d’émotions négatives (de Gier et coll., 2003

).
La kinésiophobie, qui est une peur élevée et irrationnelle du mouvement et de la blessure, est estimée être présente chez 38,6 % des patients par une équipe (Turk et coll., 2004

). Les propriétés psychométriques de l’échelle
Tampa Scale for Kinesiophobia (TSK), qui permet d’évaluer l’indice de kinésiophobie, ont été étudiées essentiellement chez des sujets présentant des troubles musculo-squelettiques mais aussi chez des femmes souffrant de FM (Roelofs et coll., 2004

; Roelofs et coll., 2007

; Roelofs et coll., 2011

). Dans leur cohorte de 233 patientes souffrant de FM, Turk et coll. ont montré que le score total de TSK était faiblement mais significativement corrélé au niveau de handicap perçu, à la sévérité des douleurs, à une humeur dépressive, et inversement corrélé à la performance sur tapis roulant (Turk et coll., 2004

).
La pratique clinique suggère que l’appréhension de bouger est d’origine multifactorielle, incluant une peur d’accentuer la douleur pendant et surtout après les activités physiques et/ou quotidiennes, d’avoir des vertiges, des troubles de l’équilibre et de chuter, etc., mais ces observations restent à être objectivées.
Évaluation des capacités fonctionnelles dans les activités de la vie quotidienne
L’
Assessment of Motor and Process Skills (AMPS) est une échelle permettant l’évaluation des capacités fonctionnelles dans la vie quotidienne. L’échelle AMPS a été standardisée sur les plans internationaux et transculturels chez plus de 100 000 personnes et montre une bonne validité et reproductibilité (Doble et coll., 1997

; Kirkley et Fisher, 1999

; Oakley et coll., 2002

; Bjorkdahl et coll., 2006

; Fisher et Jones, 2010

). Le modèle de mesure AMPS a intégré l’analyse de Rasch, qui permet des mesures de la qualité de performance en lien avec les activités quotidiennes (unité : logits). Deux mesures séparées sont rapportées : une pour la quantification des capacités motrices des activités de la vie quotidienne (AMPS-Motors), c’est-à-dire avec quel niveau d’effort et/ou de fatigue la personne réalise les tâches de la vie quotidienne ; l’autre pour les capacités exécutives avec mesure de l’efficience de réalisation et d’organisation des activités (AMPS-Process).
Une équipe danoise a utilisé cette échelle auprès de 257 patients souffrant de douleurs diffuses chroniques (
Chronic Widespread Pain ou CWP) dont 199 patientes de FM (Amris et coll., 2011

). Seul 5 % des patientes atteintes de FM avaient des mesures normales. La mesure moyenne de capacités motrices (AMPS-Motor) était de 1,02 logits dans le groupe FM, significativement inférieure à la valeur de 1,27 pour les patients atteints de CWP. Les deux populations présentaient des mesures moyennes inférieures à la valeur moyenne rapportée pour des contrôles de la dernière tranche d’âge évaluée (1,90 pour les 80-103 ans). Un total de 97,5 % de la population fibromyalgique étudiée se situe sous le seuil critique de 2 sur l’échelle capacités motrices (AMPS-Motor), et 44,7 % sous le seuil critique de 1, ce qui indique un sens de l’effort et/ou de fatigue particulièrement majoré dans la réalisation de tâches de la vie quotidienne. Un total de 43,7 % de la population fibromyalgique étudiée se situait sous le seuil critique de 1 pour l’échelle capacités exécutives (AMPS-Process), indiquant une inefficience dans la performance des tâches et un besoin potentiel d’assistance. Cependant, il est nécessaire d’indiquer que ces échelles n’incluent pas l’évaluation de l’atteinte des fonctions cognitives, qui peut interférer avec les capacités fonctionnelles. Mentionnons également que cette étude a été réalisée dans un centre spécialisé tertiaire et que la population n’est pas nécessairement représentative : il est rapporté que les patients souffrant de CWP ou de FM et suivis dans les centres spécialisés tertiaires ont des niveaux de sévérité de la douleur et d’impact fonctionnel plus importants (Coster et coll., 2008

).
Intérêt d’une évaluation globale et holistique de la condition physique et du bien-être subjectif
Une étude espagnole réalisée auprès de 424 patientes souffrant de FM montre que ces dernières, qui ont une condition physique globale et un bien-être subjectif élevés, ont des répercussions cliniques, évaluées sur l’échelle du
Fibromyalgia Impact Questionnaire (FIQ, voir chapitre « Impact sur la qualité de vie des patients »), plus modérées comparées aux participantes ayant une condition physique basse et un bien-être subjectif faible (Estévez-López et coll., 2015

). Cette étude présente des limites, en particulier dans le nombre des études croisées menées. Cependant, la taille de l’échantillon est élevée (n = 424) et intègre des mesures de performance physique valides et reproductibles. Les auteurs soulignent l’intérêt d’une classification basée à la fois sur la condition physique globale et le fonctionnement psychologique (bien-être subjectif) pour mettre en place des interventions personnalisées.
Conclusion
Les patients souffrant de FM, comparés à des contrôles de même âge, souffrent d’un déconditionnement physique. Le niveau de condition physique apparaît associé de façon inverse à l’intensité de la douleur, de la fatigue, de l’anxiété, des troubles de l’humeur, du niveau de raideur et des risques de chute, et de façon positive à la qualité de vie.
La mesure de la condition physique dans la FM est donc une tâche importante à mener : elle consiste à évaluer l’état fonctionnel du patient afin de prescrire de façon optimale des activités physiques, y compris celles d’activités dans la vie quotidienne, et un programme de rééducation fonctionnelle adaptés.
Activités physiques adaptées, rééducation fonctionnelle
et syndrome fibromyalgique
La mise en place d’une rééducation fonctionnelle basée sur l’apprentissage progressif d’une activité physique dans la FM a pour objectif ultime de rendre le patient acteur de sa santé. Plusieurs types d’exercices peuvent être utilisés pour atteindre cet objectif. Nous aborderons ci-dessous les plus représentés dans la littérature sans pour autant être exhaustifs. Outre la pratique régulière d’exercices spécifiques (aérobies, de renforcement et d’étirement), l’activité physique inhérente à la vie quotidienne est à prendre à considération car elle peut jouer un rôle bénéfique non négligeable.
Exercices aérobies
8
On entend par exercice aérobie (également appelé cardiovasculaire ou entraînement d’endurance) une activité physique permettant de développer l’endurance cardio-respiratoire. La marche rapide, le jogging, la natation, le vélo, la danse en sont quelques exemples.
Moldofsky et coll. furent les premiers à démontrer que des points sensibles (
tender points) semblables à ceux observés dans la FM pouvaient être induits chez des volontaires sains après privation du stade IV du sommeil à ondes lentes (Moldofsky et coll., 1975

). Ces volontaires ont développé également des symptômes de douleurs musculaires s’accompagnant de raideur matinale et de sommeil non réparateur. Les seuls volontaires qui n’ont pas développé ces symptômes étaient des sujets qui avaient une capacité cardiovasculaire élevée comme par exemple des sujets marathoniens. Suite à ces observations, plusieurs auteurs ont postulé que le fait d’améliorer la capacité cardiovasculaire pouvait améliorer les symptômes et la qualité de vie dans le SFM.
C’est en 1988 au Canada que fut réalisée la première étude évaluant l’intérêt d’un programme d’activité physique aérobie dans la FM (McCain et coll., 1988

). Cette étude évaluait les effets d’exercices aérobies sur cyclo-ergomètre d’intensité modérée à élevée, 60 min 3 fois par semaine pendant 20 semaines (avec comme critère d’inclusion la réalisation d’un test fonctionnel de base sur tapis roulant). Les patients souffrant de FM dans le groupe « exercice aérobie » ont amélioré leur capacité fonctionnelle, ont augmenté le seuil de pression douloureuse et ont rapporté une amélioration de leur bien-être global comparé à un groupe pratiquant des exercices d’étirement.
Mannerkorpi et Daly Iversen mentionnent en 2005 dans leur chapitre intitulé «
The use of exercise and rehabilitation regimens » que les patients souffrant de FM peuvent améliorer leur capacité aérobie et leur fonction physique, et diminuer l’allodynie à la pression dont ils souffrent, s’ils pratiquent des exercices aérobies d’intensité modérée à raison de 2 fois par semaine (Mannerkorpi et Daly Iversen, 2005

). Ils précisent que la prescription d’exercices aérobies devrait être réalisée sur mesure en fonction de la ligne de base du patient, de la sévérité des symptômes et de la tolérance à l’exercice, une douleur post-effort potentielle pouvant avoir un effet délétère.
Revues systématiques menées sur l’effet d’exercices aérobies
Depuis les 3 dernières décennies, un nombre croissant d’articles de recherche, incluant des revues systématiques et des méta-analyses, ont montré qu’une pratique régulière d’activité physique est importante, voire essentielle dans la FM, car elle contribue à la qualité de vie en diminuant la douleur et en améliorant la fonctionnalité. Malgré le nombre de travaux réalisés, la taille des échantillons étudiés reste petite, et les effets mis en évidence faibles.
Häuser et coll. ont réalisé en 2010 une revue systématique ainsi qu’une méta-analyse sur l’efficacité des exercices aérobies dans la FM en incluant 28 études randomisées contrôlées (RCT pour
Randomized Controled Trial) comparant exercices aérobies et groupe contrôle, et 7 comparant différents types d’exercices aérobies (Häuser et coll., 2010a

). À noter qu’ils ont inclus des études associant exercices aérobies à d’autres activités physiques comme des exercices de renforcement et des exercices en milieu aquatique. Les exercices aérobies diminuent de façon significative le niveau de douleur mais également la fatigue et l’humeur dépressive, et améliorent la qualité de vie et la condition physique en fin de traitement. Dans le suivi post-traitement, les effets des exercices aérobies se maintiennent pour la condition physique, la qualité de vie et l’humeur dépressive. La qualité du sommeil n’est pas améliorée tant en fin de traitement que lors du suivi post-traitement (Häuser et coll., 2010a

). Il n’existe pas d’évidence de supériorité d’un traitement entre exercices réalisés à sec ou dans l’eau. Les exercices aérobies sont efficients s’ils sont réalisés 2 à 3 fois par semaine sur au moins 4 à 6 semaines et à une intensité légère à modérée. Une trop faible intensité (en dessous de 50 % de la fréquence cardiaque maximale) des exercices pratiqués n’est pas efficiente. La qualité méthodologique des études est très variable mais cependant l’effet sur le niveau de douleur est robuste malgré des biais méthodologiques. L’évidence de l’efficacité d’exercices aérobies chez les hommes atteints de FM est limitée, vu leur très faible représentation dans les études.
Kelley et coll. ont réalisé une revue systématique avec méta-analyse en vue de déterminer l’efficacité des exercices (aérobies, de renforcement ou les deux, incluant des exercices en milieu aquatique) sur la qualité de vie (FIQ) en distinguant les analyses en intention de traiter (efficience) et les analyses par protocoles (efficacité) auprès de 473 patientes souffrant de FM (280 patients FM avec exercice et 193 contrôles) (Kelley et Kelley, 2011

). Ces auteurs observent une amélioration faible mais significative de la qualité de vie globale dans les deux types d’analyses. Des recherches additionnelles sont nécessaires pour confirmer ces résultats chez les hommes souffrant de FM d’une part, et d’autre part pour optimaliser le programme d’exercices dans la FM en termes d’intensité, de durée, de fréquence et de progressivité.
Bidonde et coll. ont recensé 9 revues systématiques traitant d’exercices aérobies dans la FM (60 RCT avec 3 816 participants) (Bidonde et coll., 2014a

). Si les résultats concernant l’effet d’une activité physique étaient positifs sur plusieurs critères évalués (douleur, capacité physique, fonctionnement multidimensionnel), l’hétérogénéité des données ne leur a pas permis de réaliser une méta-analyse et aucune conclusion n’a pu être émise sur les modalités de pratique les plus efficaces. En 2017, Bidonde et coll. (2017

) ont réalisé une méta-analyse sur l’effet des exercices aérobies qui inclut 13 RCT (189 patients atteints de FM dont 61 % sont des femmes (âge moyen de 41 ans) de différents pays (Canada, États-Unis, Brésil, Espagne, Grande-Bretagne, Suède, Norvège et Turquie) (Bidonde et coll., 2017

). La plupart des participants n’ont pas fait d’exercice avant l’étude et les exercices aérobies proposés sont de la marche, du vélo, de la course ou des exercices aérobies à faible impact musculaire ou articulaire. Les niveaux d’exercice sont initialement d’intensité légère et sont augmentés graduellement, et les programmes sont supervisés. Le groupe ayant réalisé des exercices aérobies est comparé à un groupe contrôle (liste d’attente, activités habituelles, traitement habituel). Les programmes d’exercices d’une durée de 35 min s’étendent sur 6 à 24 semaines avec une fréquence de 2 à 3 fois par semaine. Les analyses en sous-groupe dans cette méta-analyse ne sont pas possibles, ni l’évaluation du lien dose-réponse. Seules 4 études sur 13 incluent des interventions congruentes avec les recommandations de
l’American College of Sports Medicine (ACSM) qui sont de 150 min/semaine d’exercices d’intensité modérée (Garber et coll., 2011

). Les auteurs de cette méta-analyse concluent que l’exercice aérobie améliore la qualité de vie, la douleur, la raideur et la capacité physique, mais ne semble pas avoir d’effet sur la fatigue (tableau 14.III

).
Il faut noter que les modes d’interventions thérapeutiques basées sur les exercices aérobies analysés sont très variables avec un nombre d’essais insuffisant, ce qui ne permet pas de comparer leur effet. La grande hétérogénéité des protocoles d’exercices et l’inconsistance des paramètres et des résultats rapportés rendent l’interprétation des résultats difficile. Les auteurs mentionnent eux-mêmes que les études sont insuffisantes pour affirmer l’efficience d’un exercice aérobie comparé à un autre ou vis-à-vis de l’ETP, de la gestion du stress ou de médicaments. La description de la présence ou non d’événements négatifs dans les protocoles est rare. Cependant la fréquence quasi-similaire du niveau d’abandon dans les groupes traités et les groupes contrôles plaide pour un risque léger d’événements négatifs chez les patients souffrant de FM en réponse à un exercice aérobie. Si seulement deux résultats majeurs atteignent le niveau d’amélioration clinique fixé à 15 % dans cette étude, considéré comme significatif dans les traitements contre la douleur chronique d’après les recommandations d’IMMPACT (
Initiative on Methods, Measurement, and Pain Assessment in Clinical Trials), la réalisation des exercices aérobies semble bien tolérée et peut s’intégrer à l’approche thérapeutique globale dans la FM (Dworkin et coll., 2008

).
Tableau 14.III Entraînement à la pratique régulière d’exercices aérobies supervisés chez des patients souffrant de fibromyalgie (d’après Bidonde et coll., 2017 )
)
|
Paramètres (outils)
|
Nombre d’études de type RCT
|
Groupe exercice versus groupe contrôle (nombre de sujets)
|
Amélioration relative*
(IC 95 %)
|
|
Qualité de vie après 12 à 24 semaines (FIQ)
|
5
|
228 versus 144
|
15 % (5 %-24 %)
|
|
Douleur après 6 à 24 semaines (EVA)
|
6
|
210 versus 141
|
18 % (7 %-30 %)
|
|
Fatigue après 14 à 24 semaines (échelle EVA)
|
3
|
179 versus 107
|
8 % (-0,4 %-16 %)
|
|
Raideur après 16 semaines (FIQ)
|
1
|
107 versus 36
|
11 % (1 %-21 %)
|
|
Fonctions physiques de 8 à 24 semaines (FIQ et SF-36)
|
3
|
159 versus 87
|
21,9 % (-10,7 %-33,2 %)
|
* Amélioration relative : différence de moyenne/moyenne des groupes contrôles poolés ; chaque variable est mesurée sur une échelle de 0 à 100, le score le plus bas étant le meilleur. RCT : essais randomisés contrôlés ; EVA : échelle visuelle analogique ; FIQ : Fibromyalgia Impact Questionnaire ; SF-36 : Short Form (36) Health Survey.
Effet à long terme des programmes d’exercices aérobies
Seules 5 études ont exploré l’effet à long terme d’exercices aérobies sur minimum 24 et maximum 208 semaines soit 6 mois à 4 ans après le début de l’intervention (Ramsay et coll., 2000

; King et coll., 2002

; Finset et coll., 2004

; Sencan et coll., 2004

; Kayo et coll., 2012a

). L’évidence sur le long terme montre que les bénéfices pour le niveau de douleur et la fonctionnalité persistent, mais pas ceux pour la qualité de vie ou la fatigue. L’information sur les activités des participants pendant cette période de temps n’est cependant pas disponible et il n’est pas certain que seule l’intervention thérapeutique basée sur les exercices aérobies produise ces effets bénéfiques.
Exercices aérobies : l’exemple de la marche
La marche est un type d’exercice aérobie facilement accessible, non coûteux et sans danger notamment pour les personnes sédentaires. Plusieurs études anciennes ont montré l’intérêt du programme de marche aérobie à des intensités variables pour améliorer la fonctionnalité et l’état général de patients souffrant de FM tout en réduisant la sévérité des symptômes (Meyer et Lemley, 2000

; Valim et coll., 2003

; Rooks et coll., 2007b

; Mannerkorpi et coll., 2010b

). La mesure du nombre de pas par jour permet d’objectiver de façon simple et compréhensible le niveau d’activité physique, et l’utilisation de pédomètres ou accéléromètres est nouvelle dans le champ de la recherche sur la FM.
Kaleth et coll. ont été les premiers à rapporter de façon prospective une relation linéaire entre nombre de pas et mesures auto-rapportées de fonctionnement physique et d’interférence avec la douleur chez 199 patients atteints de FM (Kaleth et coll., 2014

). Les personnes étudiées étaient considérées comme sédentaires, pratiquant 4 019 ± 1 530 pas par jour
9
Est considérée comme sédentaire une personne faisant moins de 5 000 pas par jour (Tudor-Locke C, Hatano Y, Pangrazi R, Kang M. Revisiting how many steps are enough ? Med Sci Sports Exerc 2008 ; 40 (Suppl) : S537-43.
. Le fait d’augmenter le nombre de pas d’un ordre de 1 000 par jour était associé de façon significative à une amélioration de la fonction physique auto-rapportée, de la condition physique et de l’humeur dépressive sans exacerbation de l’intensité de la douleur (Kaleth et coll., 2014

).
Dans une autre étude, parmi 73 patients atteints de FM répartis de façon randomisée dans un groupe au style de vie privilégiant la marche et l’activité physique ou dans un groupe avec éducation thérapeutique, ceux ayant majoré leur nombre de pas quotidiens de 54 % rapportent une amélioration significative de leur condition physique et du niveau de douleur après 12 semaines (Fontaine et coll., 2010

). Après 12 mois, le nombre de pas quotidiens dans le groupe « style de vie et marche » restait 44 % supérieur à la ligne de base mais le nombre d’abandons était élevé.
La marche nordique d’intensité modérée à élevée, pratiquée pendant 15 semaines à raison de 2 fois par semaine par 34 patientes souffrant de FM, a amélioré leur capacité fonctionnelle (test de marche de 6 minutes) et a diminué le niveau de limitation d’activités comparé à un programme de marche supervisé à intensité faible mené par 33 autres patientes (Mannerkorpi et coll., 2010a

). La plus grande efficacité observée pour la marche nordique dans cette étude peut s’expliquer par l’utilisation des bâtons de marche nordique, qui peut diminuer la charge corporelle au niveau des membres inférieurs, et une meilleure activation des muscles du tronc et des membres supérieurs ce qui permet
in fine un meilleur équilibre et une diminution du risque de chutes (Jones, 2011

).
Une étude qualitative réalisée en Espagne chez 46 femmes souffrant de FM a analysé plusieurs obstacles à la marche, même quand les participantes manifestent des croyances positives vis-à-vis de sa valeur thérapeutique (Sanz-Baños et coll., 2016

). L’anticipation de la douleur et de la fatigue perçues pendant la marche se refléterait dans la peur du mouvement, provoquant un comportement d’évitement. Il semble néanmoins que les patients souffrant de FM aient une forte adhérence aux interventions basées sur la marche. Une revue systématique et méta-analyse menée sur 19 essais avec un total de 983 participants (96,8 % de femmes) montre une adhérence moyenne de 73 à 87,20 % aux exercices supervisés (Sanz-Baños et coll., 2017

).
Exercices en résistance
Il peut sembler contre-intuitif de proposer des agents de type exercice en résistance, pouvant générer un stress musculaire, chez des patients qui ont des douleurs musculaires. En réalité, les données récentes de la littérature mentionnent que les patients souffrant de FM peuvent obtenir une amélioration significative de leurs symptômes si l’entraînement est ajusté à leurs besoins.
Description et intérêts de l’exercice en résistance
L’exercice en résistance est un type spécifique d’exercice pour lequel une résistance progressive va être utilisée afin d’améliorer la force, l’endurance ou la puissance musculaires. L’exercice en résistance est connu pour renforcer les muscles et la masse musculaire, mais aussi pour améliorer l’équilibre, la coordination, l’agilité et la vitesse, même chez des populations particulières comme les personnes âgées et les jeunes (
American College of Sports et coll., 2009

; Faigenbaum et coll., 2009

). La composante progressive de l’entraînement en résistance est fondamentale (encadré 1) : si la charge ou le volume (répétitions) ne sont pas augmentés de façon temporelle, les progrès sont très limités (Busch et coll., 2013

).
Le déconditionnement physique semble jouer un rôle important dans la vulnérabilité des patients souffrant de FM comme décrit au début de ce chapitre. Ces personnes ont souvent une force et une endurance musculaires réduites, accompagnées d’un niveau de fatigue musculaire élevé si on les compare à des personnes sédentaires. Un entraînement en résistance devrait donc améliorer leur capacité à réaliser des activités de la vie quotidienne et donc leur niveau de handicap. L’entraînement en résistance provoque également des adaptations métaboliques qui peuvent contribuer à la diminution de la douleur (Busch et coll., 2013

) : il peut normaliser la réponse au stress et réduire la perception de la douleur, l’anxiété, et l’humeur dépressive.
|
Encadré 1 : Exemple de protocole d’exercice en résistance adapté de Larsson et coll. (2015 ) )
Fréquence : 2 fois par semaine pendant 15 semaines
Sessions d’exercices :
- 10 min application de chaleur
- 50 min protocole standardisé avec renforcement membres inférieurs, membres supérieurs, exercices d’équilibre, coordination, stabilisation
- 10 min étirements : renforcement plus explosif à partir de la 5e semaine
Progression :
|
|
|
– Baseline
|
40 %
|
1 RM
|
15 à 20 répétitions
|
1 à 2 sessions
|
|
– 3e à 4e sem.
|
60 %
|
1 RM
|
10 à 12 répétitions
|
1 à 2 sessions
|
|
– 6e à 8e sem.
|
80 %
|
1 RM
|
5 à 8 répétions
|
1 à 2 sessions
|
1 min de récupération après chaque session
RM : répétition maximale.
Effet bénéfique de l’exercice en résistance dans la fibromyalgie
Un argument en faveur des effets bénéfiques de programmes d’entraînement en résistance supervisés par un professionnel de santé dans la FM est issu d’une revue Cochrane récente (Busch et coll., 2013

). Seize à 21 semaines d’entraînement en endurance chez 95 femmes souffrant de FM ont montré un effet positif sur la fonction multidimensionnelle du FIQ (26 % d’amélioration soit un effet modéré), l’évaluation globale du patient (91 % d’amélioration du
Patient Global Impression of Change ou PGIC, soit un effet substantiel), la douleur et la fatigue (29 % et plus de 33 % respectivement, effet modéré) et la force musculaire (25 %, effet modéré).
Une étude multicentrique suédoise basée sur le modèle d’exercice centré sur la personne
10
Ce modèle implique le patient dans la planification des traitements et optimise la confiance personnelle par rapport à l’exercice malgré l’amplification temporaire du niveau de douleurs après l’effort.
a été menée sur 130 patientes souffrant de FM (22-64 ans) incluses dans des programmes d’entraînement en résistance ou d’apprentissage de la relaxation (Larsson et coll., 2015

). Des groupes de 5 à 7 femmes ont pratiqué ensemble l’exercice en résistance sous la supervision d’un kinésithérapeute expérimenté 2 fois par semaine pendant 15 semaines. La charge de départ était basse : 40 % d’une répétition maximale, c’est-à-dire le poids le plus lourd que la personne peut porter ou bouger dans une seule contraction, et lentement ajusté à 80 % d’une répétition maximale. Les patients pouvaient décliner d’augmenter la charge s’ils n’étaient pas certains de la gérer. À la fin du programme de 15 semaines, le groupe « entraînement en résistance » démontre une amélioration significative de la force musculaire et de l’extension du genou, de la flexion du coude, du test de marche de 6 min et du niveau d’intensité de la douleur, et de leur qualité de vie (FIQ) comparé au groupe d’apprentissage de la relaxation. Les auteurs observent également une amélioration significative du handicap perçu lié à la douleur (
Pain Disability Index ou PDI et PGIC). Seuls 7 % des sujets du groupe exercice en résistance mentionnent des effets secondaires. Les auteurs concluent que l’entraînement en résistance améliore la fonction multidimensionnelle, la douleur, l’allodynie à la pression et la force musculaire dans la FM. Enfin, l’acceptation de la douleur évaluée par le
Chronic Pain Acceptance Questionnaire (CPAQ) est améliorée de façon significative en fin de traitement, et reste le seul paramètre significativement amélioré après 13 à 18 mois. Une raison probable de l’absence d’effet à long terme serait que le niveau d’exercices en résistance décline après l’intervention en raison de difficultés pour les personnes à poursuivre la réalisation de ces exercices (besoin de supervision continue, difficultés à prioriser l’exercice dans la vie quotidienne, coût d’inscription à des clubs de sport, etc.).
Le niveau d’évidence en faveur de l’exercice en résistance reste cependant faible étant donné le nombre réduit d’études RCT réalisées (Hakkinen et coll., 2001

; Hakkinen et coll., 2002

; Jones et coll., 2002

; Valkeinen et coll., 2004

; Valkeinen et coll., 2005

; Bircan et coll., 2008

; Kayo et coll., 2012b

). Parmi ces études, celle menée par Hakkinen et coll. en 2001

montre que 21 patientes (39 ± 6 ans) d’un groupe entraînement en résistance ont vu leur capacité musculaire portée au niveau du groupe contrôle du même âge, ce qui indique une capacité à l’entraînement en résistance des patientes souffrant de FM similaire à celle de personnes en bonne santé. De façon similaire, Valkeinen et coll. en 2008

observent une amélioration significative de la condition physique suite à un entraînement en résistance chez des femmes post-ménopausées souffrant de FM comparées à des contrôles (Valkeinen et coll., 2008

). Enfin, aucune étude n’a été réalisée chez des patients masculins.
Une étude RCT brésilienne a comparé un programme d’exercices en résistance à un programme d’exercices d’étirement d’une durée de 16 semaines (à raison de 45 min 2 fois par semaine) et cela de façon supervisée chez 80 patientes sédentaires (Gavi et coll., 2014

). Les exercices en résistance ont montré une amélioration significative plus rapide et plus grande du niveau de perception de la douleur et de la force musculaire que les exercices d’étirement. Les deux groupes ont montré une amélioration de la qualité de vie (mesurée à l’aide du FIQ et du SF-36) et le groupe étirement a montré une amélioration plus importante du niveau d’anxiété. Dans une étude RCT réalisée auprès de 67 patientes, l’amélioration du handicap perçu lié à la douleur, mesuré par l’échelle PDI, suite à un programme progressif d’exercices en résistance sur 15 semaines, s’accompagnait d’une nette diminution des croyances peur-évitement en lien avec l’activité physique (Palstam et coll., 2016

).
Entraînement en résistance et exacerbation de la douleur
Les exercices en résistance peuvent s’accompagner de douleurs musculaires après effort de type DOMS (
delayed onset muscle soreness) qui durent de 24 à 72 h, y compris chez des personnes en bonne santé. L’absence d’événements adverses reportés dans les protocoles d’exercices en résistance d’intensité variable suggère que les patients souffrant de FM peuvent participer sans danger à un tel programme supervisé (Valkeinen et coll., 2008

). L’exercice excentrique (entre autres de pliométrie) est connu pour produire un niveau plus élevé de DOMS, mais aucune étude à ce jour ne permet de le déconseiller dans la FM (Busch et coll., 2013

). Une étude brésilienne rapporte une association positive entre niveau de perception de l’effort et de douleur immédiatement après l’exercice en résistance dans la FM, suggérant que plus bas sera perçu l’effort, plus faible sera l’intensité de la douleur après l’exercice (da Cunha Ribeiro et coll., 2018

).
En conclusion, un programme d’exercices en résistance est possible dans la FM et devrait s’intégrer à une approche centrée sur la personne afin d’améliorer l’adhésion aux exercices et réduire la possible occurrence d’effets secondaires. La modulation de son intensité devrait se baser sur la perception de l’effort, comme celle de l’échelle de Borg.
Exercices d’étirement
Beaucoup de patients souffrant de FM rapportent avoir recours à des exercices d’étirement qu’ils ont appris à réaliser dans la vie quotidienne grâce aux conseils de leur kinésithérapeute, afin de mieux gérer leurs douleurs musculaires et d’améliorer leur raideur musculaire.
Dans une revue systématique et méta-analyse ayant retenu 14 études, un groupe espagnol a montré l’intérêt d’associer exercices d’étirement et exercices aérobies pour améliorer respectivement la composante physique et mentale de l’échelle de qualité de vie
Health-Related Quality of Life (HRQOL) chez les patients souffrant de FM (Sosa-Reina et coll., 2017

). Dans cette même étude, la combinaison d’exercices d’étirement et de renforcement musculaire (45 à 60 min, 2 à 3 fois par semaine pendant 3 à 6 mois) était la méthode la plus efficiente pour réduire les symptômes dépressifs associés à la FM.
Une revue systématique Cochrane (12 études RCT pour un total de 743 patients) a comparé les effets thérapeutiques d’un programme d’exercices d’étirement à d’autres types d’entraînement comme des exercices aérobies ou de résistance (Kim et coll., 2019

). L’évidence d’amélioration significative de la douleur, de la fatigue, de la fonction physique et de la qualité de vie chez des patients souffrant de FM qui s’impliquent dans un programme d’étirements est très faible à faible. Il faut mentionner que l’intensité des étirements n’est pas mentionnée dans la plupart des études analysées. Parmi celles-ci, une seule, publiée en portugais, a étudié la raideur musculaire (à l’aide du FIQ), et ceci sur un petit nombre de patients. Les auteurs de la revue Cochrane mentionnent un taux d’abandon de 18 % pour les programmes d’étirements contre 19 % pour les programmes exercices aérobies et soulignent l’absence d’information concernant les blessures potentielles.
Les exercices d’étirement dans la FM sont probablement intéressants pour améliorer le niveau de souplesse musculaire et la qualité de vie des patients, en particulier la dimension physique de cette dernière. Il y a cependant un réel besoin de nouvelles études de qualité afin d’établir les bénéfices de cette approche. Il n’existe à l’heure actuelle pas de réelle standardisation des exercices d’étirement à mener dans un cadre thérapeutique ni de mise en place systématique d’outils d’objectivation du niveau de raideur musculaire même si quelques protocoles sont proposés (Dierick et coll., 2011

; Bennett et coll., 2012

).
Enfin, une revue Cochrane incluant 29 RCT (total de 2 088 patients dont 98 % de femmes, âge moyen de 51 ans) a très récemment évalué l’intérêt d’associer des programmes composés d’au moins 2 modes d’exercices (aérobies, en résistance, d’étirement). Elle montre une évidence modérée pour une amélioration de la fonction physique, de la qualité de vie et de la fatigue. Il existe une incertitude concernant l’effet à long terme de cette amélioration, le niveau d’évidence étant très faible. Enfin, les effets secondaires et les causes d’abandon ne sont pas évalués (Bidonde et coll., 2019

).
Exercices en milieu aquatique ou hydrothérapie dans la fibromyalgie
Les exercices en milieu aquatique ont fait l’objet de nombreuses publications dans le domaine de la FM. Bidonde et coll. ont réalisé en 2014 une revue systématique sur l’exercice en milieu aquatique dans la FM en démontrant son effet bénéfique (Bidonde et coll., 2014b

). Sur les 84 études parcourues, seulement 16 (866 femmes et 15 hommes souffrant de FM) ont été retenues sur la base d’une immersion des individus dans l’eau plus de 50 % du temps d’exercice. Les exercices étaient mixtes (aérobies, d’étirement, en résistance, relaxation), la température de l’eau était entre 27 et 37
oC et la durée du programme était de 13 semaines (60 min, 1 à 3 fois par semaine). Les résultats montrent une amélioration statistiquement significative pour toutes les mesures (fonction multidimensionnelle NNT
11
NNT : number needed to treat (nombre de patients à traiter).
5, fonction physique perçue NNT 6, douleur NNT 5, raideur NNT 3, force musculaire NNT 4, capacité cardiovasculaire 37 mètres sur le test de marche de 6 min). La force musculaire et la raideur étaient les paramètres les plus fortement améliorés (37 et 27 % respectivement). Dans toutes ces études, les exercices étaient supervisés et les prévalences d’abandon n’étaient pas plus élevées que celles des groupes contrôles (de 1/28 à 9/66, risque relatif de 1,13).
Des analyses en sous-groupes ont montré que les patients plus âgés (âge moyen 48,1-51 ans) ont une amélioration de la qualité de vie (FIQ) et de la douleur plus grande que les patients plus jeunes (âge moyen 43,5 à 45,6 ans). De façon similaire, les patients dont la FM est de plus longue durée rapportent une amélioration plus grande en termes de fonction multidimensionnelle, de douleur et de raideur que les patients avec une FM d’évolution plus récente. Une des hypothèses émises serait que les patients plus âgés ou souffrant de FM depuis plus longtemps sont plus déconditionnés physiquement à l’entrée de l’étude et donc plus enclins à améliorer leur performance.
Une seconde revue systématique avec méta-analyse menée sur 8 études montre que la thérapie par exercices dans l’eau chez les patients souffrant de FM entraîne une amélioration de la qualité de vie, de la fonction physique et de la raideur après 20 semaines ou plus de thérapie, en comparaison avec un groupe contrôle sans traitement (Lima et coll., 2013

). Les auteurs mentionnent cependant que les études analysées présentent un risque élevé de biais. Ils déplorent les moyens de standardisation des outils de preuve utilisés, la variation des programmes thérapeutiques, le temps du suivi et une information incomplète. Aussi, l’évidence est insuffisante pour affirmer que ce type d’approche est bénéfique pour l’ensemble des patients souffrant de FM.
Peu d’effets indésirables sont rapportés dans ces deux revues systématiques : douleurs musculaires, arythmie cardiaque, traumatismes voire chutes, infections fongiques, etc. L’évidence que cette pratique est sans danger doit être prise en compte avec précaution vu le faible nombre d’études et le manque de détails communiqués par les auteurs sur les effets indésirables potentiels. Elles ne permettent pas d’établir un programme d’exercices en milieu aquatique standard du fait de la grande variabilité des exercices et des recommandations en termes d’intensité, de durée, de fréquence et de progressivité. La température de l’eau (33 à 36oC) a un impact modéré. À l’inverse, une eau trop chaude (> 36oC) a un effet très faible sur la fonction multidimensionnelle et un manque d’effet sur la douleur et la force. En effet, une température trop élevée peut affecter le niveau énergétique et ainsi réduire la capacité des sujets à la pratique d’exercices avec une intensité suffisante pour obtenir des effets. L’évaluation des résultats à long terme est également importante mais trop peu d’études ont été menées sur cette question et s’avèrent trop hétérogènes pour être concluantes.
Adhésion à l’exercice et fibromyalgie
La problématique de l’adhésion à l’activité physique d’une population dans le cadre d’un programme thérapeutique de longue durée est bien connue quelle que soit la pathologie considérée. Cette problématique est importante dans une population de patients souffrant de FM car la douleur chronique diffuse peut s’amplifier pendant et après l’exercice : des études menées sur des patients souffrant de douleurs musculo-squelettiques s’accordent pour estimer qu’approximativement 50 % d’entre eux interrompent les programmes d’exercice en raison de la fluctuation de leurs symptômes, des difficultés rencontrées lors de leur réalisation et d’une augmentation de leurs symptômes après les exercices (Di Blasi et coll., 2001

; Benedetti et Amanzio, 2011

; Drahota et coll., 2012

). Ainsi, l’
Australian Cochrane Musculoskeletal group (CMSG), qui a réalisé une revue exhaustive sur l’adhésion des patients souffrant de pathologies musculosquelettiques à leur programme d’exercices, montre que les exercices supervisés en présence du kinésithérapeute sont plus efficaces que ceux non supervisés, réalisés au domicile (évidence modérée) (Aitken et coll., 2015

).
Les études menées dans le cadre de la FM mentionnent une grande variabilité des fréquences d’adhésion à l’exercice (Busch et coll., 2008

; Jones et Liptan, 2009

). D’autres variables comme la sévérité des symptômes, les comorbidités et l’âge peuvent intervenir, tout comme un « manque de temps » évoqué par les patients. Enfin, l’arrêt des exercices pourrait également s’expliquer par des croyances personnelles inadaptées sur le traitement basé sur l’exercice, par un lieu de contrôle externalisé trop important ou par l’absence d’attente de bénéfice vis-à-vis de ce type de traitement.
Une méta-analyse anglaise (10 études retenues, groupe « exercices physiques (aérobies en majorité) » de 297 patients comparé à un groupe contrôle de 298 patients, âge moyen de 47,6 ans, 97,5 % de femmes) s’est intéressée à l’efficacité de programmes d’exercices supervisés à long terme par rapport à des programmes d’exercices supervisés à court terme dans la FM (McDowell et coll., 2017

). Les analyses montrent que des sessions d’exercices d’une durée de plus de 26 semaines améliorent les symptômes, ici d’anxiété, dans la FM de façon significative. Ces programmes à long terme améliorent aussi l’adhésion à l’exercice. Une seconde méta-analyse menée sur l’adhésion à la marche chez des patientes souffrant de FM montre que l’encouragement par le médecin à la pratique régulière de la marche et la supervision par un infirmier permettent de promouvoir une meilleure adhésion à la pratique (Sanz-Baños et coll., 2017

).
Enfin, il semble important de bien expliquer au patient que l’exacerbation de la douleur n’est pas synonyme d’aggravation de la FM. Une façon de le faire est de développer auprès du patient des rationnels explicatifs sur les systèmes endogènes impliqués dans l’analgésie induits par l’exercice physique (Firestone et coll., 2014

).
Conclusion
Les données des études retenues dans les méta-analyses semblent suffisantes pour confirmer l’effet bénéfique d’interventions thérapeutiques basées sur une activité physique dans la FM. Les interventions par exercices aérobies semblent améliorer la qualité de vie, diminuer légèrement la douleur et la raideur, et augmenter modérément la fonction physique et cardiorespiratoire des personnes souffrant de FM. Il est néanmoins important de souligner qu’aucun des programmes décrits dans les études disponibles n’atteint les critères de l’
American College of Sports Medicine (ACSM) en termes de volume et d’intensité (150 min/semaine, exercices d’intensité modérée) pour la réalisation des exercices aérobies et des exercices en résistance (Garber et coll., 2011

). Aussi, les attentes positives autour de l’exercice peuvent jouer un rôle sur le résultat. En effet, les participants de certaines des études menées ont été recrutés par communiqués de presse, induisant un biais de recrutement vers les personnes ayant une attitude positive envers l’activité physique. Des études sont encore manquantes dans certains domaines ou sur des populations particulières : il y a notamment trop peu d’études comparant exercices à sec aux exercices en milieu aquatique, les études disponibles ont été réalisées essentiellement sur une population féminine d’âge moyen caucasienne, la grande majorité évalue des exercices réalisés en groupe et supervisés, etc. Les éventuels traumatismes, exacerbation et effets secondaires ne sont également pas suffisamment renseignés malgré leur importance.
Approches thérapeutiques corporelles fréquemment évaluées dans la fibromyalgie
Thérapies du mouvement méditatif
Les thérapies du mouvement méditatif (MMT pour Meditative Movement Therapies) forment une catégorie d’exercices appartenant aux thérapies alternatives et complémentaires. Cette définition renvoie à quatre éléments :
• une forme de mouvement ou de positionnement du corps ;
• la concentration portée sur la respiration ;
• un état d’esprit calme et dégagé ;
• un état de relaxation profonde en guise d’objectif.
Le tai-chi, le qi gong et le yoga sont 3 types de mouvements méditatifs qui ont fait l’objet de plus d’études dans la FM.
Tai-chi
Le tai-chi est une technique intégrant le mouvement, la respiration et l’entraînement attentionnel et sa pratique consiste en un enchaînement lent de positions. Cinq essais RCT ont été publiés sur la pratique du tai-chi dans la FM, dont 3 par la même équipe (Wang et coll., 2010

; Romero-Zurita et coll., 2012

; Segura-Jiménez et coll., 2014

; Wang et coll., 2015

; Wang et coll., 2018

). La plus récente a comparé l’efficacité d’une intervention par tai-chi à des exercices aérobies chez 226 adultes souffrant de FM (critères ACR 1990 et 2010) sur une période de 52 semaines (Wang et coll., 2018

). Cette étude a montré une amélioration similaire voire meilleure pour les patients suivant le traitement tai-chi en ce qui concerne les scores obtenus sur l’échelle de qualité de vie FIQR (
Fibromyalgia Impact Questionnaire-revised, voir chapitre « Impact sur la qualité de vie des patients »), l’évaluation globale du patient (EVA), l’anxiété, l’efficience personnelle et les stratégies d’ajustement. Par ailleurs, les patients qui se sont investis dans le tai-chi à raison de 2 fois par semaine pendant 24 semaines ont montré une amélioration plus grande que ceux impliqués pendant 12 semaines (Wang et coll., 2018

). La même équipe avait montré qu’un entraînement au tai-chi (12 semaines) avait amélioré la fonction cardiaque chez 18 participants (Wong et coll., 2017

). Aucun effet secondaire sérieux n’a été observé.
Les limites de ces études peuvent être liées à une attente très élevée d’un bénéfice thérapeutique qui peut biaiser les résultats. Par ailleurs, le tai-chi reste une méthode peu accessible et peu familière aux patients souffrant de douleurs chroniques, nécessitant aussi le recours à des instructeurs expérimentés.
Qi gong
Le qi gong se compose également de mouvements corporels, d’un travail de respiration et d’un travail de concentration. Dans cet art martial, l’attention du pratiquant se porte sur l’extérieur. Quelques études RCT ont été réalisées dans la FM, dont 6 ont été retenues dans une revue (Sawynok et Lynch, 2017

). Ces 6 études ont été réalisées dans 4 pays (États-Unis, Suède, Italie, Canada) et reflètent des formes et des pratiques de qi gong différentes. Les résultats les plus homogènes sont ceux de 4 études impliquant un total de 201 patients qui ont pratiqué le qi gong de 35 à 45 min par jour pendant 6 à 8 semaines avec encouragement à poursuivre la pratique durant 4 à 6 mois (Haak et Scott, 2008

; Lynch et coll., 2009

; Liu et coll., 2012

; Maddali Bongi et coll., 2012

). Dans ces 4 études, la taille de l’effet est de moyenne à large dans plusieurs domaines associés à la FM (douleur, sommeil, impact, facteur physique et mental), et s’observe après 6 à 8 semaines de pratique avec des bénéfices soutenus pendant 4 à 6 mois. Enfin, ces essais observent un faible risque de blessure et de lésions pendant la pratique.
Yoga
Le yoga est la pratique d’un ensemble de postures et d’exercices de respiration dont il existe plusieurs styles, notamment en termes de dynamisme. Une méta-analyse a été réalisée, qui note que seules 4 études RCT ont été réalisées concernant la pratique du yoga chez des patients souffrant de FM (Mist et coll., 2013

). Elles ont montré que le yoga améliore la douleur, la fatigue, le sommeil et la fonction physique et atténue le stress émotionnel. Cependant, il est difficile de savoir pour quel sujet la pratique du yoga pourrait être une source de bénéfice étant donné la grande variabilité des styles de yoga.
Afin de mieux préciser les bénéfices mais aussi les barrières à la pratique du yoga dans la FM, une enquête internationale via internet a analysé les réponses de 2 543 personnes, à grande majorité de genre féminin et d’âge moyen de 57 ans avec un diagnostic de FM posé il y a en moyenne 13 ans (Firestone et coll., 2014

). Parmi les 1 181 patientes qui ont participé à des cours de yoga, la moitié environ rapporte une amélioration de leur raideur et un sentiment de détente, et près d’un tiers rapporte un meilleur équilibre et la réalisation de mouvements plus aisés. Les obstacles les plus fréquents mentionnés concernent des postures qui s’avèrent physiquement exigeantes et qui entraînent une exacerbation de la douleur pendant et après l’effort. Le résultat de cette enquête renforce donc le fait qu’un programme de yoga doit être adapté aux personnes souffrant de FM, en associant des méthodes de gestion de la douleur et de la peur associées.
Conclusion
Les thérapies de mouvement méditatif peuvent s’avérer être une option thérapeutique intéressante dans la FM, en particulier pour les personnes présentant une adhésion faible aux exercices traditionnels comme les exercices aérobies et en résistance et qui gardent un niveau de douleur et de fatigue avéré.
Acupuncture
L’effet de l’acupuncture, une thérapie physique de la médecine traditionnelle chinoise, a été évalué pour sa capacité ou non à atténuer les symptômes de la FM. En effet, il est rapporté qu’aux États-Unis, environ 15 à 20 % des patients souffrant de FM ont recours à l’acupuncture (Bennett et coll., 2007

; Deare et coll., 2013

). Il existe plusieurs techniques d’acupuncture selon les points et les modes de stimulation (manuelle, chaleur, courant électrique, voire laser) utilisés. Les effets secondaires associés à l’acupuncture sont modérés et de courte durée, comme une douleur localisée aux sites d’aiguilles et la somnolence.
Une revue systématique Cochrane et une revue systématique avec méta-analyse d’études RCT sont disponibles (Langhorst et coll., 2010

; Deare et coll., 2013

). La revue systématique Cochrane a retenu 9 essais (395 participants) et montre un niveau d’évidence faible à modérée en faveur de l’acupuncture (manuelle ou électrique) comparée à l’absence de traitement ou une thérapie « standard » (exercices aérobies ou en résistance, antidépresseurs) pour améliorer la douleur et la raideur mais pas les troubles de sommeil dans la FM (Deare et coll., 2013

). Il existe un niveau d’évidence modérée que l’effet de l’acupuncture ne diffère pas de l’acupuncture placebo
12
Les points sont réalisés en dehors des points d’acupuncture établis.
pour réduire la douleur et la fatigue ou améliorer le sommeil et le bien-être global. L’effet thérapeutique est cependant temporaire et de courte durée (jusqu’à 1 mois). Il existe un niveau faible à modéré d’évidence pour considérer l’acupuncture comme sans danger pour les patients. En effet, les effets secondaires rapportés dans les études incluses dans cette revue varient, certaines ne rapportant aucun effet secondaire tandis que d’autres en rapportent chez près de 53 % des patients. Il faut cependant mentionner qu’il n’existe pas de réel consensus sur ce qu’est un effet secondaire. Par exemple, avoir une douleur au site de la piqûre est pour certaines études un effet secondaire et pour d’autres un effet « normal ». Enfin, aucune des études retenues n’inclut plus de 50 participants dans chaque bras thérapeutique : il existe donc des possibilités d’erreurs dues à la petite taille des échantillons.
Une revue systématique avec méta-analyse inclut 7 études RCT, dont 5 déjà incluses dans la revue Cochrane, avec un total de 385 participants (Langhorst et coll., 2010

). Ses auteurs montrent une réduction significative mais faible de la douleur dans le groupe acupuncture en fin de traitement, sans évidence d’effets positifs sur les autres symptômes. Aussi, pour ces auteurs, l’acupuncture ne doit pas être recommandée comme traitement isolé dans la FM. Il existe une grande variabilité de la qualité méthodologique des études réalisées, et le risque de biais dans les études choisies est élevé.
En 2019, une nouvelle méta-analyse, réalisée par des auteurs chinois et qui inclut 12 études RCT, a montré que l’acupuncture « réelle » comparée à l’acupuncture placebo avait un effet positif sur la douleur et la qualité de la vie, sur le court terme avec une évidence faible à modérée (Zhang et coll., 2019

). Sur le long terme, l’acupuncture avait aussi un effet supérieur par rapport à l’acupuncture placebo et aucun effet secondaire sérieux n’était mentionné.
En résumé, si les résultats obtenus pour l’acupuncture semblent prometteurs, il est important d’améliorer la qualité des études comparant acupuncture et autres traitements ayant fait leur preuve d’efficacité. Il y a notamment besoin d’un consensus sur la définition des effets secondaires dans les traitements par acupuncture et d’évaluation des résultats à long terme.
Techniques de massage ou thérapie manuelle
Quatre types de massages ont été évalués dans la littérature sur la FM : le massage du tissu conjonctif, le relâchement myofascial, le massage suédois et le shiatsu.
Le massage du tissu conjonctif
Brattberg et coll. ont réalisé une étude qui a comparé l’efficacité du massage du tissu conjonctif (23 patients) à des discussions en groupe (25 patients) (Brattberg, 1999

). Dans ce type de massage, le thérapeute travaille de la région centrale vers la périphérie en augmentant le débit sanguin artériel, à l’inverse des techniques de massage plus classiques consistant en un travail de la région périphérique vers la région centrale et une action sur le système veineux. Les auteurs ont observé une amélioration statistiquement significative immédiate (pendant le traitement de 10 semaines) mais pas à long terme (moins de 3 mois après l’arrêt) pour la qualité de vie et les symptômes dépressifs (Brattberg, 1999

). Son mécanisme d’action s’expliquerait par un effet mécanique entraînant une augmentation de la vasodilatation et de l’activité du système parasympathique. Il diminuerait aussi les spasmes musculaires et pourrait augmenter les bêta-endorphines (Holey et coll., 2011

; Holey et Dixon, 2014

).
Le relâchement myofascial ou la thérapie myofasciale
La thérapie myofasciale est une technique thérapeutique d’intervention manuelle et profonde des tissus, qui a pour but le relâchement du « fascia » ou tissu myofascial
13
Enveloppe composée de fibres élastiques et de collagène qui relie et entoure l’intégralité des tissus du corps humain.
. La technique consiste à faire bouger les couches de tissus par rapport aux autres. Il s’agit d’une thérapie en profondeur, accompagnée ou non de mouvement actif où la personne qui reçoit le traitement est invitée à résister contre la pression effectuée. Seuls deux essais cliniques, menés par un même groupe espagnol et réalisés avec un faible risque de biais, ont comparé la thérapie myofasciale (10 séances sur 20 semaines) à un groupe contrôle (électrothérapie), avec évaluation de la qualité de vie par le FIQ (Castro-Sánchez et coll., 2011a

; Castro-Sánchez et coll., 2011b

). Les scores de FIQ total s’amélioraient de façon significative immédiatement après la thérapie myofasciale et dans le suivi à court terme (moins d’1 an).
Le massage suédois
Cette technique de massage associe effleurage, pétrissage, vibration et friction. Une étude ouverte sans groupe contrôle a montré que ce massage proposé à 24 patientes souffrant de FM à raison de 2 fois par semaine pendant 3 mois, améliorait le niveau de douleur perçue et la qualité de vie (FIQ) après le 3
e mois et l’indice de stress perçu après le 2
e et le 3
e mois (de Oliveira et coll., 2018

).
Le shiatsu
Cette technique de massage consiste en une combinaison de massage et d’étirements en appliquant des pressions sur des points et des méridiens corporels. Une étude pilote ouverte réalisée par une équipe brésilienne a évalué l’effet potentiel du shiatsu auprès de 34 participants souffrant de FM pendant 8 semaines (2 fois par semaine) par rapport à un groupe contrôle à qui un guide éducatif avait été donné (Yuan et coll., 2015

). Les effets thérapeutiques du massage se caractérisent par une réduction significative de l’intensité de la douleur et du seuil de pression douloureuse, une amélioration de la qualité du sommeil et par une diminution de l’impact de symptômes sur la qualité de vie. Les auteurs n’ont, par contre, pas observé d’amélioration significative concernant l’anxiété « état » alors qu’une amélioration statistiquement significative mais non pertinente sur le plan clinique a été observée concernant l’anxiété « trait »
14
Dans ce travail, l’anxiété « état » fait référence à « comment le patient se sent à un moment donné et sous certaines conditions », tandis que l’anxiété « trait » fait référence à « comment le patient se sent » en général.
.
Revues systématiques et méta-analyses d’essais de type RCT
Une première revue systématique menée sur les interventions complémentaires et alternatives montre l’absence d’efficacité du massage sur le paramètre « douleur », seul paramètre étudié (Terhorst et coll., 2011

). Cependant, aucune étude chinoise n’a été incluse dans ces deux revues systématiques, et aucune analyse en sous-groupes n’a été effectuée.
Des auteurs chinois ont montré par la suite dans une revue systématique associée à une méta-analyse (9 études, 404 patients) que les thérapies par massage (massage suédois, du tissu conjonctif, shiatsu, traditionnel chinois, myofascial) d’une durée de 5 semaines et plus ont des effets bénéfiques immédiats en améliorant significativement la douleur (différence moyenne standardisée (DMS) 0,62 ; IC 95 % 0,05-1,20), l’anxiété (DMS 0,44 ; IC 95 % 0,09-0,78) et la dépression (DMS 0,49 ; IC 95 % 0,15-0,84) mais pas les troubles du sommeil (DMS 0,19 ; IC 95 % 0,38-0,75) (Li et coll., 2014

). Aucun effet indésirable n’a été rapporté. La méta-analyse par sous-groupes montre des améliorations bénéfiques, mais pas celle de l’ensemble des résultats. Il n’existe par ailleurs aucune évidence en faveur d’un effet à long terme. Les limites de cette revue sont nombreuses, les résultats pouvant être influencés par les techniques de massage et protocoles différents, les échelles psychométriques choisies, etc.
Une dernière revue systématique avec méta-analyse a analysé l’efficacité de plusieurs techniques de massage (massage suédois, des tissus conjonctifs ou myofascial, shiatsu) rapportée par 10 études RCT et non RCT (145 participants) (Yuan et coll., 2015

). Ces auteurs ont montré une évidence modérée d’un effet bénéfique de la thérapie myofasciale sur la douleur, la fatigue, la raideur, l’anxiété, la dépression et la qualité de vie dans la FM. L’effet bénéfique sur les symptômes dépressifs s’observe à court terme et celui sur la douleur à moyen terme. Dans cette revue, chaque type de massage a des effets bénéfiques (évidence modérée) sur les symptômes et la qualité de vie des patients mis à part le massage suédois. Deux points clés de cette revue systématique peuvent être relevés : la durée des traitements par massage doit être supérieure à 5 semaines, 2 fois par semaine pendant minimum 30 à 40 min, et la plupart des techniques ou styles de massage améliorent la qualité de vie des sujets.
Conclusion
Les méta-analyses et les études disponibles sur différentes techniques de massage montrent qu’elles peuvent apporter des améliorations dans la FM avec cependant des résultats inconstants. Sans être recommandées par la littérature, les techniques de massage peuvent être considérées comme un complément de traitement pour certains patients. Le choix de la technique nécessite des critères additionnels comme l’absence ou la quasi-absence d’effets secondaires, le vécu et la perception du patient, l’expérience du thérapeute et le reste à charge pour le patient.
Thérapies utilisant des agents physiques
Les modalités thérapeutiques utilisant des agents physiques sont définies comme des traitements passifs comme la thermothérapie ou la balnéothérapie, la cryothérapie, l’électrothérapie, la neurostimulation transcutanée et le traitement au laser. Peu d’études cliniques solides évaluant leur efficacité thérapeutique ont été réalisées dans la FM.
Balnéothérapie, chaleur
Il faut au préalable noter que les termes de balnéothérapie, thérapie par le spa ou encore thalassothérapie, sont souvent utilisés de manière interchangeable dans la littérature scientifique, ce qui contribue à rendre difficile l’interprétation des résultats.
Une enquête réalisée auprès de 2 596 patients souffrant de FM aux États-Unis (majoritairement des femmes caucasiennes d’âge moyen, durée moyenne de FM de 4 ans) suggère qu’environ 26 % d’entre eux utilisent des thérapies en piscine et 74 % des modalités thérapeutiques basées sur la chaleur (Bennett et coll., 2007

). Un groupe allemand a réalisé une revue systématique avec méta-analyse de 5 études sur la balnéothérapie dans la FM et conclut à une évidence modérée avec une efficacité faible mais acceptation élevée (fréquence d’abandon de 5 %) et des risques modérés (Winkelmann et coll., 2012

). Une revue systématique qualitative avec méta-analyse est également disponible sur la balnéothérapie et l’hydrothérapie dans la FM (Naumann et Sadaghiani, 2014

). Seules 5 études RCT (177 patients) ont été menées pour évaluer la balnéothérapie (eau minérale/thermique, spa, thalassothérapie, thermothérapie, etc.). Les auteurs mentionnent une évidence modérée pour un effet thérapeutique moyen à large sur la douleur et le nombre de points douloureux, une évidence modérée pour un effet moyen sur la qualité de vie, et l’absence d’effet sur les symptômes dépressifs. Il existe également une évidence modérée avec un effet discret en termes d’amélioration de la douleur. Ces résultats semblent confirmer les résultats de 2 revues systématiques précédentes sur l’effet de la balnéothérapie dans la FM (Falagas et coll., 2009

; Guidelli et coll., 2012

).
En 2018, des auteurs japonais ont réalisé une revue systématique avec méta-analyse de 11 études RCT afin d’évaluer l’efficacité des traitements physiques, incluant la thermothérapie comme les bains chauds ou la balnéothérapie dans la FM (Honda et coll., 2018

). Ils mentionnent que des bains en eau chaude associés à des enveloppements de boue ont un effet positif sur la douleur (diminution du nombre de points sensibles), et améliorent les scores de sévérité et qualité de vie (FIQ).
Les limites de l’interprétation de l’ensemble de ces résultats sont cependant importantes : impossibilité de réaliser des études double aveugle, petit nombre de patients, grande hétérogénéité de la population incluse et des programmes thérapeutiques évalués. La balnéothérapie pourrait donc s’inscrire comme une méthode thérapeutique complémentaire mais son niveau de preuve d’efficacité doit être confirmé par des études avec des méthodologies plus robustes.
Neurostimulation cutanée
La neurostimulation cutanée (TENS pour
Transcutaneous Electrical Nerve Stimulation) agirait sur la douleur via sa modulation dans le système nerveux central. Dans une étude de 2013, les traitements par TENS appliqués 2 fois par jour pendant 20 minutes (200 msec, 2 et 100 Hz, 60 mA) durant 7 jours auprès de 39 patients souffrant de FM mènent à une réduction significative de la douleur (EVA) comparé à un groupe contrôle (Lauretti et coll., 2013

). En 2018, Honda et coll. ne retiennent que cette étude dans leur méta-analyse et concluent à un effet de la TENS sur la douleur (Honda et coll., 2018

). Certains auteurs évoquent l’hypothèse que la TENS pourrait diminuer la douleur liée aux mouvements et à l’exercice plus que la douleur au repos, et dès lors améliorer la fonctionnalité et la qualité de vie des patients souffrant de FM (Dailey et coll., 2013

). En 2017, une méta-analyse Cochrane réalisée sur 8 études RCT ne permet pas de conclure à un effet de la TENS sur la douleur, les études étant jugées de qualité insuffisante (Johnson et coll., 2017

).
Thérapie par champs électromagnétiques et par vibration du corps entier
Dans une méta-analyse menée par Honda et coll. (2018

), la thérapie par champs électromagnétiques semble avoir un effet sur la douleur, mais seule une étude a pu être retenue (Honda et coll., 2018

) : Sutbeyaz et coll. (2009

) ont en effet montré qu’un traitement par champs électromagnétiques pulsés à basse fréquence, appliqués 2 fois par jour pendant 3 semaines sur l’ensemble du corps, diminue significativement le niveau de douleur perçue (EVA) et le FIQ chez 56 patientes (18-60 ans) (Sutbeyaz et coll., 2009

).
Une thérapie utilisant la vibration du corps entier (
Whole Body Vibration) est une thérapie pouvant améliorer la force musculaire, l’équilibre corporel, la mobilité de la marche, la capacité cardiorespiratoire, la douleur et la densité osseuse chez des personnes saines et dans différentes situations douloureuses chroniques comme la lombalgie. Deux revues systématiques ont été réalisées à 3 ans d’intervalle sur l’utilisation de cette approche dans la FM (Collado-Mateo et coll., 2015

; Moretti et coll., 2018

). Collado-Matteo et coll. ont retenu 8 études RCT de 4 groupes distincts (141 patients), et concluent qu’elle pourrait améliorer le niveau de douleur et de fatigue, l’équilibre et la qualité de vie des patients. Moretti et coll. n’ont retenu que 3 études RCT (48 patients) et concluent à une très faible qualité d’évidence. Dans les deux revues, les effets secondaires liés à cette méthode ne sont pas décrits.
Conclusion
Une limite importante de l’évaluation de l’ensemble de ces thérapies est la qualité méthodologique des études menées, le nombre restreint d’essais cliniques, les grandes variabilités observées en termes de protocoles et des outils d’évaluation qui ne permettent pas de comparer convenablement ces travaux. Une période d’intervention thérapeutique très courte (4 semaines maximum) et des qualités d’évidence faible pour l’efficacité, la tolérance et la sécurité de ces pratiques s’ajoutent à ces limites, ce qui ne permet pas de conclure à ce jour sur le bénéfice ou non d’utiliser ces approches dans la FM.
Approches thérapeutiques multimodales
dans la fibromyalgie
Éducation thérapeutique du patient atteint de fibromyalgie
L’éducation thérapeutique du patient (ETP) vise à aider les patients à gérer au mieux leur vie avec une maladie chronique
15
. L’ETP est un processus continu, intégré aux soins et centré sur le patient. Elle comprend des activités de sensibilisation, d’information, d’apprentissage et d’accompagnement psychosocial concernant la maladie, le traitement prescrit, les soins et le comportement de santé et de maladie du patient. Elle vise à aider le patient et ses proches à comprendre la maladie et le traitement, à coopérer avec les soignants, à vivre le plus sainement possible et à améliorer, au pire à maintenir, sa qualité de vie (Inserm, 2019

). L’ETP est indiquée dans les recommandations de l’EULAR comme l’une des premières étapes utiles et nécessaires pour l’approche thérapeutique dans la FM (Macfarlane et coll., 2016

).
Deux revues systématiques ont été menées sur l’ETP dans la FM depuis les recommandations EULAR émises en 2016 (Elizagaray-Garcia et coll., 2016

; García-Ríos et coll., 2019

). Celle menée en 2016 et publiée en langue espagnole, a retenu 5 essais de type RCT. Elle conclut que l’ETP en elle-même ne montre pas de preuve d’efficacité pour contrôler la douleur, améliorer la fonctionnalité ou la qualité de vie. Par contre, elle rapporte l’efficacité de la combinaison ETP – exercices physiques pour améliorer la gestion de la douleur et la répercussion de la FM sur la vie quotidienne à court, moyen et long terme (Elizagaray-Garcia et coll., 2016

). La seconde revue systématique, plus récente, a retenu 12 études de type RCT sur les 2 050 identifiées dans la littérature (tableau 14.IV

) (García-Ríos et coll., 2019

). Les auteurs, également espagnols, observent essentiellement une amélioration des croyances et/ou de la perception vis-à-vis de la FM, une possible amélioration des symptômes comme le niveau de douleur, mais une absence d’amélioration de la fonctionnalité et de la qualité de vie. Une autre équipe montre l’intérêt d’une psycho-éducation thérapeutique
16
Fait référence à l’intégration des connaissances psychologiques et émotionnelles par le patient dans le processus éducatif.
, notamment en association avec un entraînement à la relaxation autogène
17
L’entraînement à une relaxation autogène est une technique de relaxation thérapeutique visant à procurer un apaisement du stress et de l’anxiété.
, pour observer une amélioration subjective du statut fonctionnel et de l’état dépressif des patients à 12 mois de suivi (Luciano et coll., 2011

; Luciano et coll., 2013

).
Tableau 14.IV Exemples de programmes d’éducation thérapeutique mis en place auprès de patients souffrant de fibromyalgie (adaptés de García-Ríos et coll., 2019 )
)
|
Références
|
Pays
|
Programme mis en place
|
|
Programmes ETP seuls
|
Alamo et coll., 2002 
|
Espagne
|
Information éducative (approche centrée sur le patient)
|
van Ittersum et coll., 2014 
|
Belgique
|
Éducation neuroscience douleur (écrit)
|
Van Oosterwijck et coll., 2013 
|
Belgique
|
Éducation physiologie douleur
|
Bosch Romero et coll., 2002 
|
Espagne
|
Éducation à la santé
|
Fors et Götestam, 2000 
|
Norvège
|
Éducation à la physiologie de la douleur
|
|
Programmes ETP associés à d’autres approches
|
Rooks et coll., 2007a 
|
États-Unis
|
Éducation + self management + exercices
|
King et coll., 2002 
|
Canada
|
Exercices, éducation, exercices + éducation
|
Hammond et Freeman, 2006 
|
Grande-Bretagne
|
Éducation + thérapie cognitive comportementale + exercices
|
Demirbag et Oguzoncul, 2012 
|
Turquie
|
Éducation + exercices
|
Mannerkorpi et coll., 2000 
|
Suède
|
Éducation + exercices en piscine
|
Cedraschi et coll., 2004 
|
Suisse
|
Éducation + exercices piscine et relaxation
|
Luciano et coll., 2017 
|
Espagne
|
Psycho-éducation + entraînement autogène
|
Il est nécessaire de souligner ici que les caractéristiques des interventions ETP analysées dans cette littérature sont très hétérogènes (tableau 14.IV

). L’ETP consistait par exemple en une présentation de notions de physiologie et/ou de neurosciences de la douleur et des informations sur la vision biopsychosociale de la FM. Il est donc important de définir l’information de base à donner au patient dans tout programme d’ETP. Les recommandations de sociétés savantes allemandes mentionnent les informations suivantes comme importantes à aborder dans la FM (Häuser et coll., 2010b

) :
• réaffirmation que les symptômes de la FM ne sont pas causés par une maladie organique lésionnelle mais seraient un désordre fonctionnel du système nerveux central avec altération de la régulation du système de la douleur (sensibilisation centrale) ;
• persistance des symptômes chez la majorité des patients avec rare résolution complète des symptômes ;
• adaptation à la symptomatologie des patients avec le temps à condition qu’ils aient la possibilité d’apprendre à gérer leurs symptômes et ainsi à améliorer leur qualité de vie.
Ce processus d’apprentissage progressif est indispensable, doit s’inscrire dans le temps et nécessite une supervision régulière par des professionnels de la santé formés et expérimentés dans le domaine de la douleur chronique.
Combinaison de l’activité physique avec une autre approche thérapeutique
Activité physique associée à une thérapie cognitive et comportementale
Plusieurs méta-analyses, relativement anciennes, ont examiné les effets d’interventions non pharmacologiques dans la FM et concluent que la combinaison thérapie cognitive et comportementale (TCC, voir chapitre « Efficacité des accompagnements psychothérapiques des personnes présentant un syndrome fibromyalgique ») et programmes d’exercices physiques est le traitement le plus efficient dans la FM (Rossy et coll., 1999

; Hadhazy et coll., 2000

; Sim et Adams, 2002

).
Une équipe hollandaise a montré plus récemment l’importance de personnaliser au plus cette approche, c’est-à-dire de l’adapter précocement aux besoins spécifiques des patients (van Koulil et coll., 2010

). Leur étude a été réalisée sur 158 patients ayant un niveau de détresse élevé peu après le diagnostic de FM (van Koulil et coll., 2010

). Les patients ont été classifiés selon leur comportement par rapport à la douleur : « évitement » (53 % des patients) et « persistance dans l’activité » (47 %). Seize sessions de TCC et d’activité physique en groupe ont été délivrées sur un total de 10 semaines. Les TCC proposées étaient centrées sur les mécanismes de changement (augmenter l’activité journalière, réduire les comportements d’évitement et la peur de la douleur dans le groupe « évitement », mieux doser le niveau d’activité, intégrer le changement de rythme (
pacing) et changer de comportement d’ignorance de la douleur et de dépassement des limites dans le groupe « persistance dans l’activité »). La taille de l’effet observé est importante dans le groupe thérapeutique par rapport au groupe contrôle (liste d’attente) suggérant un changement clinique relevant. La fréquence d’abandon dans cette étude est relativement faible (20 patients sur les 158 initiaux). Cette approche s’avère efficiente pour améliorer et maintenir le fonctionnement physique (douleur, fatigue et handicap fonctionnel) et psychologique (humeur négative et anxiété), et contribue également à réduire l’impact de la FM sur la vie quotidienne (van Koulil et coll., 2010

). Une amélioration de la condition physique a été observée chez les patients qui ont suivi ce programme de rééducation « sur mesure » pendant 16 semaines à raison de 2 fois par semaine. Les auteurs n’ont pas constaté de différence d’effets entre les groupes « évitement » et « persistance dans l’activité ». La même équipe a par la suite rapporté que l’amélioration du fonctionnement semble être médiée respectivement par des changements dans le comportement d’évitement de la douleur dans le groupe « évitement » et par des modifications dans le changement de rythme pour le groupe « persistance dans l’activité » (van Koulil et coll., 2011

).
Association exercices supervisés et massages
Dans un essai RCT, une équipe turque a montré l’intérêt d’associer à un programme d’exercices le massage des tissus conjonctifs comparé à un programme d’exercices seuls (Celenay et coll., 2017

) : un programme de massage des tissus conjonctifs et d’exercices supervisés réalisés chez 20 participantes atteintes de FM 2 fois par semaine pendant 6 semaines était efficient pour améliorer le niveau de douleur, de fatigue, le sommeil et les limitations physiques, comparé à un programme d’exercices seuls (également 20 participantes). L’absence de mesures objectives, l’absence de suivi à long terme, le petit nombre de patients et l’utilisation pendant l’étude de médicaments constituent des limites à ce travail.
Association activités physiques et ETP
Les deux revues systématiques menées sur l’ETP soulignent que la combinaison ETP – apprentissage d’exercices physiques (aérobies, en résistance, d’étirement) en milieu sec ou dans l’eau, améliore significativement non seulement le niveau de douleur mais également la qualité de vie (mesurée à l’aide du FIQ ou SF36) et la fonctionnalité (test de marche de 6 min) (Elizagaray-Garcia et coll., 2016

; García-Ríos et coll., 2019

).
Notion de changement de rythme dans les activités (pacing activity)
Le terme anglais
pacing activity signifie qu’il faut adapter un rythme approprié dans la gestion des activités physiques et de la vie quotidienne. Cela implique de s’engager dans une activité modérée suivie d’une période de repos limitée. À l’inverse, le dépassement des limites fonctionnelles, qui sont souvent diminuées dans la FM, va amplifier le niveau de douleur et de fatigue pendant et surtout après certaines activités. Le
pacing activity est considéré comme une composante importante des programmes thérapeutiques multimodaux dans la FM (Thieme et coll., 2003

; Thieme et Turk, 2006

; van Koulil et coll., 2011

).
Le processus d’
activity pacing est issu de 2 approches thérapeutiques différentes qui sont « l’apprentissage opérant » et « la conservation d’énergie » (Nielson et coll., 2013

; Racine et coll., 2019

). L’approche « apprentissage opérant » a pour objectif de transiter d’un comportement lié à la douleur vers un comportement orienté vers un objectif en utilisant le cycle activité-repos et en privilégiant le mouvement lent et progressif pour réaliser des activités de la vie quotidienne. Ici le patient va continuer à poursuivre ses objectifs malgré le niveau de douleur. De façon contrastée, l’approche « conservation d’énergie » se penche sur les réserves énergétiques des patients et vise un meilleur équilibre entre objectifs à accomplir, activités et repos nécessaire pour réduire le niveau de douleur et de fatigue, et surtout préserver un niveau d’énergie minimal. Si ces deux conceptions ont pour objectif de promouvoir une gestion adaptée de la FM, leurs différences peuvent contribuer à un manque de consensus. Une étude rapporte que les traitements intégrant l’
activity pacing basé sur l’apprentissage opérant seraient efficaces chez les patients souffrant de FM en diminuant leur symptomatologie et en améliorant la fonctionnalité (Racine et coll., 2019

).
Multi- ou inter-disciplinarité ?
L’analyse des facteurs étiologiques dans le SFM met en avant le modèle biopsychosocial, dans lequel l’état de douleur est considéré comme la résultante d’une interaction dynamique entre facteurs physiologiques, psychologiques et sociaux (voir chapitres « L’expérience d’un trouble somatique fonctionnel : les aspects sociologiques du syndrome fibromyalgique dans la littérature scientifique » et « Épidémiologie du syndrome fibromyalgique ») (Engel, 1977

). Dans ce modèle, le patient occupe un rôle central et doit participer de façon active au processus de réadaptation mis en place (tableau 14.V

) (Masquelier, 2008

; Arnold et coll., 2016

). Aussi, la prise en charge de formes particulièrement invalidantes de FM se conçoit mieux dans une approche multi-, voire mieux inter-
18
Une équipe multidisciplinaire peut se définir comme une équipe composée d’individus ayant des champs de compétence différents et intervenant auprès d’un patient dans les limites strictes de leur champ de compétence sans vraiment coordonner leurs actions avec les autres membres de l’équipe (Marchand S. Le phénomène de la douleur : Comprendre pour soigner 2009 : 408 p.) Un écueil possible de cette approche est un traitement non unifié mais une somme d’interventions individuelles. Une équipe interdisciplinaire comprend également des individus aux compétences différentes mais dont les actions sont intégrées tant sur le plan du diagnostic que du traitement. L’objectif de la réadaptation interdisciplinaire est de permettre le meilleur fonctionnement possible des patients en situation de handicap au sein de leur environnement (ibid.)
, disciplinaire.
Tableau 14.V Comparaison de l’approche biomédicale classique et du modèle biopsychosocial de réadaptation appliqué à la fibromyalgie (d’après Masquelier, 2003 )
)
| |
Modèle biomédical classique
|
Modèle biopsychosocial de réadaptation
|
|
Finalité principale
|
La lésion – la douleur
|
La santé, l’autonomie
|
|
Mécanismes
|
La maladie est fondamentalement un phénomène biologique.
Causalité spécifique
|
Perspectives holistiques
Causalité multifactorielle
|
|
Conception
|
Nature dualiste du corps et de l’esprit
Linéaire
|
Le corps et l’esprit sont liés.
Circulaire
|
|
Mode de prise en charge
|
Paternalisme individuel
|
Le patient = un acteur
Le thérapeute = une personne ressource
Interdisciplinaire
|
|
Attitude
|
Traiter la douleur
|
Apprendre au patient douloureux chronique à se réadapter dans son environnement
|
Reproduit à partir de : Masquelier E. Traitement non médicamenteux du syndrome fibromyalgique. Synthèse de la littérature, lignes de conduite clinique. Revue du Rhumatisme 2003 ; 70 : 346-53. Copyright © 2003. Elsevier Masson SAS. Tous droits réservés.
La majorité des études de qualité suffisante pour être analysées ici ont été menées en Europe. Nous n’en détaillerons que quelques-unes, notamment celles nous semblant les plus pertinentes. Certaines ont été menées par une seule et même équipe espagnole dans le cadre du projet
al-Andalus. Cette équipe a, entre autres résultats, montré qu’un traitement dit interdisciplinaire (12 sessions en 6 semaines de soins incluant des composants psychologiques, médicaux, d’éducation du patient et de physiothérapie, encadré 2) améliore le fonctionnement physique, le niveau de douleur et la qualité de vie (FIQ) chez 153 patients souffrant de FM suivis dans un centre de la douleur à 6 mois et à 12 mois, comparés à un groupe contrôle (Martin et coll., 2014b

). À 6 mois, la même équipe espagnole a montré que 110 participants à ce programme montrent une amélioration significative de leur qualité de vie (FIQ total), de la douleur, de l’affirmation de soi et du contrôle de soi (
Coping with Chronic Questionnaire), de la perception du support social total (DUKE-UNC ou
Function Social Support Questionnaire) et de leur satisfaction vis-à-vis de l’approche thérapeutique par rapport à un groupe contrôle suivant un traitement pharmacologique standardisé (Martin et coll., 2014c

). Par contre, ces participants ne montrent aucune amélioration de l’anxiété et des symptômes dépressifs (Martin et coll., 2014c

). À 12 mois, les bénéfices thérapeutiques se maintiennent avec de plus une amélioration significative de l’anxiété, de la douleur, de la fatigue et de la raideur matinale (Martin et coll., 2014a

). L’amélioration de l’anxiété à 12 mois et pas à 6 mois pourrait être attribuée au fait que cette intervention diminue le niveau de déficit fonctionnel, ce qui peut de façon progressive améliorer le niveau d’anxiété. Ces 3 études présentent cependant des limites. En effet, on considère que les patients qui sont suivis dans un centre de la douleur montrent un plus haut niveau d’impact de la FM sur la qualité de vie (FIQ). Il est également difficile de déterminer quelles composantes thérapeutiques sont efficaces parmi celles proposées.
|
Encadré 2 : Description du programme PSY MEPHY (Psychological Medical Educational and Physiotherapeutic components) (Martin et coll., 2014a ) )
Ce programme est composé de 12 sessions sur 6 semaines données par un médecin, un psychologue et un kinésithérapeute avec une composante psychologique inspirée des programmes cognitivo-comportementaux avec des domaines cognitifs, physiologiques et comportementaux comme suit :
– domaine cognitif : identification des pensées négatives et remplacement par des pensées de gestion plus adaptées ;
– composante physiologique : respiration diaphragmatique, relaxation musculaire progressive ;
– composante comportementale : entraînement à la communication, renforcement de la confiance en soi. Interactions avec les professionnels de la santé, stratégie de pacing ;
– composante éducative sur la FM : nature, clinique, possibilités thérapeutiques, communication médecin/patient, mécanismes de la douleur, impact de la FM dans la vie quotidienne ;
– composante physique : réentraînement progressif avec chaleur, étirement, renforcement, exercices aérobies, principe de modification posturale en lien avec la vie professionnelle.
|
|
Une revue systématique de 9 études RCT (1 119 patients) conclut à une évidence forte de l’efficacité d’une thérapie multimodale pour réduire plusieurs symptômes de la FM (douleur, fatigue, symptômes dépressifs, qualité de vie) mais que ces effets bénéfiques diminuent avec le temps (Häuser et coll., 2009

). Des conclusions similaires sont émises par une revue systématique plus ancienne menée sur 30 études RCT avec TCC, programme d’entraînement physique ou une combinaison des deux (van Koulil et coll., 2007

).
Plus récemment, des chercheurs canadiens ont réalisé une étude RCT originale en évaluant à la fois quantitativement et qualitativement l’impact clinique d’une intervention dite interdisciplinaire visant à promouvoir la gestion personnelle (
self management) auprès de 58 patients souffrant de FM (Bourgault et coll., 2015

). L’intervention thérapeutique structurée, appelée PASSAGE pour Programme d’Apprentissage de Stratégies d’Auto-Gestion Efficaces, a eu un impact positif à court terme (3 mois) sur les perceptions globales des patients de leur condition de santé avec une amélioration significative du niveau de douleur, du fonctionnement et de la qualité de vie, évaluées à l’aide d’une version modifiée de l’échelle PGIC et sur l’échelle de soulagement de la douleur comparé à un groupe contrôle (liste d’attente). L’amélioration s’est poursuivie ou s’est stabilisée 6 et 12 mois après l’intervention. Par contre, les auteurs n’ont pas retrouvé d’amélioration des résultats primaires (intensité de la douleur) et des résultats secondaires spécifiques (qualité de vie, symptômes dépressifs ou stratégies d’adaptation). La composante qualitative de l’étude confirme les résultats quantitatifs en rapportant un sentiment de meilleur contrôle des symptômes par les patients. Trois thèmes majeurs sont apparus dans l’analyse qualitative thématique :
• une acceptation inconditionnelle : « nous nous sentons compris ; nos thérapeutes connaissent la maladie ». Avant le programme PASSAGE, « nos médecins ne croyaient pas à nos douleurs » ;
• une cohésion de groupe : « je ne savais pas que tant de patients souffraient de FM » ; « je ne me sens plus seul ». « La motivation des autres aide à maintenir ma propre motivation ». « Je continue à faire de l’exercice quand je n’ai pas le moral pour le faire » ;
• une augmentation de la responsabilisation (empowerment) du patient dans la gestion de son syndrome.
À l’aide de cette intervention, les patients ont appris comment gérer leur condition, ont changé de comportement (« J’ai des activités de loisirs, je sors avec les amis ») et comprennent mieux l’approche globale de gestion de la douleur (« Si tu gères bien la douleur, elle sera moins présente et d’intensité moindre »). Il est important de souligner que dans le programme PASSAGE, les patients sont considérés comme experts de leur condition en leur donnant un rôle de partenaire actif dans la gestion de leur douleur chronique (Bourgault et coll., 2015

). Les auteurs de cette étude mentionnent que les résultats positifs à long terme (12 mois) peuvent à la fois s’expliquer par l’intervention thérapeutique en tant que telle, le temps écoulé pendant l’étude, ou simplement par le fait de pouvoir participer à une étude. Les limites de cette étude sont la taille réduite de l’échantillon, l’absence d’évaluation objective et d’hétéro-évaluation et la sélection des patients avec un niveau d’intensité et de douleur modéré (≤ 4/10).
Dans une autre étude RCT turque, un traitement qui tend vers l’interdisciplinarité (TCC, exercices physiques et programme ETP en lien avec la FM) mené sur une période courte (2 jours entiers) ou longue (3 h chaque semaine pendant 10 semaines) auprès de 44 participants souffrant de FM comparés à un groupe contrôle (22 patients), est efficient pour diminuer l’intensité de la douleur (EVA), pour augmenter le seuil de pression douloureuse (évalué à l’aide d’un algomètre de pression) et augmenter le statut fonctionnel (Saral et coll., 2016

). Par ailleurs, le traitement interdisciplinaire à long terme a pu diminuer la sévérité de la fatigue (EVA) et améliorer la composante physique de la qualité de vie (PCS – SF36). Signalons également que leur traitement à court et long terme n’est pas effectif ou efficient pour réduire les symptômes dépressifs (
Beck Depression Inventory), la qualité du sommeil (EVA) et la composante mentale de la qualité de vie (MCS – SF 36). Les limites de cette étude sont une période de suivi courte (6 mois), des sessions collectives avec un nombre de patients élevé (22) et un manque de description du contenu du programme thérapeutique pour le sommeil, les symptômes dépressifs ou l’aspect mental de la qualité de vie.
L’une des limites de l’analyse de la littérature sur ce thème est la qualification de « multi » ou « inter » disciplinaire du programme multimodal évalué (figure 14.1

). Une équipe italienne a récemment réalisé une revue de la littérature à propos des caractéristiques et des différences des programmes thérapeutiques dits multidisciplinaires ou interdisciplinaires dans la FM (Giusti et coll., 2017

). À partir de 560 articles initiaux, ils ont retenu 7 études RCT, 10 études contrôlées et 23 études non contrôlées. Leur objectif était de mieux caractériser la façon dont les différentes disciplines s’intègrent les unes aux autres dans une réflexion théorique, décrivant la multidisciplinarité et l’interdisciplinarité comme deux extrêmes d’un même continuum. Ils en concluent que, dans la multidisciplinarité, les programmes non intégrés associent la juxtaposition de deux ou plusieurs disciplines en les additionnant. Chaque thérapeute officie de façon indépendante, sans chevauchement entre les différentes modalités thérapeutiques. Le modèle interdisciplinaire se base quant à lui sur des discussions hebdomadaires entre spécialistes au sujet des patients avec une évaluation coordonnée et une formation sur ce qu’est un travail interdisciplinaire : le but est d’obtenir un travail d’équipe partageant des objectifs communs et aboutissant à une évaluation globale centrée sur le patient. Le programme thérapeutique choisi dans cette revue se caractérise par une importante hétérogénéité en termes de traitements et de nombre d’heures proposés et surtout d’intégration des composantes thérapeutiques. La durée médiane des traitements était de 7 semaines, avec une étendue allant d’une semaine à une année, et un nombre médian d’heures de traitement de 42 heures. Le nombre et le choix des disciplines intégrées sont aussi très variables : médecins, kinésithérapeutes et psychologues sont quasi tous présents, suivis par les ergothérapeutes, les infirmiers, les assistants sociaux, les diététiciens et parfois des lectures en groupe sur la FM, ses symptômes, les facteurs biopsychosociaux de modulation des symptômes et la gestion de la vie quotidienne. Les exercices proposés sont en majorité des exercices aérobies, de renforcement et en piscine. Enfin, l’approche cognitivo-comportementale basée sur la gestion des symptômes prédomine, intégrant des groupes de discussion. D’autres composantes peuvent y être associées comme la pleine conscience, la relaxation, les traitements de massage, la diététique, ou encore la thérapie occupationnelle.
En conclusion, bien que l’approche thérapeutique multidisciplinaire, voire mieux interdisciplinaire, de la FM fasse sens sur le plan théorique et qu’elle ait montré une efficience certaine dans la littérature et sur le plan clinique, l’évaluation systématique des études est une tâche complexe et difficile car il existe une large variabilité dans le contenu des traitements et la méthodologie employée.
Conclusion
L’évaluation de l’état fonctionnel du patient et de l’impact de la FM sur sa vie est essentielle pour initialiser et guider de façon optimale et personnalisée une approche thérapeutique à mettre en place : intensité de la douleur, de la fatigue et des autres symptômes, niveau de déconditionnement physique, perception de l’effort et de kinésiophobie, mode et rythme de vie, environnement, contraintes professionnelles, etc. Le clinicien peut s’aider d’instruments simples et validés de mesure de la performance physique (test du lever de chaise en trente secondes, des flexions des bras, de marche de six minutes, etc.) ou plus sophistiqués (test d’effort sur cycloergomètre ou sur tapis roulant, actinomètres, etc.), d’outils psychométriques validés avec auto-questionnaires (dont le FIQR) ou d’évaluation des capacités fonctionnelles dans la vie quotidienne (AMPS). Vu la complexité et le caractère hétérogène de la FM, la symptomatologie, l’état fonctionnel et la qualité de vie des patients peuvent être très variables non seulement d’un patient à l’autre mais aussi chez un même patient avec le temps.
L’activité physique adaptée (APA), sous forme de programmes structurés et supervisés sur une période donnée permettant l’apprentissage et le maintien d’exercices (spécifiques et activités non spécifiques), doit être considérée comme le socle du traitement de la FM. Malgré des biais méthodologiques inhérents aux études RCT menées dans le domaine de la médecine de rééducation, plusieurs revues systématiques et méta-analyses récentes démontrent avec un niveau de preuve élevé l’efficacité et l’innocuité à court et à moyen terme de l’entraînement à l’exercice aérobie dans la FM. Le niveau de preuve d’efficacité des exercices en résistance dans la FM est modérément élevé car ce type d’exercices requiert encore plus un entraînement personnalisé et ajusté à chaque individu. Les niveaux de preuve d’efficacité pour les exercices en milieu aquatique (chaud) et les exercices d’étirement dans la FM apparaissent faibles, et devraient être potentiellement réservés à des sous-groupes. De nombreuses questions restent en suspens concernant le dosage de l’intensité, la fréquence, la gradation des exercices, l’intégration de ces programmes à la vie quotidienne et professionnelle, mais aussi sur l’adhésion à l’APA. Il apparaît cependant que les programmes d’exercices doivent être personnalisés, adaptés à chaque situation, en particulier au rythme de vie et du concept d’activity pacing, c’est-à-dire de l’adaptation à un rythme approprié dans la gestion des activités physiques et de la vie quotidienne, au risque d’aggraver le tableau clinique. La prescription et supervision de façon précoce et à long terme d’une activité physique par des professionnels de la santé (médecins, kinésithérapeutes, infirmiers, etc.) est donc indispensable pour envisager un effet thérapeutique optimal.
Les thérapies de mouvement méditatif comme le yoga, le tai-chi ou le qi gong peuvent s’avérer intéressantes pour les patients qui ont une adhésion faible aux programmes d’exercices plus classiques. Les modalités physiques passives comme le massage, la neurostimulation transcutanée ou l’acupuncture auraient leur utilité pour le contrôle de la douleur afin d’optimaliser le programme de réhabilitation active des patients souffrant de FM.
Malgré les difficultés méthodologiques propres aux essais d’interventions non pharmacologiques, les niveaux de preuve d’efficacité et d’innocuité sont élevés pour l’ETP, notamment si cette éducation s’accompagne d’un processus d’apprentissage d’exercices étalé dans le temps. Une ETP intégrant des informations au patient et à ses proches et évoquant le modèle biopsychosocial de la FM est une étape indispensable pour responsabiliser le patient dans la gestion de son syndrome et le rendre acteur de sa réhabilitation.
Le traitement du SFM nécessite donc une approche biopsychosociale de réadaptation multi-(inter-)disciplinaire associant traitements pharmacologiques, ETP, APA et TCC, notamment pour les formes particulièrement invalidantes afin d’obtenir entre autres un maintien des résultats thérapeutiques à long terme (plus de 2 ans). L’approche thérapeutique interdisciplinaire semble démontrer l’évidence la plus forte pour la prise en charge de la douleur chronique en général et de la FM en particulier. Cependant, il n’est pas aisé de pouvoir différencier dans le design des essais cliniques la multidisciplinarité de l’interdisciplinarité. L’approche interdisciplinaire de réhabilitation dans une unité de lieu comme un centre de douleur chronique peut faciliter l’élaboration d’objectifs thérapeutiques communs et coordonnés.
Références
[1] Ablin J, Fitzcharles MA, Buskila D, et al . Treatment of fibromyalgia syndrome: recommendations of recent evidence-based interdisciplinary guidelines with special emphasis on complementary and alternative therapies.
Evid Based Complement Alternat Med. 2013;
2013: 485272p.

[2] Aitken D, Buchbinder R, Jones G, Winzenberg T. Interventions to improve adherence to exercise for chronic musculoskeletal pain in adults.
Aust Fam Physician. 2015;
44:39
-42

[3] Alamo MM, Moral RR, Perula de Torres LA. Evaluation of a patient-centred approach in generalized musculoskeletal chronic pain/fibromyalgia patients in primary care.
Patient Educ Couns. 2002;
48:23
-31

[4] Álvarez-Gallardo IC, Carbonell-Baeza A, Segura-Jiménez V, et al . Physical fitness reference standards in fibromyalgia: The al-Andalus project.
ScandJ Med Sci Sports. 2016a;

[5] Álvarez-Gallardo IC, Soriano-Maldonado A, Segura-Jiménez V, et al . International FItness Scale (IFIS): Construct validity and reliability in women with fibromyalgia: The al-Andalus project.
Arch Phys Med Rehabil. 2016b;
97:395
-404

[6] American College of Sports M , Chodzko-Zajko WJ, Proctor DN, et al . American College of Sports Medicine position stand. Exercise and physical activity for older adults.
Med Sci Sports Exerc. 2009;
41:1510
-30

[7] Amris K, Waehrens EE, Jespersen A, et al . Observation-based assessment of functional ability in patients with chronic widespread pain: a cross-sectional study.
Pain. 2011;
152:2470
-6

[8] Aparicio V, Carbonell-Baeza A, Ruiz J, et al . Fitness testing as a discriminative tool for the diagnosis and monitoring of fibromyalgia.
Scand J Med Sci Sports. 2013;
23:415
-23

[9] Aparicio V, Segura-Jiménez V, Álvarez-Gallardo IC, et al . Fitness testing in the fibromyalgia diagnosis: The al-Andalus project.
Med Sci Sports Exerc. 2015;
47:451
-9

[10] Aparicio VA, Ortega FB, Heredia JM, et al . Handgrip strength test as a complementary tool in the assessment of fibromyalgia severity in women.
Arch Phys Med Rehabil. 2011;
92:83
-8

[11] Arnold LM, Choy E, Clauw DJ, et al . Fibromyalgia and chronic pain syndromes: a white paper detailing current challenges in the field.
Clin J Pain. 2016;
32:737
-46

[12] Auvinet B, Bileckot R, Alix AS, et al . Gait disorders in patients with fibromyalgia.
Joint Bone Spine. 2006;
73:543
-6

[13] Bachasson D, Guinot M, Wuyam B, et al . Neuromuscular fatigue and exercise capacity in fibromyalgia syndrome.
Arthritis Care Res (Hoboken). 2013;
65:432
-40

[14] Benedetti F, Amanzio M. The placebo response: how words and rituals change the patient’s brain.
Patient Educ Couns. 2011;
84:413
-9

[15] Bennett R, Russell I, Choy E, et al . Evaluation of patient-rated stiffness associated with fibromyalgia: a post-hoc analysis of 4 pooled, randomized clinical trials of duloxetine.
Clin Ther. 2012;
34:824
-37

[16] Bennett RM, Jones J, Turk DC, et al . An internet survey of 2,596 people with fibromyalgia.
BMC Musculoskelet Disord. 2007;
8: 27p.

[17] Bidonde J, Busch AJ, Bath B, Milosavljevic S. Exercise for adults with fibromyalgia: an umbrella systematic review with synthesis of best evidence.
Curr Rheumatol Rev. 2014a;
10:45
-79

[18] Bidonde J, Busch AJ, Webber SC, et al . Aquatic exercise training for fibromyalgia.
Cochrane Database Syst Rev. 2014b;
10P: CD011336p.

[19] Bidonde J, Busch AJ, Schachter CL, et al . Aerobic exercise training for adults with fibromyalgia.
Cochrane Database Syst Rev. 2017;
6: CD012700p.

[20] Bidonde J, Busch AJ, Schachter CL, et al . Mixed exercise training for adults with fibromyalgia.
Cochrane Database Syst Rev. 2019;
5: CD013340p.

[21] Bircan C, Karasel SA, Akgun B, et al . Effects of muscle strengthening versus aerobic exercise program in fibromyalgia.
Rheumatol Int. 2008;
28:527
-32

[22] Bjorkdahl A, Nilsson AL, Grimby G, Sunnerhagen KS. Does a short period of rehabilitation in the home setting facilitate functioning after stroke? A randomized controlled trial.
Clin Rehabil. 2006;
20:1038
-49

[23] Borg GA. Psychophysical bases of perceived exertion.
Med Sci Sports Exerc. 1982;
14:377
-81

[24] Bosch Romero E, Saenz Moya N, Valls Esteve M, Vinolas Valer S. Study of quality of life of patients with fibromyalgia: impact of a health education programme.
Aten Primaria. 2002;
30:16
-21

[25] Bourgault P, Lacasse A, Marchand S, et al . Multicomponent interdisciplinary group intervention for self-management of fibromyalgia: a mixed-methods randomized controlled trial.
PLoS One. 2015;
10: e0126324p.

[26] Brattberg G. Connective tissue massage in the treatment of fibromyalgia.
Eur J Pain. 1999;
3:235
-44

[27] Busch AJ, Schachter CL, Overend TJ, et al . Exercise for fibromyalgia: a systematic review.
J Rheumatol. 2008;
35:1130
-44

[28] Busch AJ, Webber SC, Richards RS, et al . Resistance exercise training for fibromyalgia.
Cochrane Database Syst Rev. 2013;
12: CD010884p.

[29] Carbonell-Baeza A, Aparicio VA, Sjostrom M, et al . Pain and functional capacity in female fibromyalgia patients.
Pain Med. 2011;
12:1667
-75

[30] Carbonell-Baeza A, Ruiz JR, Aparicio VA, et al . The 6-minute walk test in female fibromyalgia patients: relationship with tenderness, symptomatology, quality of life, and coping strategies.
Pain Manag Nurs. 2013;
14:193
-9

[31] Carbonell-Baeza A, Álvarez-Gallardo IC, Segura-Jiménez V, et al . Reliability and feasibility of physical fitness tests in female fibromyalgia patients.
Int J Sports Med. 2015;
36:157
-62

[32] Carville SF, Arendt-Nielsen L, Bliddal H, et al . EULAR evidence-based recommendations for the management of fibromyalgia syndrome.
Ann Rheum Dis. 2008;
67:536
-41

[33] Castro-Piñero J, Aparicio VA, Estévez-López F, et al . The potential of established fitness cut-off points for monitoring women with fibromyalgia: The al-Andalus project.
Int J Sports Med. 2017;
38:359
-69

[34] Castro-Sánchez AM, Matarán-Peñarrocha GA, Arroyo-Morales M, et al . Effects of myofascial release techniques on pain, physical function, and postural stability in patients with fibromyalgia: a randomized controlled trial.
Clin Rehabil. 2011a;
25:800
-13

[35] Castro-Sánchez AM, Mataran-Peñarrocha GA, Granero-Molina J, et al . Benefits of massage-myofascial release therapy on pain, anxiety, quality of sleep, depression, and quality of life in patients with fibromyalgia.
Evid Based Complement Alternat Med. 2011b;
2011: 561753p.

[36] Cedraschi C, Desmeules J, Rapiti E, et al . Fibromyalgia: a randomised, controlled trial of a treatment programme based on self management.
Ann Rheum Dis. 2004;
63:290
-6

[37] Celenay ST, Kulunkoglu BA, Yasa ME, et al . A comparison of the effects of exercises plus connective tissue massage to exercises alone in women with fibromyalgia syndrome: a randomized controlled trial.
Rheumatol Int. 2017;
37:1799
-806

[38] Collado-Mateo D, Adsuar JC, Olivares PR, et al . Effects of whole-body vibration therapy in patients with fibromyalgia: a systematic literature review.
EvidBased Complement Alternat Med. 2015;

[39] Coster L, Kendall S, Gerdle B, et al . Chronic widespread musculoskeletal pain – a comparison of those who meet criteria for fibromyalgia and those who do not.
Eur J Pain. 2008;
12:600
-10

[40] da Cunha Ribeiro RP, Franco TC, Pinto AJ, et al . Prescribed versus preferred intensity resistance exercise in fibromyalgia pain.
Front Physiol. 2018;
9: 1097p.

[41] Dailey DL, Rakel BA, Vance CG, et al . Transcutaneous electrical nerve stimulation reduces pain, fatigue and hyperalgesia while restoring central inhibition in primary fibromyalgia.
Pain. 2013;
154:2554
-62

[42] de Bruijn ST, van Wijck AJ, Geenen R, et al . Relevance of physical fitness levels and exercise-related beliefs for self-reported and experimental pain in fibromyalgia: an explorative study.
J Clin Rheumatol. 2011;
17:295
-301

[43] de Gier M, Peters ML, Vlaeyen JW. Fear of pain, physical performance, and attentional processes in patients with fibromyalgia.
Pain. 2003;
104:121
-30

[44] de Oliveira FR, Visnardi Goncalves LC, Borghi F, et al . Massage therapy in cortisol circadian rhythm, pain intensity, perceived stress index and quality of life of fibromyalgia syndrome patients.
Complement Ther Clin Pract. 2018;
30:85
-90

[45] Deare JC, Zheng Z, Xue CC, et al . Acupuncture for treating fibromyalgia.
Cochrane Database Syst Rev. 2013;
5: CD007070p.

[46] Demirbag C, Oguzoncul F. Effects of education and exercise on pain, depression and quality of life in patients diagnosed with fibromyalgia.
Healthmed. 2012;
6:962
-70

[47] Di Blasi Z, Harkness E, Ernst E, et al . Influence of context effects on health outcomes: a systematic review.
Lancet. 2001;
357:757
-62

[48] Dierick F, Detrembleur C, Trintignac G, Masquelier E. Nature of passive musculoarticular stiffness increase of ankle in female subjects with fibromyalgia syndrome.
Eur J Appl Physiol. 2011;
111:2163
-71

[49] Doble SE, Fisk JD, MacPherson KM, et al . Measuring functional competence in older persons with Alzheimer’s disease.
Int Psychogeriatr. 1997;
9:25
-38

[50] Drahota A, Ward D, Mackenzie H, et al . Sensory environment on health-related outcomes of hospital patients.
Cochrane Database Syst Rev. 2012;
CD005315p.

[51] Dworkin RH, Turk DC, Wyrwich KW, et al . Interpreting the clinical importance of treatment outcomes in chronic pain clinical trials: IMMPACT recommendations.
J Pain. 2008;
9:105
-21

[52] Elizagaray-Garcia I, Muriente-Gonzalez J, Gil-Martinez A. Education for patients with fibromyalgia. A systematic review of randomised clinical trials.
Rev Neurol. 2016;
62:49
-60

[53] Engel GL. The need for a new medical model: a challenge for biomedicine.
Science. 1977;
196:129
-36

[54] Estévez-López F, Gray CM, Segura-Jiménez V, et al . Independent and combined association of overall physical fitness and subjective well-being with fibromyalgia severity: the al-Andalus project.
Quality of Life Research. 2015;
24:1865
-73

[55] Faigenbaum AD, Kraemer WJ, Blimkie CJ, et al . Youth resistance training: updated position statement paper from the national strength and conditioning association.
J Strength Cond Res. 2009;
23:S60
-79

[56] Falagas ME, Zarkadoulia E, Rafailidis PI. The therapeutic effect of balneotherapy: evaluation of the evidence from randomised controlled trials.
Int J Clin Pract. 2009;
63:1068
-84

[57] Finset A, Wigers SH, Gotestam KG. Depressed mood impedes pain treatment response in patients with fibromyalgia.
J Rheumatol. 2004;
31:976
-80

[58] Firestone KA, Carson JW, Mist SD, et al . Interest in yoga among fibromyalgia patients: an international internet survey.
Int J Yoga Therap. 2014;
24:117
-24

[59] Fisher A, Jones K. Assessment of motor and process skills vol.1: development, standardization, and administration manual.
Fort Collins, CO:Three Star Press;
2010;

[60] Fitzcharles MA, Ste-Marie PA, Goldenberg DL, et al . 2012 Canadian Guidelines for the diagnosis and management of fibromyalgia syndrome: executive summary.
Pain Res Manag. 2013;
18:119
-26

[61] Fontaine KR, Conn L, Clauw DJ. Effects of lifestyle physical activity on perceived symptoms and physical function in adults with fibromyalgia: results of a randomized trial.
Arthritis Res Ther. 2010;
12: R55p.

[62] Fors E, Götestam K. Patient education, guided imagery and pain related talk in fibromyalgia copin.
Eur J Psychial. 2000;
14:233
-40

[63] Garber CE, Blissmer B, Deschenes MR, et al . American College of Sports Medicine position stand. Quantity and quality of exercise for developing and maintaining cardiorespiratory, musculoskeletal, and neuromotor fitness in apparently healthy adults: guidance for prescribing exercise.
Med Sci Sports Exerc. 2011;
43:1334
-59

[64] García-Ríos MC, Navarro-Ledesma S, Tapia-Haro RM, et al . Effectiveness of health education in patients with fibromyalgia: a systematic review.
Eur J Phys Rehabil Med. 2019;
55:301
-13

[65] Gaudreault N, Boulay P. Cardiorespiratory fitness among adults with fibromyalgia.
Breathe (Sheff). 2018;
14:e25
-e33

[66] Gavi MBRO, Vassalo DV, Amaral FT, et al . Strengthening exercises improve symptoms and quality of life but do not change autonomic modulation in fibromyalgia: a randomized clinical trial.
PLoS One. 2014;
9:

[67] Gerdle B, Soderberg K, Salvador PL, et al . Increased interstitial concentrations of pyruvate and lactate in the trapezius muscle of patients with fibromyalgia: a microdialysis study.
J Rehabil Med. 2010;
42:679
-87

[68] Gerdle B, Ernberg M, Mannerkorpi K, et al . Increased interstitial concentrations of glutamate and pyruvate in vastus lateralis of women with fibromyalgia syndrome are normalized after an exercise intervention – A case-control study.
PLoS One. 2016;
11: e0162010p.

[69] Giusti EM, Castelnuovo G, Molinari E. Differences in multidisciplinary and interdisciplinary treatment programs for fibromyalgia: a mapping review.
Pain Res Manag. 2017;
2017: 7261468p.

[70] Goes SM, Leite N, Shay BL, et al . Functional capacity, muscle strength and falls in women with fibromyalgia.
Clin Biomech (Bristol, Avon). 2012;
27:578
-83

[71] Guidelli GM, Tenti S, De Nobili E, Fioravanti A. Fibromyalgia syndrome and spa therapy: myth or reality?.
Clin Med Insights Arthritis Musculoskelet Disord. 2012;
5:19
-26

[72] Haak T, Scott B. The effect of Qigong on fibromyalgia (FMS): a controlled randomized study.
Disabil Rehabil. 2008;
30:625
-33

[73] Hadhazy VA, Ezzo J, Creamer P, Berman BM. Mind-body therapies for the treatment of fibromyalgia. A systematic review.
J Rheumatol. 2000;
27:2911
-8

[74] Hakkinen A, Hakkinen K, Hannonen P, Alen M. Strength training induced adaptations in neuromuscular function of premenopausal women with fibromyalgia: comparison with healthy women.
Ann Rheum Dis. 2001;
60:21
-6

[75] Hakkinen K, Pakarinen A, Hannonen P, et al . Effects of strength training on muscle strength, cross-sectional area, maximal electromyographic activity, and serum hormones in premenopausal women with fibromyalgia.
J Rheumatol. 2002;
29:1287
-95

[76] Hammond A, Freeman K. Community patient education and exercise for people with fibromyalgia: a parallel group randomized controlled trial.
Clin Rehabil. 2006;
20:835
-46

[77] Häuser W, Bernardy K, Arnold B, et al . Efficacy of multicomponent treatment in fibromyalgia syndrome: a meta-analysis of randomized controlled clinical trials.
Arthritis Rheum. 2009;
61:216
-24

[78] Häuser W, Klose P, Langhorst J, et al . Efficacy of different types of aerobic exercise in fibromyalgia syndrome: a systematic review and meta-analysis of randomised controlled trials.
Arthritis Res Ther. 2010a;
12: R79p.

[79] Häuser W, Thieme K, Turk DC. Guidelines on the management of fibromyalgia syndrome – a systematic review.
Eur J Pain. 2010b;
14:5
-10

[80] Heredia Jiménez JM, Aparicio Garcia-Molina VA, Porres Foulquie JM, et al . Spatial-temporal parameters of gait in women with fibromyalgia.
Clin Rheumatol. 2009;
28:595
-8

[81] Heredia-Jiménez J, Latorre-Roman P, Santos-Campos M, et al . Spatio-temporal gait disorder and gait fatigue index in a six-minute walk test in women with fibromyalgia.
Clin Biomech (Bristol, Avon). 2016;
33:1
-6

[82] Holey LA, Dixon J, Selfe J. An exploratory thermographic investigation of the effects of connective tissue massage on autonomic function.
J Manipulative Physiol Ther. 2011;
34:457
-62

[83] Holey LA, Dixon J. Connective tissue manipulation: a review of theory and clinical evidence.
J Bodyw Mov Ther. 2014;
18:112
-8

[84] Honda Y, Sakamoto J, Hamaue Y, et al . Effects of physical-agent pain relief modalities for fibromyalgia patients: a systematic review and meta-analysis of randomized controlled trials.
Pain Res Manag. 2018;
2018: 2930632p.

[85] Huijnen IP, Verbunt JA, Meeus M, Smeets RJ. Energy expenditure during functional daily life performances in patients with fibromyalgia.
Pain Pract. 2015;
15:748
-56

[86]Inserm. Activité physique : Prévention et traitement des maladies chroniques.
Collection Expertise collective. Montrouge:EDP Sciences;
2019;
824 pp.

[87] Johnson MI, Claydon LS, Herbison GP, et al . Transcutaneous electrical nerve stimulation (TENS) for fibromyalgia in adults.
Cochrane Database Syst Rev. 2017;

[88] Jones KD, Burckhardt CS, Clark SR, et al . A randomized controlled trial of muscle strengthening versus flexibility training in fibromyalgia.
J Rheumatol. 2002;
29:1041
-8

[89] Jones KD, Horak FB, Winters-Stone K, et al . Fibromyalgia is associated with impaired balance and falls.
J Clin Rheumatol. 2009;
15:16
-21

[90] Jones KD, Liptan GL. Exercise interventions in fibromyalgia: clinical applications from the evidence.
Rheum Dis Clin North Am. 2009;
35:373
-91

[91] Jones KD. Nordic walking in fibromyalgia: a means of promoting fitness that is easy for busy clinicians to recommend.
Arthritis Res Ther. 2011;
13: 103p.

[92] Kaleth AS, Slaven JE, Ang DC. Does increasing steps per day predict improvement in physical function and pain interference in adults with fibromyalgia?.
Arthritis Care Res (Hoboken). 2014;
66:1887
-94

[93] Kaleth AS, Slaven JE, Ang DC. Determining the minimal clinically important difference for 6-minute walk distance in fibromyalgia.
Am J Phys Med Rehabil. 2016;
95:738
-45

[94] Kayo AH, Peccin MS, Sanches CM, Trevisani VF. Effectiveness of physical activity in reducing pain in patients with fibromyalgia: a blinded randomized clinical trial.
Rheumatol Int. 2012a;
32:2285
-92

[95] Kayo AH, Peccin MS, Sanches CM, Trevisani VF. Effectiveness of physical activity in reducing pain in patients with fibromyalgia: a blinded randomized clinical trial.
Rheumatol Int. 2012b;
32:2285
-92

[96] Kelley GA, Kelley KS. Exercise improves global well-being in adults with fibromyalgia: confirmation of previous meta-analytic results using a recently developed and novel varying coefficient model.
Clin Exp Rheumatol. 2011;
29:S60
-S2

[97] Kim SY, Busch AJ, Overend TJ, et al . Flexibility exercise training for adults with fibromyalgia.
Cochrane Database Syst Rev. 2019;
9: CD013419p.

[98] King SJ, Wessel J, Bhambhani Y, et al . The effects of exercise and education, individually or combined, in women with fibromyalgia.
J Rheumatol. 2002;
29:2620
-7

[99] Kirkley KN, Fisher AG. Alternate forms reliability of the assessment of motor and process skills.
J Outcome Meas. 1999;
3:53
-70

[100] Kosek E, Ekholm J, Hansson P. Modulation of pressure pain thresholds during and following isometric contraction in patients with fibromyalgia and in healthy controls.
Pain. 1996;
64:415
-23

[101] Langhorst J, Klose P, Musial F, et al . Efficacy of acupuncture in fibromyalgia syndrome – a systematic review with a meta-analysis of controlled clinical trials.
Rheumatology (Oxford). 2010;
49:778
-88

[102] Larsson A, Palstam A, Lofgren M, et al . Resistance exercise improves muscle strength, health status and pain intensity in fibromyalgia–a randomized controlled trial.
Arthritis Res Ther. 2015;
17:

[103] Larsson A, Palstam A, Bjersing J, et al . Controlled, cross-sectional, multi-center study of physical capacity and associated factors in women with fibromyalgia.
BMC Musculoskelet Disord. 2018;
19: 121p.

[104] Latorre-Roman PA, Segura-Jiménez V, Aparicio VA, et al . Ageing influence in the evolution of strength and muscle mass in women with fibromyalgia: the al-Andalus project.
Rheumatol Int. 2015;
35:1243
-50

[105] Lauretti GR, Chubaci EF, Mattos AL. Efficacy of the use of two simultaneously TENS devices for fibromyalgia pain.
Rheumatol Int. 2013;
33:2117
-22

[106] Li YH, Wang FY, Feng CQ, et al . Massage therapy for fibromyalgia: a systematic review and meta-analysis of randomized controlled trials.
PLoS One. 2014;
9: e89304p.

[107] Lima TB, Dias JM, Mazuquin BF, et al . The effectiveness of aquatic physical therapy in the treatment of fibromyalgia: a systematic review with meta-analysis.
Clin Rehabil. 2013;
27:892
-908

[108] Liu W, Zahner L, Cornell M, et al . Benefit of Qigong exercise in patients with fibromyalgia: a pilot study.
Int J Neurosci. 2012;
122:657
-64

[109] Luciano JV, Martinez N, Penarrubia-Maria MT, et al . Effectiveness of a psychoeducational treatment program implemented in general practice for fibromyalgia patients: a randomized controlled trial.
Clin J Pain. 2011;
27:383
-91

[110] Luciano JV, Sabes-Figuera R, Cardenosa E, et al . Cost-utility of a psychoeducational intervention in fibromyalgia patients compared with usual care: an economic evaluation alongside a 12-month randomized controlled trial.
Clin J Pain. 2013;
29:702
-11

[111] Luciano JV, D’Amico F, Feliu-Soler A, et al . Cost-utility of group acceptance and commitment therapy for fibromyalgia versus recommended drugs: an economic analysis alongside a 6-month randomized controlled trial conducted in Spain (EFFIGACT Study).
J Pain. 2017;
18:868
-80

[112] Lynch ME, Sawynok J, Bouchard A. A pilot trial of CFQ for treatment of fibromyalgia.
J Altern Complement Med. 2009;
15:1057
-8

[113] Macfarlane GJ, Kronisch C, Dean LE, et al . EULAR revised recommendations for the management of fibromyalgia.
Ann Rheum Dis. 2016;

[114] Maddali Bongi S, Del Rosso A, Di Felice C, et al . Resseguier method and Qi Gong sequentially integrated in patients with fibromyalgia syndrome.
Clin Exp Rheumatol. 2012;
30:51
-8

[115] Mannerkorpi K, Nyberg B, Ahlmen M, Ekdahl C. Pool exercise combined with an education program for patients with fibromyalgia syndrome. A prospective, randomized study.
J Rheumatol. 2000;
27:2473
-81

[116] Mannerkorpi K, Daly Iversen M. The use of exercise and rehabilitation regimens.
In: In : Wallace D, Clauw D, eds, editors.
Fibromyalgia and Other Central Pain Syndromes.
US:Lippincott Williams & Wilkins;
2005.
p. 329
-42

[117] Mannerkorpi K, Nordeman L, Cider A, Jonsson G. Does moderate-to-high intensity Nordic walking improve functional capacity and pain in fibromyalgia? A prospective randomized controlled trial.
Arthritis Res Ther. 2010a;
12: R189p.

[118] Mannerkorpi K, Nordeman L, Cider A, Jonsson G. Does moderate-to-high intensity Nordic walking improve functional capacity and pain in fibromyalgia? A prospective randomized controlled trial.
Arthritis Res Ther. 2010b;
12: R189p.

[119] Maquet D, Croisier JL, Renard C, Crielaard JM. Muscle performance in patients with fibromyalgia.
Joint Bone Spine. 2002;
69:293
-9

[120] Marchand S. Le phénomène de la douleur : Comprendre pour soigner.
2009;
408 pp.

[121] Martin J, Torre F, Aguirre U, et al . Evaluation of the interdisciplinary PSYMEPHY treatment on patients with fibromyalgia: a randomized control trial.
Pain Med. 2014a;
15:682
-91

[122] Martin J, Torre F, Padierna A, et al . Interdisciplinary treatment of patients with fibromyalgia: improvement of their health-related quality of life.
Pain Pract. 2014b;
14:721
-31

[123] Martin J, Torre F, Padierna A, et al . Impact of interdisciplinary treatment on physical and psychosocial parameters in patients with fibromyalgia: results of a randomised trial.
Int J Clin Pract. 2014c;
68:618
-27

[124] Masquelier E. Traitement non médicamenteux du syndrome fibromyalgique. Synthèse de la littérature, lignes de conduite clinique.
Revue du Rhumatisme. 2003;
70:346
-53

[125] Masquelier E. Le modèle biopsychosocial et la douleur chronique.
Éducation du patient et enjeux de santé. 2008;
26:62
-7

[126] McCain GA, Bell DA, Mai FM, Halliday PD. A controlled study of the effects of a supervised cardiovascular fitness training program on the manifestations of primary fibromyalgia.
Arthritis Rheum. 1988;
31:1135
-41

[127] McDowell CP, Cook DB, Herring MP. The effects of exercise training on anxiety in fibromyalgia patients: a meta-analysis.
Med Sci Sports Exerc. 2017;
49:1868
-76

[128] Mengshoel AM, Vollestad NK, Forre O. Pain and fatigue induced by exercise in fibromyalgia patients and sedentary healthy subjects.
Clin Exp Rheumatol. 1995;
13:477
-82

[129] Meyer BB. Lemley KJ. Utilizing exercise to affect the symptomology of fibromyalgia: a pilot study.
Med Sci Sports Exerc. 2000;
32:1691
-7

[130] Mist SD, Firestone KA, Jones KD. Complementary and alternative exercise for fibromyalgia: a meta-analysis.
J Pain Res. 2013;
6:247
-60

[131] Moldofsky H, Scarisbrick P, England R, Smythe H. Musculosketal symptoms and non-REM sleep disturbance in patients with « fibrositis syndrome » and healthy subjects.
Psychosom Med. 1975;
37:341
-51

[132] Moretti E, Tenorio A, Holanda L, et al . Efficacy of the whole-body vibration for pain, fatigue and quality of life in women with fibromyalgia: a systematic review.
Disabil Rehabil. 2018;
40:988
-96

[133] Naumann J, Sadaghiani C. Therapeutic benefit of balneotherapy and hydrotherapy in the management of fibromyalgia syndrome: a qualitative systematic review and meta-analysis of randomized controlled trials.
Arthritis Res Ther. 2014;
16: R141p.

[134] Nielens H, Plaghki L. Perception of pain and exertion during exercise on a cycle ergometer in chronic pain patients.
Clin J Pain. 1994;
10:204
-9

[135] Nielens H, Boisset V, Masquelier E. Fitness and perceived exertion in patients with fibromyalgia syndrome.
Clin J Pain. 2000;
16:209
-13

[136] Nielson WR, Jensen MP, Karsdorp PA, Vlaeyen JW. Activity pacing in chronic pain: concepts, evidence, and future directions.
Clin J Pain. 2013;
29:461
-8

[137] Oakley F, Khin NA, Parks R, et al . Improvement in activities of daily living in elderly following treatment for post-bereavement depression.
Acta Psychiatr Scand. 2002;
105:231
-4

[138] Okifuji A, Donaldson GW, Barck L, Fine PG. Relationship between fibromyalgia and obesity in pain, function, mood, and sleep.
The Journal of Pain. 2010;
11:1329
-37

[139] Palstam A, Larsson A, Bjersing J, et al . Perceived exertion at work in women with fibromyalgia: explanatory factors and comparison with healthy women.
J Rehabil Med. 2014;
46:773
-80

[140] Palstam A, Larsson A, Lofgren M, et al . Decrease of fear avoidance beliefs following person-centered progressive resistance exercise contributes to reduced pain disability in women with fibromyalgia: secondary exploratory analyses from a randomized controlled trial.
Arthritis Res Ther. 2016;
18: 116p.

[141] Pankoff B, Overend T, Lucy D, White K. Validity and responsiveness of the 6 minute walk test for people with fibromyalgia.
J Rheumatol. 2000a;
27:2666
-70

[142] Pankoff BA, Overend TJ, Lucy SD, White KP. Reliability of the six-minute walk test in people with fibromyalgia.
Arthritis Care Res. 2000b;
13:291
-5

[143] Petzke F, Bruckle W, Eidmann U, et al . General treatment principles, coordination of care and patient education in fibromyalgia syndrome: Updated guidelines 2017 and overview of systematic review articles.
Schmerz. 2017;
31:246
-54

[144] Plaghki L. Rééducation fonctionnelle : rôle du médecin rééducateur dans une équipe de douleur (physical medicine and rehabilitation).
In: In : Brasseur L, Chauvin M, Guilbaud G, eds, editors.
Douleurs : bases fondamentales, pharmacologie, douleurs aiguës, douleurs chroniques, thérapeutiques.
Maloine Ed;
1997;

[145] Racine M, Jensen MP, Harth M, et al . Operant learning versus energy conservation activity pacing treatments in a sample of patients with fibromyalgia syndrome: a pilot randomized controlled trial.
J Pain. 2019;
20:420
-39

[146] Ramsay C, Moreland J, Ho M, et al . An observer-blinded comparison of supervised and unsupervised aerobic exercise regimens in fibromyalgia.
Rheumatology (Oxford). 2000;
39:501
-5

[147] Ratter J, Radlinger L, Lucas C. Several submaximal exercise tests are reliable, valid and acceptable in people with chronic pain, fibromyalgia or chronic fatigue: a systematic review.
J Physiother. 2014;
60:144
-50

[148] Rikli R, Jones J. Development and validation of a functional fitness test for community-residing older adults.
J Aging Phys Act. 1999;
7:129
-61

[149] Roelofs J, Goubert L, Peters ML, et al . The Tampa Scale for Kinesiophobia: further examination of psychometric properties in patients with chronic low back pain and fibromyalgia.
Eur J Pain. 2004;
8:495
-502

[150] Roelofs J, Sluiter JK, Frings-Dresen MH, et al . Fear of movement and (re)injury in chronic musculoskeletal pain: Evidence for an invariant two-factor model of the Tampa Scale for Kinesiophobia across pain diagnoses and Dutch, Swedish, and Canadian samples.
Pain. 2007;
131:181
-90

[151] Roelofs J, van Breukelen G, Sluiter J, et al . Norming of the Tampa Scale for Kinesiophobia across pain diagnoses and various countries.
Pain. 2011;
152:1090
-5

[152] Romero-Zurita A, Carbonell-Baeza A, Aparicio VA, et al . Effectiveness of a Tai-Chi training and detraining on functional capacity, symptomatology and psychological outcomes in women with fibromyalgia.
Evid Based Complement Alternat Med. 2012;

[153] Rooks DS, Gautam S, Romeling M, et al . Group exercise, education, and combination self-management in women with fibromyalgia : a randomized trial.
Arch Intern Med. 2007a;
167:2192
-200

[154] Rooks DS, Gautam S, Romeling M, et al . Group exercise, education, and combination self-management in women with fibromyalgia: a randomized trial.
Arch Intern Med. 2007b;
167:2192
-200

[155] Rossy LA, Buckelew SP, Dorr N, et al . A meta-analysis of fibromyalgia treatment interventions.
Ann Behav Med. 1999;
21:180
-91

[156] Rutledge DN, Cherry BJ, Rose DJ, et al . Do fall predictors in middle aged and older adults predict fall status in persons 50+ with fibromyalgia? An exploratory study.
Res Nurs Health. 2010;
33:192
-206

[157] Rutledge DN, Martinez A, Traska TK, Rose DJ. Fall experiences of persons with fibromyalgia over 6 months.
J Adv Nurs. 2013;
69:435
-48

[158] Sanudo B, Galiano D. Using cardiovascular parameters and symptom severity to prescribe physical activity in women with fibromyalgia.
Clin Exp Rheumatol. 2009;
27:S62
-S6

[159] Sanz-Baños Y, Pastor MÁ, Velasco L, et al . To walk or not to walk: insights from a qualitative description study with women suffering from fibromyalgia.
Rheumatol Int. 2016;
36:1135
-43

[160] Sanz-Baños Y, Pastor-Mira MA, Lledo A, et al . Do women with fibromyalgia adhere to walking for exercise programs to improve their health? Systematic review and meta-analysis.
Disabil Rehabil. 2017;
1
-13

[161] Saral I, Sindel D, Esmaeilzadeh S, et al . The effects of long- and short-term interdisciplinary treatment approaches in women with fibromyalgia: a randomized controlled trial.
Rheumatol Int. 2016;
36:1379
-89

[162] Sawynok J, Lynch ME. Qigong and Fibromyalgia circa 2017.
Medicines (Basel). 2017;
4:

[163] Segura-Jiménez V, Romero-Zurita A, Carbonell-Baeza A, et al . Effectiveness of Tai-Chi for decreasing acute pain in fibromyalgia patients.
Int J Sports Med. 2014;
35:418
-23

[164] Sencan S, Ak S, Karan A, et al . A study to compare the therapeutic efficacy of aerobic exercise and paroxetine in fibromyalgia syndrome.
J Back Musculoskelet Rehabil. 2004;
17:57
-61

[165] Sim J, Adams N. Systematic review of randomized controlled trials of nonpharmacological interventions for fibromyalgia.
Clin J Pain. 2002;
18:324
-36

[166] Soriano-Maldonado A, Amris K, Ortega FB, et al . Association of different levels of depressive symptoms with symptomatology, overall disease severity, and quality of life in women with fibromyalgia.
Qual Life Res. 2015a;
24:2951
-7

[167] Soriano-Maldonado A, Henriksen M, Segura-Jiménez V, et al . Association of physical fitness with fibromyalgia severity in women: the al-Andalus project.
Arch Phys Med Rehabil. 2015b;
96:1599
-605

[168] Soriano-Maldonado A, Ruiz JR, Álvarez-Gallardo IC, et al . Validity and reliability of rating perceived exertion in women with fibromyalgia: exertion-pain discrimination.
J Sports Sci. 2015c;
33:1515
-22

[169] Sosa-Reina MD, Nunez-Nagy S, Gallego-Izquierdo T, et al . Effectiveness of therapeutic exercise in fibromyalgia syndrome: a systematic review and meta-analysis of randomized clinical trials.
Biomed Res Int. 2017;
2017: 2356346p.

[170] Staud R, Robinson ME, Price DD. Isometric exercise has opposite effects on central pain mechanisms in fibromyalgia patients compared to normal controls.
Pain. 2005;
118:176
-84

[171] Sutbeyaz ST, Sezer N, Koseoglu F, Kibar S. Low-frequency pulsed electromagnetic field therapy in fibromyalgia: a randomized, double-blind, sham-controlled clinical study.
Clin J Pain. 2009;
25:722
-8

[172] Terhorst L, Schneider MJ, Kim KH, et al . Complementary and alternative medicine in the treatment of pain in fibromyalgia: a systematic review of randomized controlled trials.
J Manipulative Physiol Ther. 2011;
34:483
-96

[173] Thieme K, Gromnica-Ihle E, Flor H. Operant behavioral treatment of fibromyalgia: a controlled study.
Arthritis Rheum. 2003;
49:314
-20

[174] Thieme K, Turk DC. Heterogeneity of psychophysiological stress responses in fibromyalgia syndrome patients.
Arthritis Res Ther. 2006;
8: R9p.

[175] Tudor-Locke C, Hatano Y, Pangrazi R, Kang M. Revisiting « how many steps are enough »?.
Med Sci Sports Exerc. 2008;
40(Suppl):S537
-43

[176] Turk DC, Robinson JP, Burwinkle T. Prevalence of fear of pain and activity in patients with fibromyalgia syndrome.
J Pain. 2004;
5:483
-90

[177] Valim V, Oliveira L, Suda A, et al . Aerobic fitness effects in fibromyalgia.
J Rheumatol. 2003;
30:1060
-9

[178] Valkeinen H, Alen M, Hannonen P, et al . Changes in knee extension and flexion force, EMG and functional capacity during strength training in older females with fibromyalgia and healthy controls.
Rheumatology (Oxford). 2004;
43:225
-8

[179] Valkeinen H, Hakkinen K, Pakarinen A, et al . Muscle hypertrophy, strength development, and serum hormones during strength training in elderly women with fibromyalgia.
Scand J Rheumatol. 2005;
34:309
-14

[180] Valkeinen H, Hakkinen A, Alen M, et al . Physical fitness in postmenopausal women with fibromyalgia.
Int J Sports Med. 2008;
29:408
-13

[181] van Ittersum MW, van Wilgen CP, van der Schans CP, et al . Written pain neuroscience education in fibromyalgia: a multicenter randomized controlled trial.
Pain Pract. 2014;
14:689
-700

[182] van Koulil S, Effting M, Kraaimaat FW, et al . Cognitive-behavioural therapies and exercise programmes for patients with fibromyalgia: state of the art and future directions.
Ann Rheum Dis. 2007;
66:571
-81

[183] van Koulil S, van Lankveld W, Kraaimaat FW, et al . Tailored cognitive-behavioral therapy and exercise training for high-risk patients with fibromyalgia.
Arthritis Care Res (Hoboken). 2010;
62:1377
-85

[184] van Koulil S, Kraaimaat FW, van Lankveld W, et al . Cognitive-behavioral mechanisms in a pain-avoidance and a pain-persistence treatment for high-risk fibromyalgia patients.
Arthritis Care Res (Hoboken). 2011;
63:800
-7

[185] Van Oosterwijck J, Meeus M, Paul L, et al . Pain physiology education improves health status and endogenous pain inhibition in fibromyalgia: a double-blind randomized controlled trial.
Clin J Pain. 2013;
29:873
-82

[186] Wang C, Schmid CH, Rones R, et al . A randomized trial of tai chi for fibromyalgia.
N Engl J Med. 2010;
363:743
-54

[187] Wang C, McAlindon T, Fielding RA, et al . A novel comparative effectiveness study of Tai Chi versus aerobic exercise for fibromyalgia: Study protocol for a randomized controlled trial.
Trials. 2015;
16:

[188] Wang C, Schmid CH, Fielding RA, et al . Effect of tai chi versus aerobic exercise for fibromyalgia: comparative effectiveness randomized controlled trial.
BMJ. 2018;
360: k851p.

[189] Winkelmann A, Häuser W, Friedel E, et al . Physiotherapy and physical therapies for fibromyalgia syndrome. Systematic review, meta-analysis and guideline.
Schmerz. 2012;
26:276
-86

[190] Wong A, Figueroa A, Sanchez-Gonzalez MA, et al . Effectiveness of Tai Chi on cardiac autonomic function and symptomatology in women with fibromyalgia: a randomized controlled trial.
J Aging Phys Act. 2017;
1
-26

[191] Yuan SL, Matsutani LA, Marques AP. Effectiveness of different styles of massage therapy in fibromyalgia: a systematic review and meta-analysis.
Man Ther. 2015;
20:257
-64

[192] Zhang XC, Chen H, Xu WT, et al . Acupuncture therapy for fibromyalgia: a systematic review and meta-analysis of randomized controlled trials.
J Pain Res. 2019;
12:527
-42

→ Aller vers SYNTHESE
 ).
). ; Fitzcharles et coll., 2013
; Fitzcharles et coll., 2013 ; Macfarlane et coll., 2016
; Macfarlane et coll., 2016 ; Petzke et coll., 2017
; Petzke et coll., 2017 ). Ce chapitre abordera sans être exhaustif les principaux travaux et évidences à l’origine des recommandations les plus récentes de prise en charge de la FM.
). Ce chapitre abordera sans être exhaustif les principaux travaux et évidences à l’origine des recommandations les plus récentes de prise en charge de la FM. ; de Bruijn et coll., 2011
; de Bruijn et coll., 2011 ; Soriano-Maldonado et coll., 2015a
; Soriano-Maldonado et coll., 2015a ).
). ). La majorité de ces tests sont valides dans le syndrome fibromyalgique (SFM) avec une bonne faisabilité et reproductibilité. Parmi eux, le Chair stand test ou test du lever de la chaise en 30 secondes et le Arm curl test sont considérés par certains comme des tests discriminatifs pouvant confirmer la présence de FM chez des patients de sexe féminin et évaluer la sévérité des symptômes (Aparicio et coll., 2013
). La majorité de ces tests sont valides dans le syndrome fibromyalgique (SFM) avec une bonne faisabilité et reproductibilité. Parmi eux, le Chair stand test ou test du lever de la chaise en 30 secondes et le Arm curl test sont considérés par certains comme des tests discriminatifs pouvant confirmer la présence de FM chez des patients de sexe féminin et évaluer la sévérité des symptômes (Aparicio et coll., 2013 ; Castro-Piñero et coll., 2017
; Castro-Piñero et coll., 2017 ).
). ), a été validé par une équipe espagnole pour utilisation dans la FM, quel que soit l’âge des patients (Carbonell-Baeza et coll., 2015
), a été validé par une équipe espagnole pour utilisation dans la FM, quel que soit l’âge des patients (Carbonell-Baeza et coll., 2015 ). Ce questionnaire évalue la condition physique en quantifiant 4 paramètres : l’endurance, l’équilibre, la force musculaire et la souplesse. Cette même équipe a également évalué la validité de l’International Fitness Scale (IFIS). Cet auto-questionnaire est constitué de 5 items évaluant le niveau de condition globale, la capacité cardiorespiratoire, la force musculaire, la vitesse, l’agilité et enfin la souplesse. Cependant, une reproductibilité modérée a été calculée à 1 semaine d’intervalle pour ce questionnaire d’auto-évaluation dans un groupe de 413 patientes (Álvarez-Gallardo et coll., 2016b
). Ce questionnaire évalue la condition physique en quantifiant 4 paramètres : l’endurance, l’équilibre, la force musculaire et la souplesse. Cette même équipe a également évalué la validité de l’International Fitness Scale (IFIS). Cet auto-questionnaire est constitué de 5 items évaluant le niveau de condition globale, la capacité cardiorespiratoire, la force musculaire, la vitesse, l’agilité et enfin la souplesse. Cependant, une reproductibilité modérée a été calculée à 1 semaine d’intervalle pour ce questionnaire d’auto-évaluation dans un groupe de 413 patientes (Álvarez-Gallardo et coll., 2016b ). Cette échelle, facile d’utilisation, reste néanmoins intéressante lorsque des mesures objectives ne sont pas réalisables.
). Cette échelle, facile d’utilisation, reste néanmoins intéressante lorsque des mesures objectives ne sont pas réalisables. ; Álvarez-Gallardo et coll., 2016b
; Álvarez-Gallardo et coll., 2016b ). Dans l’analyse subjective menée à l’aide de l’IFIS, 65 à 85 % des patientes atteintes de FM rapportent un niveau très faible ou faible de condition physique contre 8 à 50 % dans la population contrôle. Dans leurs mesures objectives, les auteurs montrent que les patientes jeunes (35-45 ans) sont celles dont la condition physique est la plus altérée comparée aux contrôles. Cette différence s’atténue dans les groupes plus âgés (45-55 et 55-65 ans). Il n’est cependant pas mentionné dans ces études le temps moyen entre les premiers symptômes et la mesure de la condition physique, ni s’ils ont été pris en charge.
). Dans l’analyse subjective menée à l’aide de l’IFIS, 65 à 85 % des patientes atteintes de FM rapportent un niveau très faible ou faible de condition physique contre 8 à 50 % dans la population contrôle. Dans leurs mesures objectives, les auteurs montrent que les patientes jeunes (35-45 ans) sont celles dont la condition physique est la plus altérée comparée aux contrôles. Cette différence s’atténue dans les groupes plus âgés (45-55 et 55-65 ans). Il n’est cependant pas mentionné dans ces études le temps moyen entre les premiers symptômes et la mesure de la condition physique, ni s’ils ont été pris en charge. ).
). ). Douze de ces études mentionnent une capacité cardiorespiratoire réduite de 12 à 35 % chez les patientes testées comparées à celles des contrôles ou à des valeurs normatives lors d’un test d’effort maximal réalisé sur cyclo-ergomètre ou tapis roulant. Les résultats des 6 autres études vont à l’encontre de ces observations. L’hétérogénéité des designs des études, incluant celle des protocoles d’évaluation utilisés (test d’effort maximal versus test d’effort sous-maximal, cyclo-ergomètre versus tapis roulant) et des groupes analysés, expliquent le plus probablement ces résultats contradictoires.
). Douze de ces études mentionnent une capacité cardiorespiratoire réduite de 12 à 35 % chez les patientes testées comparées à celles des contrôles ou à des valeurs normatives lors d’un test d’effort maximal réalisé sur cyclo-ergomètre ou tapis roulant. Les résultats des 6 autres études vont à l’encontre de ces observations. L’hétérogénéité des designs des études, incluant celle des protocoles d’évaluation utilisés (test d’effort maximal versus test d’effort sous-maximal, cyclo-ergomètre versus tapis roulant) et des groupes analysés, expliquent le plus probablement ces résultats contradictoires. ; Nielens et coll., 2000
; Nielens et coll., 2000 ; Ratter et coll., 2014
; Ratter et coll., 2014 ). D’après ces auteurs, les mesures sont probablement influencées par la motivation et/ou l’appréhension de la douleur : il est possible que la performance physique soit limitée non pas par la capacité aérobie mais par l’attente ou le niveau de peur de la douleur. Le test de marche de 6 minutes, qui est un test d’effort sous-maximal simple ne nécessitant pas d’équipement spécialisé et peu d’apprentissage, a fait l’objet de plusieurs études dans la littérature sur la FM et semble être bien toléré par les patients, au moins pendant la période de l’effort. Ce test apparaît comme une mesure valide, reproductible et sensible au changement mais non prédictif de la capacité cardio-respiratoire (VO2 max) (Pankoff et coll., 2000a
). D’après ces auteurs, les mesures sont probablement influencées par la motivation et/ou l’appréhension de la douleur : il est possible que la performance physique soit limitée non pas par la capacité aérobie mais par l’attente ou le niveau de peur de la douleur. Le test de marche de 6 minutes, qui est un test d’effort sous-maximal simple ne nécessitant pas d’équipement spécialisé et peu d’apprentissage, a fait l’objet de plusieurs études dans la littérature sur la FM et semble être bien toléré par les patients, au moins pendant la période de l’effort. Ce test apparaît comme une mesure valide, reproductible et sensible au changement mais non prédictif de la capacité cardio-respiratoire (VO2 max) (Pankoff et coll., 2000a ; Pankoff et coll., 2000b
; Pankoff et coll., 2000b ; Kaleth et coll., 2016
; Kaleth et coll., 2016 ). Une étude espagnole utilisant ce test rapporte une corrélation inverse entre le niveau de capacité cardiorespiratoire, l’allodynie de pression et la qualité de vie chez les 118 participantes (âgées de 51,9 ± 7,3 ans) (Carbonell-Baeza et coll., 2013
). Une étude espagnole utilisant ce test rapporte une corrélation inverse entre le niveau de capacité cardiorespiratoire, l’allodynie de pression et la qualité de vie chez les 118 participantes (âgées de 51,9 ± 7,3 ans) (Carbonell-Baeza et coll., 2013 ). Une autre étude espagnole observe que les patientes atteintes de FM avec un niveau élevé de capacité aérobie et de souplesse avaient un niveau de dramatisation de la douleur moindre et une efficience personnelle pour la gestion de la FM plus importante (Soriano-Maldonado et coll., 2015c
). Une autre étude espagnole observe que les patientes atteintes de FM avec un niveau élevé de capacité aérobie et de souplesse avaient un niveau de dramatisation de la douleur moindre et une efficience personnelle pour la gestion de la FM plus importante (Soriano-Maldonado et coll., 2015c ).
). ). Les participantes atteintes de FM montraient une réduction de la force musculaire non accompagnée d’une diminution de la masse musculaire comparées aux groupes contrôles sains, et ceci quel que soit l’âge (30-39 ans ; 40-49 ans ; 50-59 ans ; 60-69 ans). Par exemple, l’ensemble des groupes FM obtenait un résultat similaire à celui de femmes contrôles âgées de 85 à 89 ans au test de la chaise (chair stand test). Le sous-groupe FM de 30-39 ans obtenait des valeurs similaires à celles de femmes contrôles âgées de 60 à 69 ans. Pour les tests de flexion du bras, les femmes atteintes de FM obtenaient des valeurs similaires à celles de femmes du groupe contrôle 60-69 ans (Latorre-Roman et coll., 2015
). Les participantes atteintes de FM montraient une réduction de la force musculaire non accompagnée d’une diminution de la masse musculaire comparées aux groupes contrôles sains, et ceci quel que soit l’âge (30-39 ans ; 40-49 ans ; 50-59 ans ; 60-69 ans). Par exemple, l’ensemble des groupes FM obtenait un résultat similaire à celui de femmes contrôles âgées de 85 à 89 ans au test de la chaise (chair stand test). Le sous-groupe FM de 30-39 ans obtenait des valeurs similaires à celles de femmes contrôles âgées de 60 à 69 ans. Pour les tests de flexion du bras, les femmes atteintes de FM obtenaient des valeurs similaires à celles de femmes du groupe contrôle 60-69 ans (Latorre-Roman et coll., 2015 ).
). ). Dans une étude multicentrique suédoise menée auprès de 118 patientes atteintes de FM, une diminution de la force musculaire apparaît plus prononcée dans les membres supérieurs que dans les membres inférieurs (Larsson et coll., 2018
). Dans une étude multicentrique suédoise menée auprès de 118 patientes atteintes de FM, une diminution de la force musculaire apparaît plus prononcée dans les membres supérieurs que dans les membres inférieurs (Larsson et coll., 2018 ). Il apparaît clairement dans ce travail que la durée de la FM est corrélée à la diminution du niveau de capacité physique globale et au nombre de chutes en lien avec la diminution de la force musculaire des membres inférieurs. La réduction prématurée de force musculaire (dynapénie) dans la FM entraînerait donc une diminution de la qualité de vie avec un niveau de handicap pouvant être sévère.
). Il apparaît clairement dans ce travail que la durée de la FM est corrélée à la diminution du niveau de capacité physique globale et au nombre de chutes en lien avec la diminution de la force musculaire des membres inférieurs. La réduction prématurée de force musculaire (dynapénie) dans la FM entraînerait donc une diminution de la qualité de vie avec un niveau de handicap pouvant être sévère. ; Gerdle et coll., 2010
; Gerdle et coll., 2010 ; Aparicio et coll., 2011
; Aparicio et coll., 2011 ; Gerdle et coll., 2016
; Gerdle et coll., 2016 ).
). ).
). ; Aparicio et coll., 2013
; Aparicio et coll., 2013 ; Aparicio et coll., 2015
; Aparicio et coll., 2015 ; Soriano-Maldonado et coll., 2015b
; Soriano-Maldonado et coll., 2015b ). La sensation de raideur est souvent majorée et une augmentation significative de la raideur a été rapportée chez des patientes jeunes et d’âge moyen, mais paradoxalement pas chez les patientes plus âgées (Dierick et coll., 2011
). La sensation de raideur est souvent majorée et une augmentation significative de la raideur a été rapportée chez des patientes jeunes et d’âge moyen, mais paradoxalement pas chez les patientes plus âgées (Dierick et coll., 2011 ).
). ). Plusieurs auteurs ont mis en évidence une vitesse de marche réduite chez les patientes atteintes de FM comparées à des groupes contrôles, qui résulterait d’une diminution de la fréquence du cycle de marche, de la longueur des pas et d’une bradykinésie5
(Auvinet et coll., 2006
). Plusieurs auteurs ont mis en évidence une vitesse de marche réduite chez les patientes atteintes de FM comparées à des groupes contrôles, qui résulterait d’une diminution de la fréquence du cycle de marche, de la longueur des pas et d’une bradykinésie5
(Auvinet et coll., 2006 ; Heredia Jiménez et coll., 2009
; Heredia Jiménez et coll., 2009 ; Heredia-Jiménez et coll., 2016
; Heredia-Jiménez et coll., 2016 ). Les diminutions de la vitesse de marche et de l’agilité motrice pourraient induire une diminution des activités de la vie quotidienne et une incidence plus élevée de chutes observée dans la FM (34 à 50 % à 6 mois) (Jones et coll., 2009
). Les diminutions de la vitesse de marche et de l’agilité motrice pourraient induire une diminution des activités de la vie quotidienne et une incidence plus élevée de chutes observée dans la FM (34 à 50 % à 6 mois) (Jones et coll., 2009 ; Rutledge et coll., 2010
; Rutledge et coll., 2010 ; Goes et coll., 2012
; Goes et coll., 2012 ; Rutledge et coll., 2013
; Rutledge et coll., 2013 ).
). ).
). ). Dans une étude, la perception de l’effort mesurée par cette échelle était augmentée de façon significative chez 30 patientes souffrant de FM lors d’un test d’effort sous-maximal sur cyclo-ergomètre comparé à 67 femmes contrôles de même âge alors que celui de la capacité aérobie était similaire (tableau 14.II
). Dans une étude, la perception de l’effort mesurée par cette échelle était augmentée de façon significative chez 30 patientes souffrant de FM lors d’un test d’effort sous-maximal sur cyclo-ergomètre comparé à 67 femmes contrôles de même âge alors que celui de la capacité aérobie était similaire (tableau 14.II ) (Nielens et coll., 2000
) (Nielens et coll., 2000 ). Des résultats identiques ont été observés lors de la réalisation de tests de marche de 500 mètres, de tests « monter un escalier de 60 marches », de mesure de la force maximale du quadriceps ou encore lors d’activités de la vie quotidienne (Bachasson et coll., 2013
). Des résultats identiques ont été observés lors de la réalisation de tests de marche de 500 mètres, de tests « monter un escalier de 60 marches », de mesure de la force maximale du quadriceps ou encore lors d’activités de la vie quotidienne (Bachasson et coll., 2013 ; Palstam et coll., 2014
; Palstam et coll., 2014 ; Huijnen et coll., 2015
; Huijnen et coll., 2015 ). L’amplification de la perception de l’effort apparaît comme une caractéristique sémiologique majeure de la FM. Chez les patients souffrant de FM, il semblerait qu’il faille éviter de « forcer » et de dépasser ses limites : l’effort perçu dans les programmes de rééducation devrait être considéré comme léger (2) à modéré (3) (Nielens et Plaghki, 1994
). L’amplification de la perception de l’effort apparaît comme une caractéristique sémiologique majeure de la FM. Chez les patients souffrant de FM, il semblerait qu’il faille éviter de « forcer » et de dépasser ses limites : l’effort perçu dans les programmes de rééducation devrait être considéré comme léger (2) à modéré (3) (Nielens et Plaghki, 1994 ; Mengshoel et coll., 1995
; Mengshoel et coll., 1995 ; Kosek et coll., 1996
; Kosek et coll., 1996 ; Maquet et coll., 2002
; Maquet et coll., 2002 ; Staud et coll., 2005
; Staud et coll., 2005 ). Une étude espagnole récente a montré que l’échelle de Borg est valide et modérément reproductible pour monitorer l’intensité des exercices chez les femmes souffrant de FM. Celle-ci semble par ailleurs capable de discriminer le niveau d’effort perçu avec l’intensité des douleurs provoquées par l’exercice sur tapis roulant, ce qui est intéressant dans le cadre d’une prise en charge thérapeutique basée sur l’activité physique (voir paragraphe « Activités physiques adaptées, rééducation fonctionnelle et syndrome fibromyalgique ») (Soriano-Maldonado et coll., 2015c
). Une étude espagnole récente a montré que l’échelle de Borg est valide et modérément reproductible pour monitorer l’intensité des exercices chez les femmes souffrant de FM. Celle-ci semble par ailleurs capable de discriminer le niveau d’effort perçu avec l’intensité des douleurs provoquées par l’exercice sur tapis roulant, ce qui est intéressant dans le cadre d’une prise en charge thérapeutique basée sur l’activité physique (voir paragraphe « Activités physiques adaptées, rééducation fonctionnelle et syndrome fibromyalgique ») (Soriano-Maldonado et coll., 2015c ).
). )
) ; Plaghki, 1997
; Plaghki, 1997 ; Nielens et coll., 2000
; Nielens et coll., 2000 ).
). ; van Koulil et coll., 2010
; van Koulil et coll., 2010 ; van Koulil et coll., 2011
; van Koulil et coll., 2011 ). Ceux avec un niveau d’appréhension du mouvement élevé rapportent un niveau de douleur plus important, un plus grand nombre de points sensibles et un niveau plus élevé de répercussions fonctionnelles, de dramatisation, d’hypervigilance et d’émotions négatives (de Gier et coll., 2003
). Ceux avec un niveau d’appréhension du mouvement élevé rapportent un niveau de douleur plus important, un plus grand nombre de points sensibles et un niveau plus élevé de répercussions fonctionnelles, de dramatisation, d’hypervigilance et d’émotions négatives (de Gier et coll., 2003 ).
). ). Les propriétés psychométriques de l’échelle Tampa Scale for Kinesiophobia (TSK), qui permet d’évaluer l’indice de kinésiophobie, ont été étudiées essentiellement chez des sujets présentant des troubles musculo-squelettiques mais aussi chez des femmes souffrant de FM (Roelofs et coll., 2004
). Les propriétés psychométriques de l’échelle Tampa Scale for Kinesiophobia (TSK), qui permet d’évaluer l’indice de kinésiophobie, ont été étudiées essentiellement chez des sujets présentant des troubles musculo-squelettiques mais aussi chez des femmes souffrant de FM (Roelofs et coll., 2004 ; Roelofs et coll., 2007
; Roelofs et coll., 2007 ; Roelofs et coll., 2011
; Roelofs et coll., 2011 ). Dans leur cohorte de 233 patientes souffrant de FM, Turk et coll. ont montré que le score total de TSK était faiblement mais significativement corrélé au niveau de handicap perçu, à la sévérité des douleurs, à une humeur dépressive, et inversement corrélé à la performance sur tapis roulant (Turk et coll., 2004
). Dans leur cohorte de 233 patientes souffrant de FM, Turk et coll. ont montré que le score total de TSK était faiblement mais significativement corrélé au niveau de handicap perçu, à la sévérité des douleurs, à une humeur dépressive, et inversement corrélé à la performance sur tapis roulant (Turk et coll., 2004 ).
). ; Kirkley et Fisher, 1999
; Kirkley et Fisher, 1999 ; Oakley et coll., 2002
; Oakley et coll., 2002 ; Bjorkdahl et coll., 2006
; Bjorkdahl et coll., 2006 ; Fisher et Jones, 2010
; Fisher et Jones, 2010 ). Le modèle de mesure AMPS a intégré l’analyse de Rasch, qui permet des mesures de la qualité de performance en lien avec les activités quotidiennes (unité : logits). Deux mesures séparées sont rapportées : une pour la quantification des capacités motrices des activités de la vie quotidienne (AMPS-Motors), c’est-à-dire avec quel niveau d’effort et/ou de fatigue la personne réalise les tâches de la vie quotidienne ; l’autre pour les capacités exécutives avec mesure de l’efficience de réalisation et d’organisation des activités (AMPS-Process).
). Le modèle de mesure AMPS a intégré l’analyse de Rasch, qui permet des mesures de la qualité de performance en lien avec les activités quotidiennes (unité : logits). Deux mesures séparées sont rapportées : une pour la quantification des capacités motrices des activités de la vie quotidienne (AMPS-Motors), c’est-à-dire avec quel niveau d’effort et/ou de fatigue la personne réalise les tâches de la vie quotidienne ; l’autre pour les capacités exécutives avec mesure de l’efficience de réalisation et d’organisation des activités (AMPS-Process). ). Seul 5 % des patientes atteintes de FM avaient des mesures normales. La mesure moyenne de capacités motrices (AMPS-Motor) était de 1,02 logits dans le groupe FM, significativement inférieure à la valeur de 1,27 pour les patients atteints de CWP. Les deux populations présentaient des mesures moyennes inférieures à la valeur moyenne rapportée pour des contrôles de la dernière tranche d’âge évaluée (1,90 pour les 80-103 ans). Un total de 97,5 % de la population fibromyalgique étudiée se situe sous le seuil critique de 2 sur l’échelle capacités motrices (AMPS-Motor), et 44,7 % sous le seuil critique de 1, ce qui indique un sens de l’effort et/ou de fatigue particulièrement majoré dans la réalisation de tâches de la vie quotidienne. Un total de 43,7 % de la population fibromyalgique étudiée se situait sous le seuil critique de 1 pour l’échelle capacités exécutives (AMPS-Process), indiquant une inefficience dans la performance des tâches et un besoin potentiel d’assistance. Cependant, il est nécessaire d’indiquer que ces échelles n’incluent pas l’évaluation de l’atteinte des fonctions cognitives, qui peut interférer avec les capacités fonctionnelles. Mentionnons également que cette étude a été réalisée dans un centre spécialisé tertiaire et que la population n’est pas nécessairement représentative : il est rapporté que les patients souffrant de CWP ou de FM et suivis dans les centres spécialisés tertiaires ont des niveaux de sévérité de la douleur et d’impact fonctionnel plus importants (Coster et coll., 2008
). Seul 5 % des patientes atteintes de FM avaient des mesures normales. La mesure moyenne de capacités motrices (AMPS-Motor) était de 1,02 logits dans le groupe FM, significativement inférieure à la valeur de 1,27 pour les patients atteints de CWP. Les deux populations présentaient des mesures moyennes inférieures à la valeur moyenne rapportée pour des contrôles de la dernière tranche d’âge évaluée (1,90 pour les 80-103 ans). Un total de 97,5 % de la population fibromyalgique étudiée se situe sous le seuil critique de 2 sur l’échelle capacités motrices (AMPS-Motor), et 44,7 % sous le seuil critique de 1, ce qui indique un sens de l’effort et/ou de fatigue particulièrement majoré dans la réalisation de tâches de la vie quotidienne. Un total de 43,7 % de la population fibromyalgique étudiée se situait sous le seuil critique de 1 pour l’échelle capacités exécutives (AMPS-Process), indiquant une inefficience dans la performance des tâches et un besoin potentiel d’assistance. Cependant, il est nécessaire d’indiquer que ces échelles n’incluent pas l’évaluation de l’atteinte des fonctions cognitives, qui peut interférer avec les capacités fonctionnelles. Mentionnons également que cette étude a été réalisée dans un centre spécialisé tertiaire et que la population n’est pas nécessairement représentative : il est rapporté que les patients souffrant de CWP ou de FM et suivis dans les centres spécialisés tertiaires ont des niveaux de sévérité de la douleur et d’impact fonctionnel plus importants (Coster et coll., 2008 ).
). ). Cette étude présente des limites, en particulier dans le nombre des études croisées menées. Cependant, la taille de l’échantillon est élevée (n = 424) et intègre des mesures de performance physique valides et reproductibles. Les auteurs soulignent l’intérêt d’une classification basée à la fois sur la condition physique globale et le fonctionnement psychologique (bien-être subjectif) pour mettre en place des interventions personnalisées.
). Cette étude présente des limites, en particulier dans le nombre des études croisées menées. Cependant, la taille de l’échantillon est élevée (n = 424) et intègre des mesures de performance physique valides et reproductibles. Les auteurs soulignent l’intérêt d’une classification basée à la fois sur la condition physique globale et le fonctionnement psychologique (bien-être subjectif) pour mettre en place des interventions personnalisées. ). Ces volontaires ont développé également des symptômes de douleurs musculaires s’accompagnant de raideur matinale et de sommeil non réparateur. Les seuls volontaires qui n’ont pas développé ces symptômes étaient des sujets qui avaient une capacité cardiovasculaire élevée comme par exemple des sujets marathoniens. Suite à ces observations, plusieurs auteurs ont postulé que le fait d’améliorer la capacité cardiovasculaire pouvait améliorer les symptômes et la qualité de vie dans le SFM.
). Ces volontaires ont développé également des symptômes de douleurs musculaires s’accompagnant de raideur matinale et de sommeil non réparateur. Les seuls volontaires qui n’ont pas développé ces symptômes étaient des sujets qui avaient une capacité cardiovasculaire élevée comme par exemple des sujets marathoniens. Suite à ces observations, plusieurs auteurs ont postulé que le fait d’améliorer la capacité cardiovasculaire pouvait améliorer les symptômes et la qualité de vie dans le SFM. ). Cette étude évaluait les effets d’exercices aérobies sur cyclo-ergomètre d’intensité modérée à élevée, 60 min 3 fois par semaine pendant 20 semaines (avec comme critère d’inclusion la réalisation d’un test fonctionnel de base sur tapis roulant). Les patients souffrant de FM dans le groupe « exercice aérobie » ont amélioré leur capacité fonctionnelle, ont augmenté le seuil de pression douloureuse et ont rapporté une amélioration de leur bien-être global comparé à un groupe pratiquant des exercices d’étirement.
). Cette étude évaluait les effets d’exercices aérobies sur cyclo-ergomètre d’intensité modérée à élevée, 60 min 3 fois par semaine pendant 20 semaines (avec comme critère d’inclusion la réalisation d’un test fonctionnel de base sur tapis roulant). Les patients souffrant de FM dans le groupe « exercice aérobie » ont amélioré leur capacité fonctionnelle, ont augmenté le seuil de pression douloureuse et ont rapporté une amélioration de leur bien-être global comparé à un groupe pratiquant des exercices d’étirement. ). Ils précisent que la prescription d’exercices aérobies devrait être réalisée sur mesure en fonction de la ligne de base du patient, de la sévérité des symptômes et de la tolérance à l’exercice, une douleur post-effort potentielle pouvant avoir un effet délétère.
). Ils précisent que la prescription d’exercices aérobies devrait être réalisée sur mesure en fonction de la ligne de base du patient, de la sévérité des symptômes et de la tolérance à l’exercice, une douleur post-effort potentielle pouvant avoir un effet délétère. ). À noter qu’ils ont inclus des études associant exercices aérobies à d’autres activités physiques comme des exercices de renforcement et des exercices en milieu aquatique. Les exercices aérobies diminuent de façon significative le niveau de douleur mais également la fatigue et l’humeur dépressive, et améliorent la qualité de vie et la condition physique en fin de traitement. Dans le suivi post-traitement, les effets des exercices aérobies se maintiennent pour la condition physique, la qualité de vie et l’humeur dépressive. La qualité du sommeil n’est pas améliorée tant en fin de traitement que lors du suivi post-traitement (Häuser et coll., 2010a
). À noter qu’ils ont inclus des études associant exercices aérobies à d’autres activités physiques comme des exercices de renforcement et des exercices en milieu aquatique. Les exercices aérobies diminuent de façon significative le niveau de douleur mais également la fatigue et l’humeur dépressive, et améliorent la qualité de vie et la condition physique en fin de traitement. Dans le suivi post-traitement, les effets des exercices aérobies se maintiennent pour la condition physique, la qualité de vie et l’humeur dépressive. La qualité du sommeil n’est pas améliorée tant en fin de traitement que lors du suivi post-traitement (Häuser et coll., 2010a ). Il n’existe pas d’évidence de supériorité d’un traitement entre exercices réalisés à sec ou dans l’eau. Les exercices aérobies sont efficients s’ils sont réalisés 2 à 3 fois par semaine sur au moins 4 à 6 semaines et à une intensité légère à modérée. Une trop faible intensité (en dessous de 50 % de la fréquence cardiaque maximale) des exercices pratiqués n’est pas efficiente. La qualité méthodologique des études est très variable mais cependant l’effet sur le niveau de douleur est robuste malgré des biais méthodologiques. L’évidence de l’efficacité d’exercices aérobies chez les hommes atteints de FM est limitée, vu leur très faible représentation dans les études.
). Il n’existe pas d’évidence de supériorité d’un traitement entre exercices réalisés à sec ou dans l’eau. Les exercices aérobies sont efficients s’ils sont réalisés 2 à 3 fois par semaine sur au moins 4 à 6 semaines et à une intensité légère à modérée. Une trop faible intensité (en dessous de 50 % de la fréquence cardiaque maximale) des exercices pratiqués n’est pas efficiente. La qualité méthodologique des études est très variable mais cependant l’effet sur le niveau de douleur est robuste malgré des biais méthodologiques. L’évidence de l’efficacité d’exercices aérobies chez les hommes atteints de FM est limitée, vu leur très faible représentation dans les études. ). Ces auteurs observent une amélioration faible mais significative de la qualité de vie globale dans les deux types d’analyses. Des recherches additionnelles sont nécessaires pour confirmer ces résultats chez les hommes souffrant de FM d’une part, et d’autre part pour optimaliser le programme d’exercices dans la FM en termes d’intensité, de durée, de fréquence et de progressivité.
). Ces auteurs observent une amélioration faible mais significative de la qualité de vie globale dans les deux types d’analyses. Des recherches additionnelles sont nécessaires pour confirmer ces résultats chez les hommes souffrant de FM d’une part, et d’autre part pour optimaliser le programme d’exercices dans la FM en termes d’intensité, de durée, de fréquence et de progressivité. ). Si les résultats concernant l’effet d’une activité physique étaient positifs sur plusieurs critères évalués (douleur, capacité physique, fonctionnement multidimensionnel), l’hétérogénéité des données ne leur a pas permis de réaliser une méta-analyse et aucune conclusion n’a pu être émise sur les modalités de pratique les plus efficaces. En 2017, Bidonde et coll. (2017
). Si les résultats concernant l’effet d’une activité physique étaient positifs sur plusieurs critères évalués (douleur, capacité physique, fonctionnement multidimensionnel), l’hétérogénéité des données ne leur a pas permis de réaliser une méta-analyse et aucune conclusion n’a pu être émise sur les modalités de pratique les plus efficaces. En 2017, Bidonde et coll. (2017 ) ont réalisé une méta-analyse sur l’effet des exercices aérobies qui inclut 13 RCT (189 patients atteints de FM dont 61 % sont des femmes (âge moyen de 41 ans) de différents pays (Canada, États-Unis, Brésil, Espagne, Grande-Bretagne, Suède, Norvège et Turquie) (Bidonde et coll., 2017
) ont réalisé une méta-analyse sur l’effet des exercices aérobies qui inclut 13 RCT (189 patients atteints de FM dont 61 % sont des femmes (âge moyen de 41 ans) de différents pays (Canada, États-Unis, Brésil, Espagne, Grande-Bretagne, Suède, Norvège et Turquie) (Bidonde et coll., 2017 ). La plupart des participants n’ont pas fait d’exercice avant l’étude et les exercices aérobies proposés sont de la marche, du vélo, de la course ou des exercices aérobies à faible impact musculaire ou articulaire. Les niveaux d’exercice sont initialement d’intensité légère et sont augmentés graduellement, et les programmes sont supervisés. Le groupe ayant réalisé des exercices aérobies est comparé à un groupe contrôle (liste d’attente, activités habituelles, traitement habituel). Les programmes d’exercices d’une durée de 35 min s’étendent sur 6 à 24 semaines avec une fréquence de 2 à 3 fois par semaine. Les analyses en sous-groupe dans cette méta-analyse ne sont pas possibles, ni l’évaluation du lien dose-réponse. Seules 4 études sur 13 incluent des interventions congruentes avec les recommandations de l’American College of Sports Medicine (ACSM) qui sont de 150 min/semaine d’exercices d’intensité modérée (Garber et coll., 2011
). La plupart des participants n’ont pas fait d’exercice avant l’étude et les exercices aérobies proposés sont de la marche, du vélo, de la course ou des exercices aérobies à faible impact musculaire ou articulaire. Les niveaux d’exercice sont initialement d’intensité légère et sont augmentés graduellement, et les programmes sont supervisés. Le groupe ayant réalisé des exercices aérobies est comparé à un groupe contrôle (liste d’attente, activités habituelles, traitement habituel). Les programmes d’exercices d’une durée de 35 min s’étendent sur 6 à 24 semaines avec une fréquence de 2 à 3 fois par semaine. Les analyses en sous-groupe dans cette méta-analyse ne sont pas possibles, ni l’évaluation du lien dose-réponse. Seules 4 études sur 13 incluent des interventions congruentes avec les recommandations de l’American College of Sports Medicine (ACSM) qui sont de 150 min/semaine d’exercices d’intensité modérée (Garber et coll., 2011 ). Les auteurs de cette méta-analyse concluent que l’exercice aérobie améliore la qualité de vie, la douleur, la raideur et la capacité physique, mais ne semble pas avoir d’effet sur la fatigue (tableau 14.III
). Les auteurs de cette méta-analyse concluent que l’exercice aérobie améliore la qualité de vie, la douleur, la raideur et la capacité physique, mais ne semble pas avoir d’effet sur la fatigue (tableau 14.III ).
). ).
). )
) ; King et coll., 2002
; King et coll., 2002 ; Finset et coll., 2004
; Finset et coll., 2004 ; Sencan et coll., 2004
; Sencan et coll., 2004 ; Kayo et coll., 2012a
; Kayo et coll., 2012a ). L’évidence sur le long terme montre que les bénéfices pour le niveau de douleur et la fonctionnalité persistent, mais pas ceux pour la qualité de vie ou la fatigue. L’information sur les activités des participants pendant cette période de temps n’est cependant pas disponible et il n’est pas certain que seule l’intervention thérapeutique basée sur les exercices aérobies produise ces effets bénéfiques.
). L’évidence sur le long terme montre que les bénéfices pour le niveau de douleur et la fonctionnalité persistent, mais pas ceux pour la qualité de vie ou la fatigue. L’information sur les activités des participants pendant cette période de temps n’est cependant pas disponible et il n’est pas certain que seule l’intervention thérapeutique basée sur les exercices aérobies produise ces effets bénéfiques. ; Valim et coll., 2003
; Valim et coll., 2003 ; Rooks et coll., 2007b
; Rooks et coll., 2007b ; Mannerkorpi et coll., 2010b
; Mannerkorpi et coll., 2010b ). La mesure du nombre de pas par jour permet d’objectiver de façon simple et compréhensible le niveau d’activité physique, et l’utilisation de pédomètres ou accéléromètres est nouvelle dans le champ de la recherche sur la FM.
). La mesure du nombre de pas par jour permet d’objectiver de façon simple et compréhensible le niveau d’activité physique, et l’utilisation de pédomètres ou accéléromètres est nouvelle dans le champ de la recherche sur la FM. ). Les personnes étudiées étaient considérées comme sédentaires, pratiquant 4 019 ± 1 530 pas par jour9
. Le fait d’augmenter le nombre de pas d’un ordre de 1 000 par jour était associé de façon significative à une amélioration de la fonction physique auto-rapportée, de la condition physique et de l’humeur dépressive sans exacerbation de l’intensité de la douleur (Kaleth et coll., 2014
). Les personnes étudiées étaient considérées comme sédentaires, pratiquant 4 019 ± 1 530 pas par jour9
. Le fait d’augmenter le nombre de pas d’un ordre de 1 000 par jour était associé de façon significative à une amélioration de la fonction physique auto-rapportée, de la condition physique et de l’humeur dépressive sans exacerbation de l’intensité de la douleur (Kaleth et coll., 2014 ).
). ). Après 12 mois, le nombre de pas quotidiens dans le groupe « style de vie et marche » restait 44 % supérieur à la ligne de base mais le nombre d’abandons était élevé.
). Après 12 mois, le nombre de pas quotidiens dans le groupe « style de vie et marche » restait 44 % supérieur à la ligne de base mais le nombre d’abandons était élevé. ). La plus grande efficacité observée pour la marche nordique dans cette étude peut s’expliquer par l’utilisation des bâtons de marche nordique, qui peut diminuer la charge corporelle au niveau des membres inférieurs, et une meilleure activation des muscles du tronc et des membres supérieurs ce qui permet in fine un meilleur équilibre et une diminution du risque de chutes (Jones, 2011
). La plus grande efficacité observée pour la marche nordique dans cette étude peut s’expliquer par l’utilisation des bâtons de marche nordique, qui peut diminuer la charge corporelle au niveau des membres inférieurs, et une meilleure activation des muscles du tronc et des membres supérieurs ce qui permet in fine un meilleur équilibre et une diminution du risque de chutes (Jones, 2011 ).
). ). L’anticipation de la douleur et de la fatigue perçues pendant la marche se refléterait dans la peur du mouvement, provoquant un comportement d’évitement. Il semble néanmoins que les patients souffrant de FM aient une forte adhérence aux interventions basées sur la marche. Une revue systématique et méta-analyse menée sur 19 essais avec un total de 983 participants (96,8 % de femmes) montre une adhérence moyenne de 73 à 87,20 % aux exercices supervisés (Sanz-Baños et coll., 2017
). L’anticipation de la douleur et de la fatigue perçues pendant la marche se refléterait dans la peur du mouvement, provoquant un comportement d’évitement. Il semble néanmoins que les patients souffrant de FM aient une forte adhérence aux interventions basées sur la marche. Une revue systématique et méta-analyse menée sur 19 essais avec un total de 983 participants (96,8 % de femmes) montre une adhérence moyenne de 73 à 87,20 % aux exercices supervisés (Sanz-Baños et coll., 2017 ).
). ; Faigenbaum et coll., 2009
; Faigenbaum et coll., 2009 ). La composante progressive de l’entraînement en résistance est fondamentale (encadré 1) : si la charge ou le volume (répétitions) ne sont pas augmentés de façon temporelle, les progrès sont très limités (Busch et coll., 2013
). La composante progressive de l’entraînement en résistance est fondamentale (encadré 1) : si la charge ou le volume (répétitions) ne sont pas augmentés de façon temporelle, les progrès sont très limités (Busch et coll., 2013 ).
). ) : il peut normaliser la réponse au stress et réduire la perception de la douleur, l’anxiété, et l’humeur dépressive.
) : il peut normaliser la réponse au stress et réduire la perception de la douleur, l’anxiété, et l’humeur dépressive. ). Seize à 21 semaines d’entraînement en endurance chez 95 femmes souffrant de FM ont montré un effet positif sur la fonction multidimensionnelle du FIQ (26 % d’amélioration soit un effet modéré), l’évaluation globale du patient (91 % d’amélioration du Patient Global Impression of Change ou PGIC, soit un effet substantiel), la douleur et la fatigue (29 % et plus de 33 % respectivement, effet modéré) et la force musculaire (25 %, effet modéré).
). Seize à 21 semaines d’entraînement en endurance chez 95 femmes souffrant de FM ont montré un effet positif sur la fonction multidimensionnelle du FIQ (26 % d’amélioration soit un effet modéré), l’évaluation globale du patient (91 % d’amélioration du Patient Global Impression of Change ou PGIC, soit un effet substantiel), la douleur et la fatigue (29 % et plus de 33 % respectivement, effet modéré) et la force musculaire (25 %, effet modéré). ). Des groupes de 5 à 7 femmes ont pratiqué ensemble l’exercice en résistance sous la supervision d’un kinésithérapeute expérimenté 2 fois par semaine pendant 15 semaines. La charge de départ était basse : 40 % d’une répétition maximale, c’est-à-dire le poids le plus lourd que la personne peut porter ou bouger dans une seule contraction, et lentement ajusté à 80 % d’une répétition maximale. Les patients pouvaient décliner d’augmenter la charge s’ils n’étaient pas certains de la gérer. À la fin du programme de 15 semaines, le groupe « entraînement en résistance » démontre une amélioration significative de la force musculaire et de l’extension du genou, de la flexion du coude, du test de marche de 6 min et du niveau d’intensité de la douleur, et de leur qualité de vie (FIQ) comparé au groupe d’apprentissage de la relaxation. Les auteurs observent également une amélioration significative du handicap perçu lié à la douleur (Pain Disability Index ou PDI et PGIC). Seuls 7 % des sujets du groupe exercice en résistance mentionnent des effets secondaires. Les auteurs concluent que l’entraînement en résistance améliore la fonction multidimensionnelle, la douleur, l’allodynie à la pression et la force musculaire dans la FM. Enfin, l’acceptation de la douleur évaluée par le Chronic Pain Acceptance Questionnaire (CPAQ) est améliorée de façon significative en fin de traitement, et reste le seul paramètre significativement amélioré après 13 à 18 mois. Une raison probable de l’absence d’effet à long terme serait que le niveau d’exercices en résistance décline après l’intervention en raison de difficultés pour les personnes à poursuivre la réalisation de ces exercices (besoin de supervision continue, difficultés à prioriser l’exercice dans la vie quotidienne, coût d’inscription à des clubs de sport, etc.).
). Des groupes de 5 à 7 femmes ont pratiqué ensemble l’exercice en résistance sous la supervision d’un kinésithérapeute expérimenté 2 fois par semaine pendant 15 semaines. La charge de départ était basse : 40 % d’une répétition maximale, c’est-à-dire le poids le plus lourd que la personne peut porter ou bouger dans une seule contraction, et lentement ajusté à 80 % d’une répétition maximale. Les patients pouvaient décliner d’augmenter la charge s’ils n’étaient pas certains de la gérer. À la fin du programme de 15 semaines, le groupe « entraînement en résistance » démontre une amélioration significative de la force musculaire et de l’extension du genou, de la flexion du coude, du test de marche de 6 min et du niveau d’intensité de la douleur, et de leur qualité de vie (FIQ) comparé au groupe d’apprentissage de la relaxation. Les auteurs observent également une amélioration significative du handicap perçu lié à la douleur (Pain Disability Index ou PDI et PGIC). Seuls 7 % des sujets du groupe exercice en résistance mentionnent des effets secondaires. Les auteurs concluent que l’entraînement en résistance améliore la fonction multidimensionnelle, la douleur, l’allodynie à la pression et la force musculaire dans la FM. Enfin, l’acceptation de la douleur évaluée par le Chronic Pain Acceptance Questionnaire (CPAQ) est améliorée de façon significative en fin de traitement, et reste le seul paramètre significativement amélioré après 13 à 18 mois. Une raison probable de l’absence d’effet à long terme serait que le niveau d’exercices en résistance décline après l’intervention en raison de difficultés pour les personnes à poursuivre la réalisation de ces exercices (besoin de supervision continue, difficultés à prioriser l’exercice dans la vie quotidienne, coût d’inscription à des clubs de sport, etc.). ; Hakkinen et coll., 2002
; Hakkinen et coll., 2002 ; Jones et coll., 2002
; Jones et coll., 2002 ; Valkeinen et coll., 2004
; Valkeinen et coll., 2004 ; Valkeinen et coll., 2005
; Valkeinen et coll., 2005 ; Bircan et coll., 2008
; Bircan et coll., 2008 ; Kayo et coll., 2012b
; Kayo et coll., 2012b ). Parmi ces études, celle menée par Hakkinen et coll. en 2001
). Parmi ces études, celle menée par Hakkinen et coll. en 2001 montre que 21 patientes (39 ± 6 ans) d’un groupe entraînement en résistance ont vu leur capacité musculaire portée au niveau du groupe contrôle du même âge, ce qui indique une capacité à l’entraînement en résistance des patientes souffrant de FM similaire à celle de personnes en bonne santé. De façon similaire, Valkeinen et coll. en 2008
montre que 21 patientes (39 ± 6 ans) d’un groupe entraînement en résistance ont vu leur capacité musculaire portée au niveau du groupe contrôle du même âge, ce qui indique une capacité à l’entraînement en résistance des patientes souffrant de FM similaire à celle de personnes en bonne santé. De façon similaire, Valkeinen et coll. en 2008 observent une amélioration significative de la condition physique suite à un entraînement en résistance chez des femmes post-ménopausées souffrant de FM comparées à des contrôles (Valkeinen et coll., 2008
observent une amélioration significative de la condition physique suite à un entraînement en résistance chez des femmes post-ménopausées souffrant de FM comparées à des contrôles (Valkeinen et coll., 2008 ). Enfin, aucune étude n’a été réalisée chez des patients masculins.
). Enfin, aucune étude n’a été réalisée chez des patients masculins. ). Les exercices en résistance ont montré une amélioration significative plus rapide et plus grande du niveau de perception de la douleur et de la force musculaire que les exercices d’étirement. Les deux groupes ont montré une amélioration de la qualité de vie (mesurée à l’aide du FIQ et du SF-36) et le groupe étirement a montré une amélioration plus importante du niveau d’anxiété. Dans une étude RCT réalisée auprès de 67 patientes, l’amélioration du handicap perçu lié à la douleur, mesuré par l’échelle PDI, suite à un programme progressif d’exercices en résistance sur 15 semaines, s’accompagnait d’une nette diminution des croyances peur-évitement en lien avec l’activité physique (Palstam et coll., 2016
). Les exercices en résistance ont montré une amélioration significative plus rapide et plus grande du niveau de perception de la douleur et de la force musculaire que les exercices d’étirement. Les deux groupes ont montré une amélioration de la qualité de vie (mesurée à l’aide du FIQ et du SF-36) et le groupe étirement a montré une amélioration plus importante du niveau d’anxiété. Dans une étude RCT réalisée auprès de 67 patientes, l’amélioration du handicap perçu lié à la douleur, mesuré par l’échelle PDI, suite à un programme progressif d’exercices en résistance sur 15 semaines, s’accompagnait d’une nette diminution des croyances peur-évitement en lien avec l’activité physique (Palstam et coll., 2016 ).
). ). L’exercice excentrique (entre autres de pliométrie) est connu pour produire un niveau plus élevé de DOMS, mais aucune étude à ce jour ne permet de le déconseiller dans la FM (Busch et coll., 2013
). L’exercice excentrique (entre autres de pliométrie) est connu pour produire un niveau plus élevé de DOMS, mais aucune étude à ce jour ne permet de le déconseiller dans la FM (Busch et coll., 2013 ). Une étude brésilienne rapporte une association positive entre niveau de perception de l’effort et de douleur immédiatement après l’exercice en résistance dans la FM, suggérant que plus bas sera perçu l’effort, plus faible sera l’intensité de la douleur après l’exercice (da Cunha Ribeiro et coll., 2018
). Une étude brésilienne rapporte une association positive entre niveau de perception de l’effort et de douleur immédiatement après l’exercice en résistance dans la FM, suggérant que plus bas sera perçu l’effort, plus faible sera l’intensité de la douleur après l’exercice (da Cunha Ribeiro et coll., 2018 ).
). ). Dans cette même étude, la combinaison d’exercices d’étirement et de renforcement musculaire (45 à 60 min, 2 à 3 fois par semaine pendant 3 à 6 mois) était la méthode la plus efficiente pour réduire les symptômes dépressifs associés à la FM.
). Dans cette même étude, la combinaison d’exercices d’étirement et de renforcement musculaire (45 à 60 min, 2 à 3 fois par semaine pendant 3 à 6 mois) était la méthode la plus efficiente pour réduire les symptômes dépressifs associés à la FM. ). L’évidence d’amélioration significative de la douleur, de la fatigue, de la fonction physique et de la qualité de vie chez des patients souffrant de FM qui s’impliquent dans un programme d’étirements est très faible à faible. Il faut mentionner que l’intensité des étirements n’est pas mentionnée dans la plupart des études analysées. Parmi celles-ci, une seule, publiée en portugais, a étudié la raideur musculaire (à l’aide du FIQ), et ceci sur un petit nombre de patients. Les auteurs de la revue Cochrane mentionnent un taux d’abandon de 18 % pour les programmes d’étirements contre 19 % pour les programmes exercices aérobies et soulignent l’absence d’information concernant les blessures potentielles.
). L’évidence d’amélioration significative de la douleur, de la fatigue, de la fonction physique et de la qualité de vie chez des patients souffrant de FM qui s’impliquent dans un programme d’étirements est très faible à faible. Il faut mentionner que l’intensité des étirements n’est pas mentionnée dans la plupart des études analysées. Parmi celles-ci, une seule, publiée en portugais, a étudié la raideur musculaire (à l’aide du FIQ), et ceci sur un petit nombre de patients. Les auteurs de la revue Cochrane mentionnent un taux d’abandon de 18 % pour les programmes d’étirements contre 19 % pour les programmes exercices aérobies et soulignent l’absence d’information concernant les blessures potentielles. ; Bennett et coll., 2012
; Bennett et coll., 2012 ).
). ).
). ). Sur les 84 études parcourues, seulement 16 (866 femmes et 15 hommes souffrant de FM) ont été retenues sur la base d’une immersion des individus dans l’eau plus de 50 % du temps d’exercice. Les exercices étaient mixtes (aérobies, d’étirement, en résistance, relaxation), la température de l’eau était entre 27 et 37 oC et la durée du programme était de 13 semaines (60 min, 1 à 3 fois par semaine). Les résultats montrent une amélioration statistiquement significative pour toutes les mesures (fonction multidimensionnelle NNT11
5, fonction physique perçue NNT 6, douleur NNT 5, raideur NNT 3, force musculaire NNT 4, capacité cardiovasculaire 37 mètres sur le test de marche de 6 min). La force musculaire et la raideur étaient les paramètres les plus fortement améliorés (37 et 27 % respectivement). Dans toutes ces études, les exercices étaient supervisés et les prévalences d’abandon n’étaient pas plus élevées que celles des groupes contrôles (de 1/28 à 9/66, risque relatif de 1,13).
). Sur les 84 études parcourues, seulement 16 (866 femmes et 15 hommes souffrant de FM) ont été retenues sur la base d’une immersion des individus dans l’eau plus de 50 % du temps d’exercice. Les exercices étaient mixtes (aérobies, d’étirement, en résistance, relaxation), la température de l’eau était entre 27 et 37 oC et la durée du programme était de 13 semaines (60 min, 1 à 3 fois par semaine). Les résultats montrent une amélioration statistiquement significative pour toutes les mesures (fonction multidimensionnelle NNT11
5, fonction physique perçue NNT 6, douleur NNT 5, raideur NNT 3, force musculaire NNT 4, capacité cardiovasculaire 37 mètres sur le test de marche de 6 min). La force musculaire et la raideur étaient les paramètres les plus fortement améliorés (37 et 27 % respectivement). Dans toutes ces études, les exercices étaient supervisés et les prévalences d’abandon n’étaient pas plus élevées que celles des groupes contrôles (de 1/28 à 9/66, risque relatif de 1,13). ). Les auteurs mentionnent cependant que les études analysées présentent un risque élevé de biais. Ils déplorent les moyens de standardisation des outils de preuve utilisés, la variation des programmes thérapeutiques, le temps du suivi et une information incomplète. Aussi, l’évidence est insuffisante pour affirmer que ce type d’approche est bénéfique pour l’ensemble des patients souffrant de FM.
). Les auteurs mentionnent cependant que les études analysées présentent un risque élevé de biais. Ils déplorent les moyens de standardisation des outils de preuve utilisés, la variation des programmes thérapeutiques, le temps du suivi et une information incomplète. Aussi, l’évidence est insuffisante pour affirmer que ce type d’approche est bénéfique pour l’ensemble des patients souffrant de FM. ; Benedetti et Amanzio, 2011
; Benedetti et Amanzio, 2011 ; Drahota et coll., 2012
; Drahota et coll., 2012 ). Ainsi, l’Australian Cochrane Musculoskeletal group (CMSG), qui a réalisé une revue exhaustive sur l’adhésion des patients souffrant de pathologies musculosquelettiques à leur programme d’exercices, montre que les exercices supervisés en présence du kinésithérapeute sont plus efficaces que ceux non supervisés, réalisés au domicile (évidence modérée) (Aitken et coll., 2015
). Ainsi, l’Australian Cochrane Musculoskeletal group (CMSG), qui a réalisé une revue exhaustive sur l’adhésion des patients souffrant de pathologies musculosquelettiques à leur programme d’exercices, montre que les exercices supervisés en présence du kinésithérapeute sont plus efficaces que ceux non supervisés, réalisés au domicile (évidence modérée) (Aitken et coll., 2015 ).
). ; Jones et Liptan, 2009
; Jones et Liptan, 2009 ). D’autres variables comme la sévérité des symptômes, les comorbidités et l’âge peuvent intervenir, tout comme un « manque de temps » évoqué par les patients. Enfin, l’arrêt des exercices pourrait également s’expliquer par des croyances personnelles inadaptées sur le traitement basé sur l’exercice, par un lieu de contrôle externalisé trop important ou par l’absence d’attente de bénéfice vis-à-vis de ce type de traitement.
). D’autres variables comme la sévérité des symptômes, les comorbidités et l’âge peuvent intervenir, tout comme un « manque de temps » évoqué par les patients. Enfin, l’arrêt des exercices pourrait également s’expliquer par des croyances personnelles inadaptées sur le traitement basé sur l’exercice, par un lieu de contrôle externalisé trop important ou par l’absence d’attente de bénéfice vis-à-vis de ce type de traitement. ). Les analyses montrent que des sessions d’exercices d’une durée de plus de 26 semaines améliorent les symptômes, ici d’anxiété, dans la FM de façon significative. Ces programmes à long terme améliorent aussi l’adhésion à l’exercice. Une seconde méta-analyse menée sur l’adhésion à la marche chez des patientes souffrant de FM montre que l’encouragement par le médecin à la pratique régulière de la marche et la supervision par un infirmier permettent de promouvoir une meilleure adhésion à la pratique (Sanz-Baños et coll., 2017
). Les analyses montrent que des sessions d’exercices d’une durée de plus de 26 semaines améliorent les symptômes, ici d’anxiété, dans la FM de façon significative. Ces programmes à long terme améliorent aussi l’adhésion à l’exercice. Une seconde méta-analyse menée sur l’adhésion à la marche chez des patientes souffrant de FM montre que l’encouragement par le médecin à la pratique régulière de la marche et la supervision par un infirmier permettent de promouvoir une meilleure adhésion à la pratique (Sanz-Baños et coll., 2017 ).
). ).
). ). Aussi, les attentes positives autour de l’exercice peuvent jouer un rôle sur le résultat. En effet, les participants de certaines des études menées ont été recrutés par communiqués de presse, induisant un biais de recrutement vers les personnes ayant une attitude positive envers l’activité physique. Des études sont encore manquantes dans certains domaines ou sur des populations particulières : il y a notamment trop peu d’études comparant exercices à sec aux exercices en milieu aquatique, les études disponibles ont été réalisées essentiellement sur une population féminine d’âge moyen caucasienne, la grande majorité évalue des exercices réalisés en groupe et supervisés, etc. Les éventuels traumatismes, exacerbation et effets secondaires ne sont également pas suffisamment renseignés malgré leur importance.
). Aussi, les attentes positives autour de l’exercice peuvent jouer un rôle sur le résultat. En effet, les participants de certaines des études menées ont été recrutés par communiqués de presse, induisant un biais de recrutement vers les personnes ayant une attitude positive envers l’activité physique. Des études sont encore manquantes dans certains domaines ou sur des populations particulières : il y a notamment trop peu d’études comparant exercices à sec aux exercices en milieu aquatique, les études disponibles ont été réalisées essentiellement sur une population féminine d’âge moyen caucasienne, la grande majorité évalue des exercices réalisés en groupe et supervisés, etc. Les éventuels traumatismes, exacerbation et effets secondaires ne sont également pas suffisamment renseignés malgré leur importance. ; Romero-Zurita et coll., 2012
; Romero-Zurita et coll., 2012 ; Segura-Jiménez et coll., 2014
; Segura-Jiménez et coll., 2014 ; Wang et coll., 2015
; Wang et coll., 2015 ; Wang et coll., 2018
; Wang et coll., 2018 ). La plus récente a comparé l’efficacité d’une intervention par tai-chi à des exercices aérobies chez 226 adultes souffrant de FM (critères ACR 1990 et 2010) sur une période de 52 semaines (Wang et coll., 2018
). La plus récente a comparé l’efficacité d’une intervention par tai-chi à des exercices aérobies chez 226 adultes souffrant de FM (critères ACR 1990 et 2010) sur une période de 52 semaines (Wang et coll., 2018 ). Cette étude a montré une amélioration similaire voire meilleure pour les patients suivant le traitement tai-chi en ce qui concerne les scores obtenus sur l’échelle de qualité de vie FIQR (Fibromyalgia Impact Questionnaire-revised, voir chapitre « Impact sur la qualité de vie des patients »), l’évaluation globale du patient (EVA), l’anxiété, l’efficience personnelle et les stratégies d’ajustement. Par ailleurs, les patients qui se sont investis dans le tai-chi à raison de 2 fois par semaine pendant 24 semaines ont montré une amélioration plus grande que ceux impliqués pendant 12 semaines (Wang et coll., 2018
). Cette étude a montré une amélioration similaire voire meilleure pour les patients suivant le traitement tai-chi en ce qui concerne les scores obtenus sur l’échelle de qualité de vie FIQR (Fibromyalgia Impact Questionnaire-revised, voir chapitre « Impact sur la qualité de vie des patients »), l’évaluation globale du patient (EVA), l’anxiété, l’efficience personnelle et les stratégies d’ajustement. Par ailleurs, les patients qui se sont investis dans le tai-chi à raison de 2 fois par semaine pendant 24 semaines ont montré une amélioration plus grande que ceux impliqués pendant 12 semaines (Wang et coll., 2018 ). La même équipe avait montré qu’un entraînement au tai-chi (12 semaines) avait amélioré la fonction cardiaque chez 18 participants (Wong et coll., 2017
). La même équipe avait montré qu’un entraînement au tai-chi (12 semaines) avait amélioré la fonction cardiaque chez 18 participants (Wong et coll., 2017 ). Aucun effet secondaire sérieux n’a été observé.
). Aucun effet secondaire sérieux n’a été observé. ). Ces 6 études ont été réalisées dans 4 pays (États-Unis, Suède, Italie, Canada) et reflètent des formes et des pratiques de qi gong différentes. Les résultats les plus homogènes sont ceux de 4 études impliquant un total de 201 patients qui ont pratiqué le qi gong de 35 à 45 min par jour pendant 6 à 8 semaines avec encouragement à poursuivre la pratique durant 4 à 6 mois (Haak et Scott, 2008
). Ces 6 études ont été réalisées dans 4 pays (États-Unis, Suède, Italie, Canada) et reflètent des formes et des pratiques de qi gong différentes. Les résultats les plus homogènes sont ceux de 4 études impliquant un total de 201 patients qui ont pratiqué le qi gong de 35 à 45 min par jour pendant 6 à 8 semaines avec encouragement à poursuivre la pratique durant 4 à 6 mois (Haak et Scott, 2008 ; Lynch et coll., 2009
; Lynch et coll., 2009 ; Liu et coll., 2012
; Liu et coll., 2012 ; Maddali Bongi et coll., 2012
; Maddali Bongi et coll., 2012 ). Dans ces 4 études, la taille de l’effet est de moyenne à large dans plusieurs domaines associés à la FM (douleur, sommeil, impact, facteur physique et mental), et s’observe après 6 à 8 semaines de pratique avec des bénéfices soutenus pendant 4 à 6 mois. Enfin, ces essais observent un faible risque de blessure et de lésions pendant la pratique.
). Dans ces 4 études, la taille de l’effet est de moyenne à large dans plusieurs domaines associés à la FM (douleur, sommeil, impact, facteur physique et mental), et s’observe après 6 à 8 semaines de pratique avec des bénéfices soutenus pendant 4 à 6 mois. Enfin, ces essais observent un faible risque de blessure et de lésions pendant la pratique. ). Elles ont montré que le yoga améliore la douleur, la fatigue, le sommeil et la fonction physique et atténue le stress émotionnel. Cependant, il est difficile de savoir pour quel sujet la pratique du yoga pourrait être une source de bénéfice étant donné la grande variabilité des styles de yoga.
). Elles ont montré que le yoga améliore la douleur, la fatigue, le sommeil et la fonction physique et atténue le stress émotionnel. Cependant, il est difficile de savoir pour quel sujet la pratique du yoga pourrait être une source de bénéfice étant donné la grande variabilité des styles de yoga. ). Parmi les 1 181 patientes qui ont participé à des cours de yoga, la moitié environ rapporte une amélioration de leur raideur et un sentiment de détente, et près d’un tiers rapporte un meilleur équilibre et la réalisation de mouvements plus aisés. Les obstacles les plus fréquents mentionnés concernent des postures qui s’avèrent physiquement exigeantes et qui entraînent une exacerbation de la douleur pendant et après l’effort. Le résultat de cette enquête renforce donc le fait qu’un programme de yoga doit être adapté aux personnes souffrant de FM, en associant des méthodes de gestion de la douleur et de la peur associées.
). Parmi les 1 181 patientes qui ont participé à des cours de yoga, la moitié environ rapporte une amélioration de leur raideur et un sentiment de détente, et près d’un tiers rapporte un meilleur équilibre et la réalisation de mouvements plus aisés. Les obstacles les plus fréquents mentionnés concernent des postures qui s’avèrent physiquement exigeantes et qui entraînent une exacerbation de la douleur pendant et après l’effort. Le résultat de cette enquête renforce donc le fait qu’un programme de yoga doit être adapté aux personnes souffrant de FM, en associant des méthodes de gestion de la douleur et de la peur associées. ; Deare et coll., 2013
; Deare et coll., 2013 ). Il existe plusieurs techniques d’acupuncture selon les points et les modes de stimulation (manuelle, chaleur, courant électrique, voire laser) utilisés. Les effets secondaires associés à l’acupuncture sont modérés et de courte durée, comme une douleur localisée aux sites d’aiguilles et la somnolence.
). Il existe plusieurs techniques d’acupuncture selon les points et les modes de stimulation (manuelle, chaleur, courant électrique, voire laser) utilisés. Les effets secondaires associés à l’acupuncture sont modérés et de courte durée, comme une douleur localisée aux sites d’aiguilles et la somnolence. ; Deare et coll., 2013
; Deare et coll., 2013 ). La revue systématique Cochrane a retenu 9 essais (395 participants) et montre un niveau d’évidence faible à modérée en faveur de l’acupuncture (manuelle ou électrique) comparée à l’absence de traitement ou une thérapie « standard » (exercices aérobies ou en résistance, antidépresseurs) pour améliorer la douleur et la raideur mais pas les troubles de sommeil dans la FM (Deare et coll., 2013
). La revue systématique Cochrane a retenu 9 essais (395 participants) et montre un niveau d’évidence faible à modérée en faveur de l’acupuncture (manuelle ou électrique) comparée à l’absence de traitement ou une thérapie « standard » (exercices aérobies ou en résistance, antidépresseurs) pour améliorer la douleur et la raideur mais pas les troubles de sommeil dans la FM (Deare et coll., 2013 ). Il existe un niveau d’évidence modérée que l’effet de l’acupuncture ne diffère pas de l’acupuncture placebo12
pour réduire la douleur et la fatigue ou améliorer le sommeil et le bien-être global. L’effet thérapeutique est cependant temporaire et de courte durée (jusqu’à 1 mois). Il existe un niveau faible à modéré d’évidence pour considérer l’acupuncture comme sans danger pour les patients. En effet, les effets secondaires rapportés dans les études incluses dans cette revue varient, certaines ne rapportant aucun effet secondaire tandis que d’autres en rapportent chez près de 53 % des patients. Il faut cependant mentionner qu’il n’existe pas de réel consensus sur ce qu’est un effet secondaire. Par exemple, avoir une douleur au site de la piqûre est pour certaines études un effet secondaire et pour d’autres un effet « normal ». Enfin, aucune des études retenues n’inclut plus de 50 participants dans chaque bras thérapeutique : il existe donc des possibilités d’erreurs dues à la petite taille des échantillons.
). Il existe un niveau d’évidence modérée que l’effet de l’acupuncture ne diffère pas de l’acupuncture placebo12
pour réduire la douleur et la fatigue ou améliorer le sommeil et le bien-être global. L’effet thérapeutique est cependant temporaire et de courte durée (jusqu’à 1 mois). Il existe un niveau faible à modéré d’évidence pour considérer l’acupuncture comme sans danger pour les patients. En effet, les effets secondaires rapportés dans les études incluses dans cette revue varient, certaines ne rapportant aucun effet secondaire tandis que d’autres en rapportent chez près de 53 % des patients. Il faut cependant mentionner qu’il n’existe pas de réel consensus sur ce qu’est un effet secondaire. Par exemple, avoir une douleur au site de la piqûre est pour certaines études un effet secondaire et pour d’autres un effet « normal ». Enfin, aucune des études retenues n’inclut plus de 50 participants dans chaque bras thérapeutique : il existe donc des possibilités d’erreurs dues à la petite taille des échantillons. ). Ses auteurs montrent une réduction significative mais faible de la douleur dans le groupe acupuncture en fin de traitement, sans évidence d’effets positifs sur les autres symptômes. Aussi, pour ces auteurs, l’acupuncture ne doit pas être recommandée comme traitement isolé dans la FM. Il existe une grande variabilité de la qualité méthodologique des études réalisées, et le risque de biais dans les études choisies est élevé.
). Ses auteurs montrent une réduction significative mais faible de la douleur dans le groupe acupuncture en fin de traitement, sans évidence d’effets positifs sur les autres symptômes. Aussi, pour ces auteurs, l’acupuncture ne doit pas être recommandée comme traitement isolé dans la FM. Il existe une grande variabilité de la qualité méthodologique des études réalisées, et le risque de biais dans les études choisies est élevé. ). Sur le long terme, l’acupuncture avait aussi un effet supérieur par rapport à l’acupuncture placebo et aucun effet secondaire sérieux n’était mentionné.
). Sur le long terme, l’acupuncture avait aussi un effet supérieur par rapport à l’acupuncture placebo et aucun effet secondaire sérieux n’était mentionné. ). Dans ce type de massage, le thérapeute travaille de la région centrale vers la périphérie en augmentant le débit sanguin artériel, à l’inverse des techniques de massage plus classiques consistant en un travail de la région périphérique vers la région centrale et une action sur le système veineux. Les auteurs ont observé une amélioration statistiquement significative immédiate (pendant le traitement de 10 semaines) mais pas à long terme (moins de 3 mois après l’arrêt) pour la qualité de vie et les symptômes dépressifs (Brattberg, 1999
). Dans ce type de massage, le thérapeute travaille de la région centrale vers la périphérie en augmentant le débit sanguin artériel, à l’inverse des techniques de massage plus classiques consistant en un travail de la région périphérique vers la région centrale et une action sur le système veineux. Les auteurs ont observé une amélioration statistiquement significative immédiate (pendant le traitement de 10 semaines) mais pas à long terme (moins de 3 mois après l’arrêt) pour la qualité de vie et les symptômes dépressifs (Brattberg, 1999 ). Son mécanisme d’action s’expliquerait par un effet mécanique entraînant une augmentation de la vasodilatation et de l’activité du système parasympathique. Il diminuerait aussi les spasmes musculaires et pourrait augmenter les bêta-endorphines (Holey et coll., 2011
). Son mécanisme d’action s’expliquerait par un effet mécanique entraînant une augmentation de la vasodilatation et de l’activité du système parasympathique. Il diminuerait aussi les spasmes musculaires et pourrait augmenter les bêta-endorphines (Holey et coll., 2011 ; Holey et Dixon, 2014
; Holey et Dixon, 2014 ).
). ; Castro-Sánchez et coll., 2011b
; Castro-Sánchez et coll., 2011b ). Les scores de FIQ total s’amélioraient de façon significative immédiatement après la thérapie myofasciale et dans le suivi à court terme (moins d’1 an).
). Les scores de FIQ total s’amélioraient de façon significative immédiatement après la thérapie myofasciale et dans le suivi à court terme (moins d’1 an). ).
). ). Les effets thérapeutiques du massage se caractérisent par une réduction significative de l’intensité de la douleur et du seuil de pression douloureuse, une amélioration de la qualité du sommeil et par une diminution de l’impact de symptômes sur la qualité de vie. Les auteurs n’ont, par contre, pas observé d’amélioration significative concernant l’anxiété « état » alors qu’une amélioration statistiquement significative mais non pertinente sur le plan clinique a été observée concernant l’anxiété « trait »14
.
). Les effets thérapeutiques du massage se caractérisent par une réduction significative de l’intensité de la douleur et du seuil de pression douloureuse, une amélioration de la qualité du sommeil et par une diminution de l’impact de symptômes sur la qualité de vie. Les auteurs n’ont, par contre, pas observé d’amélioration significative concernant l’anxiété « état » alors qu’une amélioration statistiquement significative mais non pertinente sur le plan clinique a été observée concernant l’anxiété « trait »14
. ). Cependant, aucune étude chinoise n’a été incluse dans ces deux revues systématiques, et aucune analyse en sous-groupes n’a été effectuée.
). Cependant, aucune étude chinoise n’a été incluse dans ces deux revues systématiques, et aucune analyse en sous-groupes n’a été effectuée. ). Aucun effet indésirable n’a été rapporté. La méta-analyse par sous-groupes montre des améliorations bénéfiques, mais pas celle de l’ensemble des résultats. Il n’existe par ailleurs aucune évidence en faveur d’un effet à long terme. Les limites de cette revue sont nombreuses, les résultats pouvant être influencés par les techniques de massage et protocoles différents, les échelles psychométriques choisies, etc.
). Aucun effet indésirable n’a été rapporté. La méta-analyse par sous-groupes montre des améliorations bénéfiques, mais pas celle de l’ensemble des résultats. Il n’existe par ailleurs aucune évidence en faveur d’un effet à long terme. Les limites de cette revue sont nombreuses, les résultats pouvant être influencés par les techniques de massage et protocoles différents, les échelles psychométriques choisies, etc. ). Ces auteurs ont montré une évidence modérée d’un effet bénéfique de la thérapie myofasciale sur la douleur, la fatigue, la raideur, l’anxiété, la dépression et la qualité de vie dans la FM. L’effet bénéfique sur les symptômes dépressifs s’observe à court terme et celui sur la douleur à moyen terme. Dans cette revue, chaque type de massage a des effets bénéfiques (évidence modérée) sur les symptômes et la qualité de vie des patients mis à part le massage suédois. Deux points clés de cette revue systématique peuvent être relevés : la durée des traitements par massage doit être supérieure à 5 semaines, 2 fois par semaine pendant minimum 30 à 40 min, et la plupart des techniques ou styles de massage améliorent la qualité de vie des sujets.
). Ces auteurs ont montré une évidence modérée d’un effet bénéfique de la thérapie myofasciale sur la douleur, la fatigue, la raideur, l’anxiété, la dépression et la qualité de vie dans la FM. L’effet bénéfique sur les symptômes dépressifs s’observe à court terme et celui sur la douleur à moyen terme. Dans cette revue, chaque type de massage a des effets bénéfiques (évidence modérée) sur les symptômes et la qualité de vie des patients mis à part le massage suédois. Deux points clés de cette revue systématique peuvent être relevés : la durée des traitements par massage doit être supérieure à 5 semaines, 2 fois par semaine pendant minimum 30 à 40 min, et la plupart des techniques ou styles de massage améliorent la qualité de vie des sujets. ). Un groupe allemand a réalisé une revue systématique avec méta-analyse de 5 études sur la balnéothérapie dans la FM et conclut à une évidence modérée avec une efficacité faible mais acceptation élevée (fréquence d’abandon de 5 %) et des risques modérés (Winkelmann et coll., 2012
). Un groupe allemand a réalisé une revue systématique avec méta-analyse de 5 études sur la balnéothérapie dans la FM et conclut à une évidence modérée avec une efficacité faible mais acceptation élevée (fréquence d’abandon de 5 %) et des risques modérés (Winkelmann et coll., 2012 ). Une revue systématique qualitative avec méta-analyse est également disponible sur la balnéothérapie et l’hydrothérapie dans la FM (Naumann et Sadaghiani, 2014
). Une revue systématique qualitative avec méta-analyse est également disponible sur la balnéothérapie et l’hydrothérapie dans la FM (Naumann et Sadaghiani, 2014 ). Seules 5 études RCT (177 patients) ont été menées pour évaluer la balnéothérapie (eau minérale/thermique, spa, thalassothérapie, thermothérapie, etc.). Les auteurs mentionnent une évidence modérée pour un effet thérapeutique moyen à large sur la douleur et le nombre de points douloureux, une évidence modérée pour un effet moyen sur la qualité de vie, et l’absence d’effet sur les symptômes dépressifs. Il existe également une évidence modérée avec un effet discret en termes d’amélioration de la douleur. Ces résultats semblent confirmer les résultats de 2 revues systématiques précédentes sur l’effet de la balnéothérapie dans la FM (Falagas et coll., 2009
). Seules 5 études RCT (177 patients) ont été menées pour évaluer la balnéothérapie (eau minérale/thermique, spa, thalassothérapie, thermothérapie, etc.). Les auteurs mentionnent une évidence modérée pour un effet thérapeutique moyen à large sur la douleur et le nombre de points douloureux, une évidence modérée pour un effet moyen sur la qualité de vie, et l’absence d’effet sur les symptômes dépressifs. Il existe également une évidence modérée avec un effet discret en termes d’amélioration de la douleur. Ces résultats semblent confirmer les résultats de 2 revues systématiques précédentes sur l’effet de la balnéothérapie dans la FM (Falagas et coll., 2009 ; Guidelli et coll., 2012
; Guidelli et coll., 2012 ).
). ). Ils mentionnent que des bains en eau chaude associés à des enveloppements de boue ont un effet positif sur la douleur (diminution du nombre de points sensibles), et améliorent les scores de sévérité et qualité de vie (FIQ).
). Ils mentionnent que des bains en eau chaude associés à des enveloppements de boue ont un effet positif sur la douleur (diminution du nombre de points sensibles), et améliorent les scores de sévérité et qualité de vie (FIQ). ). En 2018, Honda et coll. ne retiennent que cette étude dans leur méta-analyse et concluent à un effet de la TENS sur la douleur (Honda et coll., 2018
). En 2018, Honda et coll. ne retiennent que cette étude dans leur méta-analyse et concluent à un effet de la TENS sur la douleur (Honda et coll., 2018 ). Certains auteurs évoquent l’hypothèse que la TENS pourrait diminuer la douleur liée aux mouvements et à l’exercice plus que la douleur au repos, et dès lors améliorer la fonctionnalité et la qualité de vie des patients souffrant de FM (Dailey et coll., 2013
). Certains auteurs évoquent l’hypothèse que la TENS pourrait diminuer la douleur liée aux mouvements et à l’exercice plus que la douleur au repos, et dès lors améliorer la fonctionnalité et la qualité de vie des patients souffrant de FM (Dailey et coll., 2013 ). En 2017, une méta-analyse Cochrane réalisée sur 8 études RCT ne permet pas de conclure à un effet de la TENS sur la douleur, les études étant jugées de qualité insuffisante (Johnson et coll., 2017
). En 2017, une méta-analyse Cochrane réalisée sur 8 études RCT ne permet pas de conclure à un effet de la TENS sur la douleur, les études étant jugées de qualité insuffisante (Johnson et coll., 2017 ).
). ), la thérapie par champs électromagnétiques semble avoir un effet sur la douleur, mais seule une étude a pu être retenue (Honda et coll., 2018
), la thérapie par champs électromagnétiques semble avoir un effet sur la douleur, mais seule une étude a pu être retenue (Honda et coll., 2018 ) : Sutbeyaz et coll. (2009
) : Sutbeyaz et coll. (2009 ) ont en effet montré qu’un traitement par champs électromagnétiques pulsés à basse fréquence, appliqués 2 fois par jour pendant 3 semaines sur l’ensemble du corps, diminue significativement le niveau de douleur perçue (EVA) et le FIQ chez 56 patientes (18-60 ans) (Sutbeyaz et coll., 2009
) ont en effet montré qu’un traitement par champs électromagnétiques pulsés à basse fréquence, appliqués 2 fois par jour pendant 3 semaines sur l’ensemble du corps, diminue significativement le niveau de douleur perçue (EVA) et le FIQ chez 56 patientes (18-60 ans) (Sutbeyaz et coll., 2009 ).
). ; Moretti et coll., 2018
; Moretti et coll., 2018 ). Collado-Matteo et coll. ont retenu 8 études RCT de 4 groupes distincts (141 patients), et concluent qu’elle pourrait améliorer le niveau de douleur et de fatigue, l’équilibre et la qualité de vie des patients. Moretti et coll. n’ont retenu que 3 études RCT (48 patients) et concluent à une très faible qualité d’évidence. Dans les deux revues, les effets secondaires liés à cette méthode ne sont pas décrits.
). Collado-Matteo et coll. ont retenu 8 études RCT de 4 groupes distincts (141 patients), et concluent qu’elle pourrait améliorer le niveau de douleur et de fatigue, l’équilibre et la qualité de vie des patients. Moretti et coll. n’ont retenu que 3 études RCT (48 patients) et concluent à une très faible qualité d’évidence. Dans les deux revues, les effets secondaires liés à cette méthode ne sont pas décrits. ). L’ETP est indiquée dans les recommandations de l’EULAR comme l’une des premières étapes utiles et nécessaires pour l’approche thérapeutique dans la FM (Macfarlane et coll., 2016
). L’ETP est indiquée dans les recommandations de l’EULAR comme l’une des premières étapes utiles et nécessaires pour l’approche thérapeutique dans la FM (Macfarlane et coll., 2016 ).
). ; García-Ríos et coll., 2019
; García-Ríos et coll., 2019 ). Celle menée en 2016 et publiée en langue espagnole, a retenu 5 essais de type RCT. Elle conclut que l’ETP en elle-même ne montre pas de preuve d’efficacité pour contrôler la douleur, améliorer la fonctionnalité ou la qualité de vie. Par contre, elle rapporte l’efficacité de la combinaison ETP – exercices physiques pour améliorer la gestion de la douleur et la répercussion de la FM sur la vie quotidienne à court, moyen et long terme (Elizagaray-Garcia et coll., 2016
). Celle menée en 2016 et publiée en langue espagnole, a retenu 5 essais de type RCT. Elle conclut que l’ETP en elle-même ne montre pas de preuve d’efficacité pour contrôler la douleur, améliorer la fonctionnalité ou la qualité de vie. Par contre, elle rapporte l’efficacité de la combinaison ETP – exercices physiques pour améliorer la gestion de la douleur et la répercussion de la FM sur la vie quotidienne à court, moyen et long terme (Elizagaray-Garcia et coll., 2016 ). La seconde revue systématique, plus récente, a retenu 12 études de type RCT sur les 2 050 identifiées dans la littérature (tableau 14.IV
). La seconde revue systématique, plus récente, a retenu 12 études de type RCT sur les 2 050 identifiées dans la littérature (tableau 14.IV ) (García-Ríos et coll., 2019
) (García-Ríos et coll., 2019 ). Les auteurs, également espagnols, observent essentiellement une amélioration des croyances et/ou de la perception vis-à-vis de la FM, une possible amélioration des symptômes comme le niveau de douleur, mais une absence d’amélioration de la fonctionnalité et de la qualité de vie. Une autre équipe montre l’intérêt d’une psycho-éducation thérapeutique16
, notamment en association avec un entraînement à la relaxation autogène17
, pour observer une amélioration subjective du statut fonctionnel et de l’état dépressif des patients à 12 mois de suivi (Luciano et coll., 2011
). Les auteurs, également espagnols, observent essentiellement une amélioration des croyances et/ou de la perception vis-à-vis de la FM, une possible amélioration des symptômes comme le niveau de douleur, mais une absence d’amélioration de la fonctionnalité et de la qualité de vie. Une autre équipe montre l’intérêt d’une psycho-éducation thérapeutique16
, notamment en association avec un entraînement à la relaxation autogène17
, pour observer une amélioration subjective du statut fonctionnel et de l’état dépressif des patients à 12 mois de suivi (Luciano et coll., 2011 ; Luciano et coll., 2013
; Luciano et coll., 2013 ).
). )
) ). L’ETP consistait par exemple en une présentation de notions de physiologie et/ou de neurosciences de la douleur et des informations sur la vision biopsychosociale de la FM. Il est donc important de définir l’information de base à donner au patient dans tout programme d’ETP. Les recommandations de sociétés savantes allemandes mentionnent les informations suivantes comme importantes à aborder dans la FM (Häuser et coll., 2010b
). L’ETP consistait par exemple en une présentation de notions de physiologie et/ou de neurosciences de la douleur et des informations sur la vision biopsychosociale de la FM. Il est donc important de définir l’information de base à donner au patient dans tout programme d’ETP. Les recommandations de sociétés savantes allemandes mentionnent les informations suivantes comme importantes à aborder dans la FM (Häuser et coll., 2010b ) :
) : ; Hadhazy et coll., 2000
; Hadhazy et coll., 2000 ; Sim et Adams, 2002
; Sim et Adams, 2002 ).
). ). Leur étude a été réalisée sur 158 patients ayant un niveau de détresse élevé peu après le diagnostic de FM (van Koulil et coll., 2010
). Leur étude a été réalisée sur 158 patients ayant un niveau de détresse élevé peu après le diagnostic de FM (van Koulil et coll., 2010 ). Les patients ont été classifiés selon leur comportement par rapport à la douleur : « évitement » (53 % des patients) et « persistance dans l’activité » (47 %). Seize sessions de TCC et d’activité physique en groupe ont été délivrées sur un total de 10 semaines. Les TCC proposées étaient centrées sur les mécanismes de changement (augmenter l’activité journalière, réduire les comportements d’évitement et la peur de la douleur dans le groupe « évitement », mieux doser le niveau d’activité, intégrer le changement de rythme (pacing) et changer de comportement d’ignorance de la douleur et de dépassement des limites dans le groupe « persistance dans l’activité »). La taille de l’effet observé est importante dans le groupe thérapeutique par rapport au groupe contrôle (liste d’attente) suggérant un changement clinique relevant. La fréquence d’abandon dans cette étude est relativement faible (20 patients sur les 158 initiaux). Cette approche s’avère efficiente pour améliorer et maintenir le fonctionnement physique (douleur, fatigue et handicap fonctionnel) et psychologique (humeur négative et anxiété), et contribue également à réduire l’impact de la FM sur la vie quotidienne (van Koulil et coll., 2010
). Les patients ont été classifiés selon leur comportement par rapport à la douleur : « évitement » (53 % des patients) et « persistance dans l’activité » (47 %). Seize sessions de TCC et d’activité physique en groupe ont été délivrées sur un total de 10 semaines. Les TCC proposées étaient centrées sur les mécanismes de changement (augmenter l’activité journalière, réduire les comportements d’évitement et la peur de la douleur dans le groupe « évitement », mieux doser le niveau d’activité, intégrer le changement de rythme (pacing) et changer de comportement d’ignorance de la douleur et de dépassement des limites dans le groupe « persistance dans l’activité »). La taille de l’effet observé est importante dans le groupe thérapeutique par rapport au groupe contrôle (liste d’attente) suggérant un changement clinique relevant. La fréquence d’abandon dans cette étude est relativement faible (20 patients sur les 158 initiaux). Cette approche s’avère efficiente pour améliorer et maintenir le fonctionnement physique (douleur, fatigue et handicap fonctionnel) et psychologique (humeur négative et anxiété), et contribue également à réduire l’impact de la FM sur la vie quotidienne (van Koulil et coll., 2010 ). Une amélioration de la condition physique a été observée chez les patients qui ont suivi ce programme de rééducation « sur mesure » pendant 16 semaines à raison de 2 fois par semaine. Les auteurs n’ont pas constaté de différence d’effets entre les groupes « évitement » et « persistance dans l’activité ». La même équipe a par la suite rapporté que l’amélioration du fonctionnement semble être médiée respectivement par des changements dans le comportement d’évitement de la douleur dans le groupe « évitement » et par des modifications dans le changement de rythme pour le groupe « persistance dans l’activité » (van Koulil et coll., 2011
). Une amélioration de la condition physique a été observée chez les patients qui ont suivi ce programme de rééducation « sur mesure » pendant 16 semaines à raison de 2 fois par semaine. Les auteurs n’ont pas constaté de différence d’effets entre les groupes « évitement » et « persistance dans l’activité ». La même équipe a par la suite rapporté que l’amélioration du fonctionnement semble être médiée respectivement par des changements dans le comportement d’évitement de la douleur dans le groupe « évitement » et par des modifications dans le changement de rythme pour le groupe « persistance dans l’activité » (van Koulil et coll., 2011 ).
). ) : un programme de massage des tissus conjonctifs et d’exercices supervisés réalisés chez 20 participantes atteintes de FM 2 fois par semaine pendant 6 semaines était efficient pour améliorer le niveau de douleur, de fatigue, le sommeil et les limitations physiques, comparé à un programme d’exercices seuls (également 20 participantes). L’absence de mesures objectives, l’absence de suivi à long terme, le petit nombre de patients et l’utilisation pendant l’étude de médicaments constituent des limites à ce travail.
) : un programme de massage des tissus conjonctifs et d’exercices supervisés réalisés chez 20 participantes atteintes de FM 2 fois par semaine pendant 6 semaines était efficient pour améliorer le niveau de douleur, de fatigue, le sommeil et les limitations physiques, comparé à un programme d’exercices seuls (également 20 participantes). L’absence de mesures objectives, l’absence de suivi à long terme, le petit nombre de patients et l’utilisation pendant l’étude de médicaments constituent des limites à ce travail. ; García-Ríos et coll., 2019
; García-Ríos et coll., 2019 ).
). ; Thieme et Turk, 2006
; Thieme et Turk, 2006 ; van Koulil et coll., 2011
; van Koulil et coll., 2011 ).
). ; Racine et coll., 2019
; Racine et coll., 2019 ). L’approche « apprentissage opérant » a pour objectif de transiter d’un comportement lié à la douleur vers un comportement orienté vers un objectif en utilisant le cycle activité-repos et en privilégiant le mouvement lent et progressif pour réaliser des activités de la vie quotidienne. Ici le patient va continuer à poursuivre ses objectifs malgré le niveau de douleur. De façon contrastée, l’approche « conservation d’énergie » se penche sur les réserves énergétiques des patients et vise un meilleur équilibre entre objectifs à accomplir, activités et repos nécessaire pour réduire le niveau de douleur et de fatigue, et surtout préserver un niveau d’énergie minimal. Si ces deux conceptions ont pour objectif de promouvoir une gestion adaptée de la FM, leurs différences peuvent contribuer à un manque de consensus. Une étude rapporte que les traitements intégrant l’activity pacing basé sur l’apprentissage opérant seraient efficaces chez les patients souffrant de FM en diminuant leur symptomatologie et en améliorant la fonctionnalité (Racine et coll., 2019
). L’approche « apprentissage opérant » a pour objectif de transiter d’un comportement lié à la douleur vers un comportement orienté vers un objectif en utilisant le cycle activité-repos et en privilégiant le mouvement lent et progressif pour réaliser des activités de la vie quotidienne. Ici le patient va continuer à poursuivre ses objectifs malgré le niveau de douleur. De façon contrastée, l’approche « conservation d’énergie » se penche sur les réserves énergétiques des patients et vise un meilleur équilibre entre objectifs à accomplir, activités et repos nécessaire pour réduire le niveau de douleur et de fatigue, et surtout préserver un niveau d’énergie minimal. Si ces deux conceptions ont pour objectif de promouvoir une gestion adaptée de la FM, leurs différences peuvent contribuer à un manque de consensus. Une étude rapporte que les traitements intégrant l’activity pacing basé sur l’apprentissage opérant seraient efficaces chez les patients souffrant de FM en diminuant leur symptomatologie et en améliorant la fonctionnalité (Racine et coll., 2019 ).
). ). Dans ce modèle, le patient occupe un rôle central et doit participer de façon active au processus de réadaptation mis en place (tableau 14.V
). Dans ce modèle, le patient occupe un rôle central et doit participer de façon active au processus de réadaptation mis en place (tableau 14.V ) (Masquelier, 2008
) (Masquelier, 2008 ; Arnold et coll., 2016
; Arnold et coll., 2016 ). Aussi, la prise en charge de formes particulièrement invalidantes de FM se conçoit mieux dans une approche multi-, voire mieux inter-18
, disciplinaire.
). Aussi, la prise en charge de formes particulièrement invalidantes de FM se conçoit mieux dans une approche multi-, voire mieux inter-18
, disciplinaire. )
) ). À 6 mois, la même équipe espagnole a montré que 110 participants à ce programme montrent une amélioration significative de leur qualité de vie (FIQ total), de la douleur, de l’affirmation de soi et du contrôle de soi (Coping with Chronic Questionnaire), de la perception du support social total (DUKE-UNC ou Function Social Support Questionnaire) et de leur satisfaction vis-à-vis de l’approche thérapeutique par rapport à un groupe contrôle suivant un traitement pharmacologique standardisé (Martin et coll., 2014c
). À 6 mois, la même équipe espagnole a montré que 110 participants à ce programme montrent une amélioration significative de leur qualité de vie (FIQ total), de la douleur, de l’affirmation de soi et du contrôle de soi (Coping with Chronic Questionnaire), de la perception du support social total (DUKE-UNC ou Function Social Support Questionnaire) et de leur satisfaction vis-à-vis de l’approche thérapeutique par rapport à un groupe contrôle suivant un traitement pharmacologique standardisé (Martin et coll., 2014c ). Par contre, ces participants ne montrent aucune amélioration de l’anxiété et des symptômes dépressifs (Martin et coll., 2014c
). Par contre, ces participants ne montrent aucune amélioration de l’anxiété et des symptômes dépressifs (Martin et coll., 2014c ). À 12 mois, les bénéfices thérapeutiques se maintiennent avec de plus une amélioration significative de l’anxiété, de la douleur, de la fatigue et de la raideur matinale (Martin et coll., 2014a
). À 12 mois, les bénéfices thérapeutiques se maintiennent avec de plus une amélioration significative de l’anxiété, de la douleur, de la fatigue et de la raideur matinale (Martin et coll., 2014a ). L’amélioration de l’anxiété à 12 mois et pas à 6 mois pourrait être attribuée au fait que cette intervention diminue le niveau de déficit fonctionnel, ce qui peut de façon progressive améliorer le niveau d’anxiété. Ces 3 études présentent cependant des limites. En effet, on considère que les patients qui sont suivis dans un centre de la douleur montrent un plus haut niveau d’impact de la FM sur la qualité de vie (FIQ). Il est également difficile de déterminer quelles composantes thérapeutiques sont efficaces parmi celles proposées.
). L’amélioration de l’anxiété à 12 mois et pas à 6 mois pourrait être attribuée au fait que cette intervention diminue le niveau de déficit fonctionnel, ce qui peut de façon progressive améliorer le niveau d’anxiété. Ces 3 études présentent cependant des limites. En effet, on considère que les patients qui sont suivis dans un centre de la douleur montrent un plus haut niveau d’impact de la FM sur la qualité de vie (FIQ). Il est également difficile de déterminer quelles composantes thérapeutiques sont efficaces parmi celles proposées. ). Des conclusions similaires sont émises par une revue systématique plus ancienne menée sur 30 études RCT avec TCC, programme d’entraînement physique ou une combinaison des deux (van Koulil et coll., 2007
). Des conclusions similaires sont émises par une revue systématique plus ancienne menée sur 30 études RCT avec TCC, programme d’entraînement physique ou une combinaison des deux (van Koulil et coll., 2007 ).
). ). L’intervention thérapeutique structurée, appelée PASSAGE pour Programme d’Apprentissage de Stratégies d’Auto-Gestion Efficaces, a eu un impact positif à court terme (3 mois) sur les perceptions globales des patients de leur condition de santé avec une amélioration significative du niveau de douleur, du fonctionnement et de la qualité de vie, évaluées à l’aide d’une version modifiée de l’échelle PGIC et sur l’échelle de soulagement de la douleur comparé à un groupe contrôle (liste d’attente). L’amélioration s’est poursuivie ou s’est stabilisée 6 et 12 mois après l’intervention. Par contre, les auteurs n’ont pas retrouvé d’amélioration des résultats primaires (intensité de la douleur) et des résultats secondaires spécifiques (qualité de vie, symptômes dépressifs ou stratégies d’adaptation). La composante qualitative de l’étude confirme les résultats quantitatifs en rapportant un sentiment de meilleur contrôle des symptômes par les patients. Trois thèmes majeurs sont apparus dans l’analyse qualitative thématique :
). L’intervention thérapeutique structurée, appelée PASSAGE pour Programme d’Apprentissage de Stratégies d’Auto-Gestion Efficaces, a eu un impact positif à court terme (3 mois) sur les perceptions globales des patients de leur condition de santé avec une amélioration significative du niveau de douleur, du fonctionnement et de la qualité de vie, évaluées à l’aide d’une version modifiée de l’échelle PGIC et sur l’échelle de soulagement de la douleur comparé à un groupe contrôle (liste d’attente). L’amélioration s’est poursuivie ou s’est stabilisée 6 et 12 mois après l’intervention. Par contre, les auteurs n’ont pas retrouvé d’amélioration des résultats primaires (intensité de la douleur) et des résultats secondaires spécifiques (qualité de vie, symptômes dépressifs ou stratégies d’adaptation). La composante qualitative de l’étude confirme les résultats quantitatifs en rapportant un sentiment de meilleur contrôle des symptômes par les patients. Trois thèmes majeurs sont apparus dans l’analyse qualitative thématique : ). Les auteurs de cette étude mentionnent que les résultats positifs à long terme (12 mois) peuvent à la fois s’expliquer par l’intervention thérapeutique en tant que telle, le temps écoulé pendant l’étude, ou simplement par le fait de pouvoir participer à une étude. Les limites de cette étude sont la taille réduite de l’échantillon, l’absence d’évaluation objective et d’hétéro-évaluation et la sélection des patients avec un niveau d’intensité et de douleur modéré (≤ 4/10).
). Les auteurs de cette étude mentionnent que les résultats positifs à long terme (12 mois) peuvent à la fois s’expliquer par l’intervention thérapeutique en tant que telle, le temps écoulé pendant l’étude, ou simplement par le fait de pouvoir participer à une étude. Les limites de cette étude sont la taille réduite de l’échantillon, l’absence d’évaluation objective et d’hétéro-évaluation et la sélection des patients avec un niveau d’intensité et de douleur modéré (≤ 4/10). ). Par ailleurs, le traitement interdisciplinaire à long terme a pu diminuer la sévérité de la fatigue (EVA) et améliorer la composante physique de la qualité de vie (PCS – SF36). Signalons également que leur traitement à court et long terme n’est pas effectif ou efficient pour réduire les symptômes dépressifs (Beck Depression Inventory), la qualité du sommeil (EVA) et la composante mentale de la qualité de vie (MCS – SF 36). Les limites de cette étude sont une période de suivi courte (6 mois), des sessions collectives avec un nombre de patients élevé (22) et un manque de description du contenu du programme thérapeutique pour le sommeil, les symptômes dépressifs ou l’aspect mental de la qualité de vie.
). Par ailleurs, le traitement interdisciplinaire à long terme a pu diminuer la sévérité de la fatigue (EVA) et améliorer la composante physique de la qualité de vie (PCS – SF36). Signalons également que leur traitement à court et long terme n’est pas effectif ou efficient pour réduire les symptômes dépressifs (Beck Depression Inventory), la qualité du sommeil (EVA) et la composante mentale de la qualité de vie (MCS – SF 36). Les limites de cette étude sont une période de suivi courte (6 mois), des sessions collectives avec un nombre de patients élevé (22) et un manque de description du contenu du programme thérapeutique pour le sommeil, les symptômes dépressifs ou l’aspect mental de la qualité de vie. ). Une équipe italienne a récemment réalisé une revue de la littérature à propos des caractéristiques et des différences des programmes thérapeutiques dits multidisciplinaires ou interdisciplinaires dans la FM (Giusti et coll., 2017
). Une équipe italienne a récemment réalisé une revue de la littérature à propos des caractéristiques et des différences des programmes thérapeutiques dits multidisciplinaires ou interdisciplinaires dans la FM (Giusti et coll., 2017 ). À partir de 560 articles initiaux, ils ont retenu 7 études RCT, 10 études contrôlées et 23 études non contrôlées. Leur objectif était de mieux caractériser la façon dont les différentes disciplines s’intègrent les unes aux autres dans une réflexion théorique, décrivant la multidisciplinarité et l’interdisciplinarité comme deux extrêmes d’un même continuum. Ils en concluent que, dans la multidisciplinarité, les programmes non intégrés associent la juxtaposition de deux ou plusieurs disciplines en les additionnant. Chaque thérapeute officie de façon indépendante, sans chevauchement entre les différentes modalités thérapeutiques. Le modèle interdisciplinaire se base quant à lui sur des discussions hebdomadaires entre spécialistes au sujet des patients avec une évaluation coordonnée et une formation sur ce qu’est un travail interdisciplinaire : le but est d’obtenir un travail d’équipe partageant des objectifs communs et aboutissant à une évaluation globale centrée sur le patient. Le programme thérapeutique choisi dans cette revue se caractérise par une importante hétérogénéité en termes de traitements et de nombre d’heures proposés et surtout d’intégration des composantes thérapeutiques. La durée médiane des traitements était de 7 semaines, avec une étendue allant d’une semaine à une année, et un nombre médian d’heures de traitement de 42 heures. Le nombre et le choix des disciplines intégrées sont aussi très variables : médecins, kinésithérapeutes et psychologues sont quasi tous présents, suivis par les ergothérapeutes, les infirmiers, les assistants sociaux, les diététiciens et parfois des lectures en groupe sur la FM, ses symptômes, les facteurs biopsychosociaux de modulation des symptômes et la gestion de la vie quotidienne. Les exercices proposés sont en majorité des exercices aérobies, de renforcement et en piscine. Enfin, l’approche cognitivo-comportementale basée sur la gestion des symptômes prédomine, intégrant des groupes de discussion. D’autres composantes peuvent y être associées comme la pleine conscience, la relaxation, les traitements de massage, la diététique, ou encore la thérapie occupationnelle.
). À partir de 560 articles initiaux, ils ont retenu 7 études RCT, 10 études contrôlées et 23 études non contrôlées. Leur objectif était de mieux caractériser la façon dont les différentes disciplines s’intègrent les unes aux autres dans une réflexion théorique, décrivant la multidisciplinarité et l’interdisciplinarité comme deux extrêmes d’un même continuum. Ils en concluent que, dans la multidisciplinarité, les programmes non intégrés associent la juxtaposition de deux ou plusieurs disciplines en les additionnant. Chaque thérapeute officie de façon indépendante, sans chevauchement entre les différentes modalités thérapeutiques. Le modèle interdisciplinaire se base quant à lui sur des discussions hebdomadaires entre spécialistes au sujet des patients avec une évaluation coordonnée et une formation sur ce qu’est un travail interdisciplinaire : le but est d’obtenir un travail d’équipe partageant des objectifs communs et aboutissant à une évaluation globale centrée sur le patient. Le programme thérapeutique choisi dans cette revue se caractérise par une importante hétérogénéité en termes de traitements et de nombre d’heures proposés et surtout d’intégration des composantes thérapeutiques. La durée médiane des traitements était de 7 semaines, avec une étendue allant d’une semaine à une année, et un nombre médian d’heures de traitement de 42 heures. Le nombre et le choix des disciplines intégrées sont aussi très variables : médecins, kinésithérapeutes et psychologues sont quasi tous présents, suivis par les ergothérapeutes, les infirmiers, les assistants sociaux, les diététiciens et parfois des lectures en groupe sur la FM, ses symptômes, les facteurs biopsychosociaux de modulation des symptômes et la gestion de la vie quotidienne. Les exercices proposés sont en majorité des exercices aérobies, de renforcement et en piscine. Enfin, l’approche cognitivo-comportementale basée sur la gestion des symptômes prédomine, intégrant des groupes de discussion. D’autres composantes peuvent y être associées comme la pleine conscience, la relaxation, les traitements de massage, la diététique, ou encore la thérapie occupationnelle.