| |
| Med Sci (Paris). 35(2): 178–180. doi: 10.1051/medsci/2019009.Des lasers au service de
l’ophtalmologie Christophe Baudouin1* 1Centre National d’Ophtalmologie des Quinze-Vingts et Institut de la
Vision, IHU FOReSIGHT, 28
Rue de Charenton, 75012Paris,
France |

Vignettes (Photos III. Niklas Elmehed. © Nobel Media). Organe miniature, véritable concentré d’un organisme complet sur un minuscule volume,
l’œil a fait l’objet en quelques décennies de progrès chirurgicaux innombrables, tant
techniques que technologiques, dans tous les domaines et toutes les localisations
touchées par des pathologies, anomalies, malformations, dysfonctionnements, faisant tout
autant reculer les limites de l’inaccessible que révéler de nouvelles barrières et de
nouveaux enjeux. Un organe si réduit ne peut qu’exiger une chirurgie parfaite,
miniaturisée, utilisant des technologies pointues. La chirurgie est désormais
micrométrique, les lasers travaillent à l’échelle de la nanoseconde, et même de la
femtoseconde, des systèmes d’aide à la visualisation sont embarqués sur des microscopes
opératoires de haute résolution, voire en trois dimensions. Comme toutes les disciplines chirurgicales, mais certainement bien plus et plus
rapidement que la plupart, l’ophtalmologie a bénéficié du foisonnement de l’inventivité
humaine dans le domaine médical. C’est donc l’un de ses plus brillants développements
technologiques qui vient d’être récompensé par le prix Nobel de Physique, attribué au
Français Gérard Mourou, à l’Américain Arthur Ashkin et à la Canadienne Donna
Strickland. Un prix Nobel de physique français, ce n’est pas fréquent ; un prix Nobel qui peut se
targuer du fait que ses découvertes ont déjà connu des applications médicales, largement
diffusées et utilisées par un public de plus en plus large, c’est d’autant plus
rare. Les lasers femtoseconde ont en effet depuis plusieurs années révolutionné la médecine
avec des applications en ophtalmologie, en chirurgie réfractive d’abord, où ces types de
lasers sont devenus incontournables, puis en chirurgie de la cataracte, où même s’ils
ont encore un peu de peine à s’imposer, ces lasers seront sans nul doute au centre de la
chirurgie de demain. |
Les lasers au service de la chirurgie oculaire Les lasers sont largement utilisés en ophtalmologie depuis les années 1980 et ont
connu un développement exponentiel avec la multiplicité des technologies et des
possibilités thérapeutiques. Plusieurs paramètres vont déterminer l’utilisation d’un
laser : la longueur d’onde - les longueurs d’onde courtes étant plus énergétiques -,
la puissance, la surface de délivrance et surtout le temps d’administration. Des
temps longs, de l’ordre de fractions de secondes, génèrent des effets thermiques,
souhaitables pour les traitements rétiniens de photocoagulation ; des temps très
courts, de l’ordre de quelques dizaines de nanosecondes ou même de femtosecondes,
auront des effets mécaniques et chimiques entraînant une photoablation tissulaire
lorsque l’énergie du laser est supérieure à celle des liaisons intermoléculaires,
voire, avec des temps de délivrance encore plus courts, une ionisation et une
sublimation de la matière, c’est-à-dire la transformation d’un tissu solide en gaz
(Figure 1).
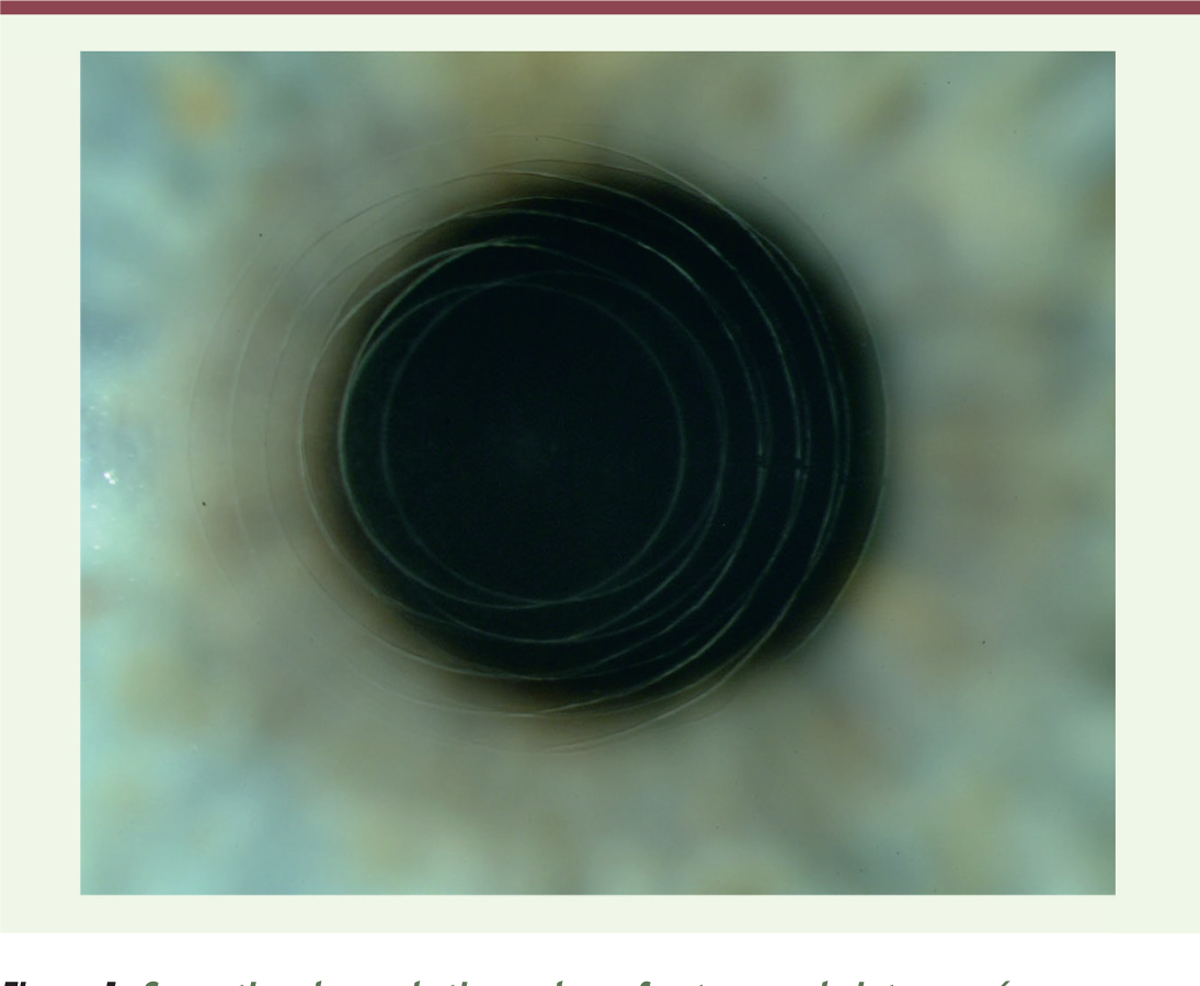
 | Figure 1. Correction de presbytie par laser femtoseconde intracornéen. |
Les lasers ont été largement développés pour la chirurgie réfractive avec les lasers
excimères qui réalisent une photoablation cornéenne, pour en modeler la forme,
l’épaisseur et par conséquent la puissance réfractive. Ils émettent dans
l’utraviolet à des fréquences très rapides et délivrent une énergie qui rompt les
liaisons entre atomes et entre molécules, réalisant une ablation tissulaire. Plus
récemment, les lasers femtoseconde ont complété l’arsenal chirurgical en permettant
une ionisation par arrachement des électrons des atomes et vaporisation de la
matière en un mélange de gaz et d’ions. Ils fonctionnent dans l’infrarouge avec des
impulsions extrêmement courtes, de l’ordre de quelques centaines de femtosecondes,
sur une surface d’un micromètre carré. La conséquence sur le tissu est la création
de cavités micrométriques utilisables, de par leur juxtaposition, pour sectionner la
cornée dans tous les plans géométriques, ou pour fragmenter le cristallin. Ces
lasers se sont généralisés en chirurgie réfractive, ils peuvent aussi être utiles
pour les greffes de cornée, et la mise au point d’algorithmes de délivrance de plus
en plus rapides devraient en faire les bistouris de demain et les rendre
incontournables dans un proche avenir pour un nombre croissant d’actes
chirurgicaux. |
La chirurgie réfractive : des incisions cornéennes au SMILE Les troubles de réfraction, ou amétropies, sont les causes les plus fréquentes et les
plus banales de mauvaise vision : myopie, hypermétropie, astigmatisme et presbytie,
qui touchent dès l’enfance ou plus tard dans la vie l’ensemble de la population. La
presbytie n’épargne personne et apparaît entre quarante et cinquante ans. On parle
également désormais « d’épidémie » de myopie, en particulier chez les Asiatiques
pour lesquels des études montrent, par exemple, que 90 % des enfants de Singapour
sont touchés. La correction optique la plus banale se fait par lunettes ou par
lentilles de contact mais, depuis longtemps, des techniques chirurgicales et des
appareillages de plus en plus sophistiqués ont été développés, la technologie
n’ayant fait que s’accélérer dans les 20 dernières années, depuis les incisions
cornéennes radiaires des pionniers de l’ère pré-laser. La technique la plus développée est celle dite de LASIK (laser-assisted in
situ keratomileusis). Elle permet une ablation tissulaire à l’intérieur
même du stroma cornéen après la réalisation d’un capot constitué par les couches
superficielles et antérieures de la cornée. La section intrastromale a longtemps été
réalisée de manière mécanique, à l’aide d’une lame oscillante guidée. Elle est
désormais effectuée grâce à un laser femtoseconde capable de transformer la matière
en formant des microcavités gazeuses dont la juxtaposition permet de sectionner de
manière rapide, en à peine quelques dizaines de secondes, et avec une précision
micrométrique, de larges surfaces ou volumes de tissu. La chirurgie réfractive par LASIK, en particulier par l’association laser
excimère/laser femtoseconde, est devenue tellement fiable, précise et reproductible,
avec des taux infimes de complications, qu’elle a pu être appliquée à d’autres
amétropies : hypermétropie, astigmatisme et presbytie. Pour corriger cette dernière
anomalie, il faut créer de la profondeur de champ en faisant bomber la partie
centrale de la cornée, ce que des algorithmes de plus en plus précis et sophistiqués
sont capables de faire (Figure
2).
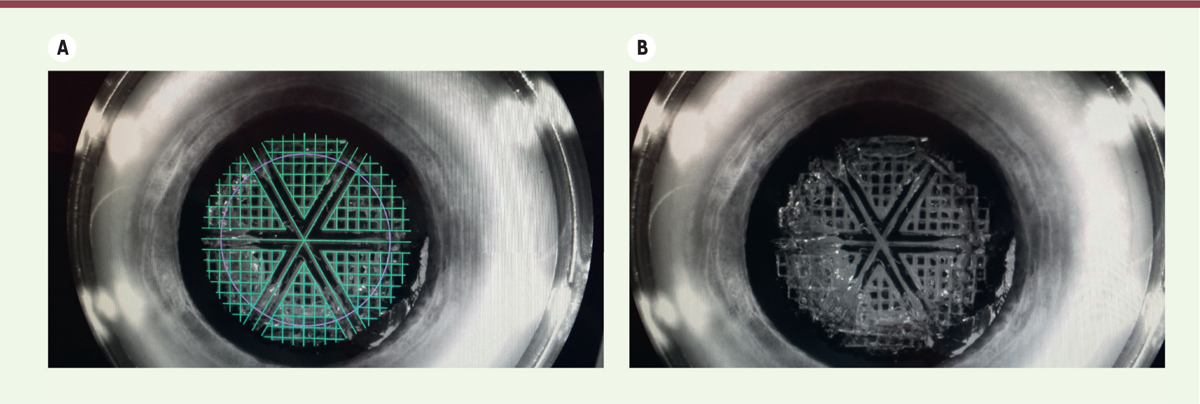
 | Figure 2. A. Schéma de fragmentation du cristallin par laser femtoseconde. B.
Résultat immédiatement après fragmentation par le laser femtoseconde :
les microbulles traduisent l’effet du traitement par le laser. |
Le LASIK expose cependant à quelques effets secondaires liés à la section étendue des
nerfs cornéens. De nouveaux lasers femtoseconde sont désormais capables de réaliser
des ablations tissulaires intrastromales qui permettent d’extraire le tissu cible
par une petite incision arciforme : c’est la technique joliment baptisée SMILE, pour
small incision lenticle extraction. D’autres lasers s’associent
à la chirurgie de la cataracte pour réaliser des incisions stromales de relaxation
qui diminuent le rayon de courbure de la cornée là où elle est trop cambrée, donc là
où elle génère un astigmatisme et une déformation de l’image. Des améliorations sont
encore attendues grâce à des lasers de plus en plus rapides et précis qui
permettront prochainement de transformer et de réduire la matière au sein même de la
cornée pour en remodeler la forme sans ouverture traumatisante ou par des incisions
de plus en plus petites. |
La cataracte : de l’extraction manuelle au laser femtoseconde Les premières interventions de cataracte remontent à plus de 4 000 ans et
consistaient en un abaissement du cristallin devenu blanc et opaque, à l’aide
d’instruments pointus qu’on introduisait sans anesthésie dans le globe oculaire. La
première extraction du cristallin a été réalisée par le chirurgien français Jacques
Daviel en 1750. Après la Seconde Guerre mondiale, cette intervention connut de très
nombreux progrès, jusqu’à la phakoémulsification, une technique d’extraction souvent
considérée à tort comme une chirurgie au laser, qui consiste à pulvériser le
cristallin opacifié par vibration ultrasonique et reste la référence actuelle. La chirurgie de la cataracte a bénéficié en moins de trente ans d’un extraordinaire
foisonnement d’innovations technologiques. La réduction de la taille d’incision
autour de 2 mm, voire moins, s’est accompagnée d’une série de révolutions en
implantologie de biomatériaux souples et aux propriétés réfractives de plus en plus
fiables. En parallèle, le développement des techniques de microablation tissulaire
par laser femtoseconde révolutionnait le domaine de la chirurgie réfractive
cornéenne. Il ne restait qu’un pas, rapidement franchi, pour faire de ces nouvelles
générations de laser une aide supplémentaire adaptée à la chirurgie de la cataracte.
Technologie éprouvée, désormais très performante, technologie d’avenir certainement,
même si elle peine encore à trouver son présent. La chirurgie de la cataracte assistée au laser femtoseconde est en effet une
innovation majeure. Le laser femtoseconde ne se substitue pas aux ultrasons et ne
remplace pas l’extraction par aspiration du cristallin, il en facilite le geste et
le rend encore plus précis et reproductible. Lors d’une phase de prétraitement, il
permet de préparer l’œil à la chirurgie proprement dite en réalisant les incisions
cornéennes, la capsulotomie antérieure et la fragmentation cristallinienne de
manière automatisée, sous contrôle d’une imagerie embarquée en temps réel. Ainsi,
ces étapes sont-elles effectuées de façon sécurisée, précise et fiable, et la
pré-fragmentation cristallinienne réduit la quantité d’ultrasons nécessaires en
aval. Il existe actuellement plusieurs technologies de laser femtoseconde
disponibles sur le marché. Les différences sont assez modestes et concernent
essentiellement la technique d’imagerie ou l’ergonomie, mais leurs caractéristiques
technologiques et leurs performances sont très comparables. Certains inconvénients
de cette technologie sont encore un frein à son développement : un temps opératoire
plus long, une chirurgie plus délicate, ainsi qu’un surcoût élevé. Les bénéfices
apportés par cette évolution technologique en feront certainement un outil d’avenir
incontournable, nécessitant cependant de concevoir différemment la chirurgie de la
cataracte, tant en termes logistiques qu’économiques. Ainsi, le très prestigieux prix Nobel de Physique vient récompenser les auteurs de
découvertes majeures déjà passées dans la pratique courante médicale. Ce n’est pas
par hasard que Gérard Mourou a cité dans ses interviews l’ophtalmologie comme une
des toutes premières applications de ses travaux, mentionnant à juste titre que de
nombreux patients dans le monde peuvent d’ores et déjà en bénéficier. Le monde de
l’ophtalmologie et de la vision lui doit admiration et reconnaissance. |
L’auteur déclare n’avoir aucun lien d’intérêt concernant les données
publiées dans cet article.
|