| |
| Med Sci (Paris). 2008 March; 24(3): 306–313. Published online 2008 March 15. doi: 10.1051/medsci/2008243306.Les kinoïdes Une nouvelle génération de vaccins thérapeutiques Armand Bensussan,1,2* Bernard Bizzini,3 Philippe Pouletty,3 Robert C. Gallo,4* and Daniel Zagury3* 1Institut National de la Santé et de la Recherche Médicale, Inserm U841, Créteil, France 2Institut Mondor de Médecine Moléculaire, Hôpital Henri Mondor, 51, avenue du Maréchal de Lattre de Tassigny, 94010 Créteil, France 3Neovacs SA, 3-5, impasse Reille, 75014 Paris, France 4Institute of Human Virology, University of Maryland, 725 West Lombard Street, Suite S307, Baltimore, MD 21201, États-Unis |
Les vaccins thérapeutiques conventionnels
 Les vaccins sont couramment utilisés avec succès depuis plus d’un siècle dans le traitement ou la prévention de maladies infectieuses. Leur mécanisme d’action est physiologique et consiste à initier et développer une réaction immunitaire contre toute substance ou structure porteuse d’un antigène (virus, bactérie, cellule tumorale), considérée comme non-soi par l’organisme de manière à promouvoir un état immun, une mémoire immunitaire, vis-à-vis de l’antigène étranger. La réaction immunitaire induite par ces vaccins conventionnels comprend une production d’anticorps neutralisant l’agresseur antigénique circulant et une réponse cellulaire effectrice, avec la différenciation de cellules cytotoxiques capables de détruire les cellules malades porteuses de l’antigène étranger. L’extension à des fins thérapeutiques de l’approche vaccinale utilisée ces dernières années dans le Sida (antigènes du VIH) [
1–
3] et dans certains cancers (antigènes tumoraux associés TAA, ou spécifiques de tumeurs TSA, des cellules cancéreuses) n’est pas apparue, à ce jour, efficace [
4]. Aussi le vaccin quadrivalent dirigé contre le HPV (human papillomavirus), validé cliniquement et efficace, est aujourd’hui prescrit à titre préventif chez les personnes non infectées par l’agent viral causal de la maladie [
38], mais n’est pas indiqué en l’état pour usage thérapeutique chez les patientes qui souffrent de métaplasies ou de dysplasies du col utérin induites par le virus (Figure 1) [
5]. Les vaccins sont couramment utilisés avec succès depuis plus d’un siècle dans le traitement ou la prévention de maladies infectieuses. Leur mécanisme d’action est physiologique et consiste à initier et développer une réaction immunitaire contre toute substance ou structure porteuse d’un antigène (virus, bactérie, cellule tumorale), considérée comme non-soi par l’organisme de manière à promouvoir un état immun, une mémoire immunitaire, vis-à-vis de l’antigène étranger. La réaction immunitaire induite par ces vaccins conventionnels comprend une production d’anticorps neutralisant l’agresseur antigénique circulant et une réponse cellulaire effectrice, avec la différenciation de cellules cytotoxiques capables de détruire les cellules malades porteuses de l’antigène étranger. L’extension à des fins thérapeutiques de l’approche vaccinale utilisée ces dernières années dans le Sida (antigènes du VIH) [
1–
3] et dans certains cancers (antigènes tumoraux associés TAA, ou spécifiques de tumeurs TSA, des cellules cancéreuses) n’est pas apparue, à ce jour, efficace [
4]. Aussi le vaccin quadrivalent dirigé contre le HPV (human papillomavirus), validé cliniquement et efficace, est aujourd’hui prescrit à titre préventif chez les personnes non infectées par l’agent viral causal de la maladie [
38], mais n’est pas indiqué en l’état pour usage thérapeutique chez les patientes qui souffrent de métaplasies ou de dysplasies du col utérin induites par le virus (Figure 1) [
5].  | Figure 1.
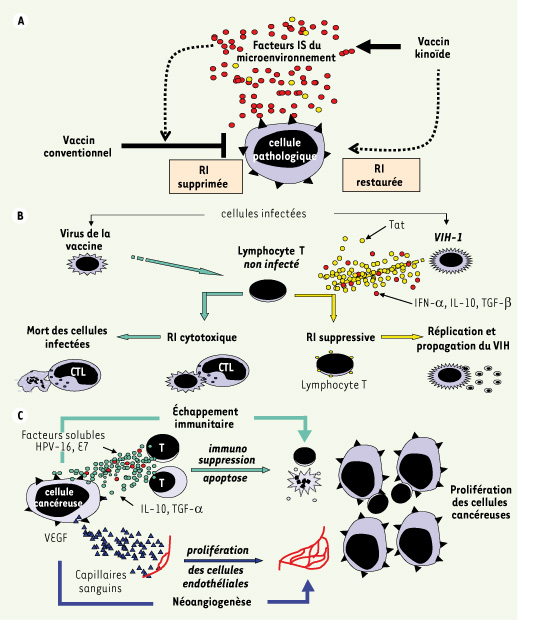
A. Cibles vaccinales visées par Neovacs. Le vaccin conventionnel cible uniquement les antigènes anormaux présents à la surface des cellules pathologiques et induit préférentiellement une réponse cellulaire tueuse contre ces cellules. Cette réponse immunitaire (RI) peut être supprimée par des facteurs du microenvironnement. Les vaccins kinoïdes en induisant des anticorps visent à neutraliser les cytokines ectopiques immunosuppressives (IS) et/ou angiogéniques, délétères du microenvironnement stromal des tissus pathologiques et peuvent ainsi permettre au vaccin conventionnel ou aux défenses naturelles d’exercer leur effet anti-tumoral. B et C. Effets pathogènes induits par les protéines pathogènes du microenvironnement des tissus pathologiques. B. Combat déséquilibré entre le virus VIH-1 et le système immunitaire de l’hôte : les cellules infectées par le VIH relâchent la protéine Tat, laquelle stimule les cellules immunitaires (CPA et T) qui produisent des cytokines à effet immunosuppressif (IFN-α, IL-10, TGF-β) inhibant la réponse immunitaire antivirale. C. Induction d’immunosuppression et de néoangiogenèse intratumorales. Les cellules cancéreuses ou stromales de tumeurs relâchent des facteurs immunosuppresseurs : protéines virales (E7), ou cellulaires (TGF-β, IL-10) et angiogéniques (VEGF). |
|
Les dysfonctionnements cytokiniques : éléments pathogènes de maladies chroniques sévères Les cytokines sont des signaux intercellulaires qui jouent un rôle majeur dans la physiopathologie des réactions immunitaires comme cela est décrit dans l’Encadré. Leur rôle délétère, au cours d’affections virales ou cancéreuses, est étayé par un ensemble d’observations expérimentales et cliniques. Contrairement à la majorité des virus, comme ceux de la vaccine ou de l’influenza qui activent des réponses immunitaires cytotoxiques contrôlant l’infection, le VIH entraîne une production anormale d’IFN-α (interféron-α) [
6], d’IL-10 (interleukine-10) [
7] et de TGF-β (transforming growth factor-β) [
8], associée à une immunosuppression des cellules T conduisant à la maladie Sida. La production ectopique de l’IFN-α, non contrôlée homéostatiquement, peut être due à l’activation des cellules productrices d’IFN-α (pDC, cellules dendritiques plasmacytoïdes, et autres cellules présentatrices d’antigènes [CPA]) par la protéine virale Tat, excrétée par les cellules infectées (Figure 1B) [
9]. Dans le cancer du col utérin, la protéine E7 de l’HPV-16, excrétée par les cellules cancéreuses, active non seulement une production anormale d’IFN-α à effet immunosuppresseur par les CPA [
10], mais aussi la prolifération des cellules endothéliales qui sous tend l’angiogenèse tumorale [
11] (Figure 1C). Dans d’autres types de tumeurs, les cellules malignes sécrètent directement des cytokines à action immunosuppressive, susceptibles de paralyser localement les réactions immunitaires, ou ayant d’autres effets pathogènes, tels que le VEGF (vascular endothelial growth factor) excrété par de nombreuses cellules cancéreuses, qui induit la néoangiogenèse tumorale [
12]. Le dysfonctionnement cytokinique au sein des tissus pathologiques s’observe également dans d’autres pathologies ; c’est le cas de la polyarthrite rhumatoïde caractérisée cliniquement par l’inflammation des articulations et biologiquement par une surproduction de cytokines pro-inflammatoires (TNFα, IL-1, IFN-γ) [
13]. |
La vaccination kinoïde, nouvelle arme thérapeutique contre les dysfonctionnements cytokiniques Introduits dès 1991 par le groupe de recherche d’immuno-physiologie cellulaire de l’Université Pierre et Marie Curie (UPMC, Paris VI, France), les vaccins kinoïdes visent à produire des anticorps de haute affinité dirigés contre les cytokines ectopiques anormalement présentes dans le stroma des tissus pathologiques pour en inhiber les effets pathogènes et permettre aux cellules immunitaires, activées spontanément ou après vaccination conventionnelle, d’exercer leur fonction effectrice tueuse vis-à-vis des cellules pathologiques (Figure 1). De tels vaccins sont constitués de dérivés de ces cytokines, biologiquement non toxiques, mais immunogènes [
14]. La société Neovacs (Encadré 2) a engagé depuis 1993 un programme de développement industriel de ces vaccins.


Les vaccins kinoïdes Le kinoïde, qui représente le principe actif du vaccin, est un immunogène capable d’induire des auto-anticorps de haute affinité contre une cytokine donnée [
15]. Dans sa composition usuelle, il s’agit d’un hétérocomplexe obtenu par liaison chimique de la cytokine à une protéine porteuse étrangère telle que le KLH (Keyhole Limpet Hemocyanin) [
16]. La protéine porteuse KLH a un rôle double, celui de fournir les déterminants antigéniques (épitopes T) nécessaires à l’activation des cellules T auxiliaires et celui de présenter aux cellules B productrices d’anticorps une densité élevée d’antigènes cytokiniques dans leur conformation native. Notons que le KLH est actuellement utilisé à des doses élevées comme immunostimulant dans des essais cliniques en cancérologie (cancer de la vessie) [
17]. D’autres agents de couplage, comme le carbodiimide, ou d’autres protéines porteuses, comme l’ovalbumine, ont été utilisés pour produire avec succès des kinoïdes dirigés contre l’IL-9 et l’IL-17 [
18,
19]. D’autres vaccins kinoïdes ont été préparés à partir d’immunogènes constitués d’un pool de protéines mutées analogues de la cytokine IL-6 native [
20], ou encore à partir de vecteurs auxiliaires lipidiques tels que les VLP (virus like particles) anti-TNF (tumor necrosis factor) [
21]. Dans certaines situations expérimentales (chez l’animal après stimulation vaccinale en présence de LPS ou de CpG) [
22,
23] ou dans certains états pathologiques (Sida) [
24], la cytokine seule après inactivation peut se substituer comme immunogène à l’hétérocomplexe kinoïde. La cytokine antigène dans ces situations particulières induit une réponse anticorps anti-cytokine, sans l’apport auxiliaire de la protéine carrier KLH (réponse B anticytokine T-indépendante). À ce jour, la société Neovacs dispose de vaccins kinoïdes dirigés contre le TNF-α humain, le VEGF humain/murin, l’IL-4 humaine/murine, l’IFN-α humain/murin. Ces vaccins ont été testés dans différents modèles animaux in vivo afin d’en évaluer l’immunogénicité, la tolérance et l’efficacité thérapeutique [14,
25–
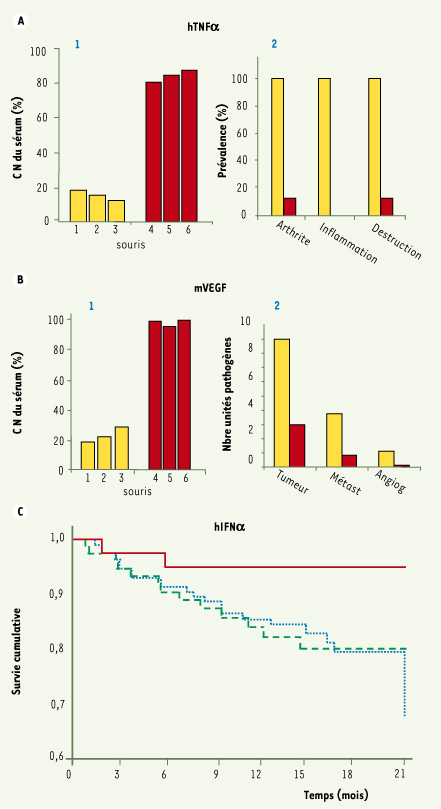
27]. Les effets de la vaccination kinoïde L’immunisation avec le kinoïde émulsionné dans l’adjuvant huileux de Salk (ISA51-Seppic, Paris) induit des titres élevés d’anticorps neutralisants de haute affinité, dirigés contre la cytokine native correspondante. L’efficacité de ces anticorps anti-cytokine a été démontrée expérimentalement. TNF-α Kinoïde Chez la souris transgénique exprimant le TNF-α humain (Tg1006-T de Taconic), qui développe une polyarthrite rhumatoïde, l’immunisation avec le kinoïde TNF-α humain induit des taux élevés d’auto-anticorps sériques de haute affinité (Figure 2A1) et réduit de façon très importante les signes cliniques (oedèmes et déformation articulaire mesurée par un score arthritique) (Figure 2A2) et histologiques (inflammation et destruction osseuse) de la maladie.  | Figure 2.
Effets de la vaccination kinoïde. A1. Anticorps neutralisants induits par la vaccination kinoïde hTNFa. Inhibition de l’activité fonctionnelle du hTNF-α, en présence de sérum de souris (dilution au 1/100 e) immunisées avec le kinoïde hTNFα, évaluée par le test de cytotoxicité des cellules murines L929 exprimée par le % d’inhibition de la lyse cellulaire de la lignée L929 en présence de hTNFα. CN : capacité neutralisante, barre rouge : groupe expérimental, barre jaune : groupe témoin. A2. Efficacité clinique associée au vaccin kinoïde hTNFα. Effet de l’immunisation TNF-α kinoïde sur les scores cliniques et histologiques de l’arthrite chez les souris immunisées avec le kinoïde TNF-α (barre rouge) ou avec le KLH (barre jaune). La prévalence de l’inflammation/destruction évaluée par histologie est le pourcentage (%) de souris avec un score d’inflammation/destruction ≥ 0,5 (score allant de 0 [aspect normal] à 3 [inflammation sévère avec déformation de l’articulation]) (adapté de [ 14]). B1. Anticorps neutralisants induits par la vaccination kinoïde VEGF. Inhibition de l’activité fonctionnelle du VEGF, en présence de sérum de souris (dilution au 1/100 e) immunisées avec le kinoïde mVEGF, évaluée par le test de prolifération de cellules HUVEC ( human umbilical vein endothelial cells) en présence de VEGF. CN : capacité neutralisante, barre rouge : groupe expérimental, barre jaune : groupe témoin. B2. Efficacité clinique associée au vaccin kinoïde hVEGF. Effet de l’immunisation VEGF kinoïde sur les métastases pulmonaires de carcinome du côlon CT26 chez les souris immunisées avec le kinoïde mVEGF (barre rouge) et chez les souris immunisées avec le KLH (barre jaune). Fréquences d’unités pathogènes évaluées par : Tumeur : Score de tumeurs détectées macroscopiquement (absence = 0 et présence = 1) ; Métast : Moyenne du nombre de métastases détectées au microscope ; Angiog : Score d’angiogenèse par métastase détectée au microscope (absence = 0 et présence = 1) (adapté de [
26]). C. Effet de l’immunisation IFN-αKinoïde mesurée par la survenue de signes cliniques en relation avec le VIH et représentée sur la courbe Kaplan-Meier de survie cumulative dans le temps chez des patients infectés par le VIH-1. En abscisse, la durée du suivi clinique en mois et, en ordonnée, les événements en rapport avec l’infection VIH, trait plein rouge : sujets vaccinés répondeurs (présence d’anticorps anti-IFNα sérique), trait discontinu vert : sujets vaccinés non répondeurs, trait en pointillé bleu : sujets ayant reçu un placebo (adapté de [ 25]). |
VEGF Kinoïde Le kinoïde VEGF murin induit chez la souris immunisée des titres élevés d’auto-anticorps neutralisants anti-VEGF (Figure 2B). Chez la souris Balb/c greffée avec des cellules cancéreuses syngéniques (lignée CT26), l’immunisation avec le kinoïde VEGF réduit significativement le nombre de métastases pulmonaires [ 26]. IL-4 Kinoïde Chez la souris Balb/c sensibilisée à l’allergène rB et v 1a, l’immunisation avec le kinoïde IL-4 diminue sensiblement la réponse anticorps anti-rBet v1a de classe IgE. D’autre part, chez la souris sensibilisée à l’ovalbumine, l’immunisation avec le kinoïde IL-4 améliore la réaction inflammatoire pulmonaire induite par un challenge avec cet allergène [ 27]. IFN-α Kinoïde Dans un modèle expérimental de lupus érythémateux disséminé, les souris NZB/W ayant reçu une injection d’adénovirus exprimant l’IFN-α murin développent une protéinurie suivie de la mort par glomérulonéphrite. L’immunisation de ces souris avec le kinoïde IFN-α murin prévient cette évolution (S. Koutouzov, manuscrit en préparation). Chez l’homme, l’essai EURIS réalisé chez 242 sujets infectés par le VIH a montré un bénéfice clinique et biologique chez les sujets répondeurs présentant des titres élevés d’anticorps anti-IFNα comparés aux sujets non répondeurs et placebo (Figure 2C). Chez les patients répondeurs, le risque relatif (RR) de survenue de signes cliniques liés au Sida a été significativement diminué (RR = 0,25 ; p < 0,05), le nombre de lymphocytes T CD4 + sanguin (p < 0,03) s’est stabilisé et la virémie n’a pas augmenté significativement (p < 0,01) [ 25]. Le vaccin kinoïde étant dirigé contre une cytokine du soi, la réaction immunitaire présente des propriétés inhérentes à son caractère autologue : (1) la réponse anticorps anti-cytokine est transitoire ; l’activité neutralisante efficace de ces anticorps disparaît 3 mois après la dernière injection du fait de l’absence d’une mémoire T anti-cytokine. Le maintien de taux d’anticorps efficaces peut cependant être assuré par des injections de rappel, dont la périodicité peut être contrôlée par la sérologie. (2) Les anticorps polyclonaux circulants induits par le vaccin ont une forte avidité pour la cytokine ciblée (KD~1-1,5 x 10-8 M mesuré par Biacore) et ils neutralisent les cytokines ectopiques présentes dans les liquides biologiques (sang et lymphe stromale des tissus). Cependant, au niveau des champs cytokiniques (où siègent normalement les réactions cytokiniques), ces anticorps restent sans effet sur la physiologie de ces réactions du fait de la plus forte affinité des récepteurs de cytokine (KD ~10-11 M) exprimés à la surface des cellules cibles [26]. (3) Les kinoïdes n’induisent pas de réponse cellulaire T dirigée contre la cytokine du soi ciblée. Ce résultat était anticipé du fait de la sélection clonale centrale thymique négative et de la présence de cellules T régulatrices périphériques contrôlant les antigènes du soi au niveau des organes lymphoïdes. (4) Les kinoïdes KLH-cytokine induisent une réponse anti-KLH, à la fois humorale et cellulaire. Cette réponse collatérale sans effet indésirable immédiat et à long terme [14] serait bénéfique par son action immunomodulatrice [17]. Tolérance au vaccin kinoïde Les études expérimentales en clinique réalisées depuis 1992 ont montré une bonne tolérance des vaccins kinoïdes dont l’administration n’a été associée à ce jour à aucune complication locale ou systémique. Ce résultat était prévisible du fait de l’absence de toute toxicité intrinsèque du produit kinoïde et des caractéristiques mentionnées ci-dessus de la réaction immunitaire qu’il induit dont en particulier : (1) l’absence de réaction des lymphocytes T anti-cytokine, qui élimine le risque de pathologie auto-immune, et (2) l’absence de dérèglement des processus physiologiques cytokiniques. Comme cela a été mentionné au paragraphe précédent, l’action des anticorps anti-cytokine, qu’ils soient administrés passivement (anticorps monoclonaux, Acm) ou produits par vaccination kinoïde, s’exerce essentiellement au niveau des cytokines ectopiques circulantes, ce qui réduit le risque de complications que provoquerait un stress exogène ou un stimulus infectieux susceptible d’induire des réactions physiologiques cytokiniques. Chez l’animal, la vaccination kinoïde réalisée dans différents modèles expérimentaux a toujours été bien tolérée. Des rats immunisés contre l’EGF (epidermal growth factor) ayant développé des auto-anticorps spécifiques de forte affinité n’ont présenté aucune complication et aucune lésion inflammatoire au sein des différents tissus [
28]. Chez la souris les immunisations actives anti-IL-1 [
29] et anti-IL-9 [18] se sont avérées totalement inoffensives sur une période de suivi supérieur à 12 mois. Les études précliniques réalisées avec les kinoïdes KLH-TNF-α humain, KLH-IL-4 humain et IFN-α humain inactivé (Antiferon®) [25] n’ont révélé chez la souris, le chien ou le singe aucune toxicité aiguë ou chronique. Au cours d’essais cliniques réalisés chez les patients atteints de cancers du côlon, de la prostate ou du sein, les vaccins anti-EGF ont été bien tolérés [
30]. Dans le cadre de l’essai EURIS multicentrique de phase II/III réalisé en double aveugle sur 242 patients sidéens, l’immunisation par l’IFN-α inactivé (Antiferon®), qui a produit des titres élevés d’anticorps chez certains sujets, n’a révélé aucun effet collatéral infectieux ou autoimmun inhérent à l’immunisation pendant les 18 mois du suivi clinique [25]. |
La mise en évidence du rôle majeur joué par les dérèglements cytokiniques dans la pathogenèse de maladies chroniques a conduit les scientifiques à développer des stratégies susceptibles d’inhiber spécifiquement les cytokines ectopiques délétères portées par la lymphe des tissus pathologiques. Cette stratégie de ciblage spécifique anti-cytokine s’est montrée efficace et, à l’heure actuelle, les Acm anti-TNFα (Remicade® ou Humira®) [
31,
32] tout comme les récepteurs solubles du TNF-α (Etanercept®) [
33], constituent le socle thérapeutique de maladies auto-immunes telles que la polyarthrite rhumatoïde ou la maladie de Crohn, tandis que les Acm anti-VEGF (Avastin®) [
34] sont associés à la chimiothérapie pour combattre l’angiogenèse et les métastases de cancer. Que ces anticorps spécifiques soient chimériques (Remicade®), humanisés (Avastin®) ou humains (Humira®), ils peuvent induire, après leur administration répétée, des auto-anticorps anti-Acm (anti-idiotypes ou autres), source de récidives qui peuvent en limiter l’usage [
35]. Par la faisabilité de leur préparation, leur innocuité et leur efficacité exposées dans cet article, les vaccins kinoïdes pourraient représenter une alternative thérapeutique à l’immunothérapie spécifique par Acm, en particulier en cas de résistance au traitement de ces derniers [
36]. Après validation par les essais cliniques en cours de développement ou en préparation par Neovacs, l’utilisation du vaccin kinoïde lors de thérapies anticytokines prolongées pourra présenter des avantages : (1) induction d’anticorps polyclonaux naturels de haute affinité non susceptibles d’induire des autoanticorps contre eux-mêmes [35] ; (2) maintien permanent, conformément à la logique des protocoles thérapeutiques métronomiques [
37], de titres d’anticorps neutralisants à des niveaux efficaces grâce à des injections de rappel dont la périodicité sera guidée par le suivi sérologique ; (3) confort apporté au patient du fait de la faible fréquence des rappels. De plus, le sang de sujets volontaires vaccinés pourra représenter une source unique d’anticorps anti-cytokines neutralisants naturels. Ces derniers, qu’ils soient des immunoglobulines polyclonales purifiées provenant de sérums hyperimmuns ou des anticorps monoclonaux produits à partir de cellules B immortalisées, pourront être utilisés lors d’indication d’immunothérapie passive sans risque de générer des auto-anticorps. Par ses avantages résumés dans le Tableau I, la stratégie Kinoïde devrait contribuer à élargir le champ d’application des immunothérapies anti-cytokines validé depuis dix ans grâce aux succès cliniques rencontrés par l’administration des Acm dans le traitement de maladies graves telles la polyarthrite rhumatoïde, la maladie de Crohn ou certains cancers.  | Tableau I.
Immunothérapie spécifique anticytokine. Comparaison de la vaccination kinoïde à l’immunothérapie spécifique par administration d’Ac monoclonaux. |

|
1. Leclerc C. L’apport des nouvelles technologies en vaccinologie. Med Sci (Paris) 2007; 23 : 386–90. 2. Zagury D, Le Buanec H, Bizzini B, et al. Active versus passive anti-cytokine antibody therapy against cytokine-associated chronic diseases. Cytokine Growth Factor Rev 2003; 14 : 123–37. 3. Belshe RB, Graham BS, Keefer MC, et al. Neutralizing antibodies to HIV-1 in seronegative volunteers immunized with recombinant gp120 from the MN strain of HIV-1. NIAID Aids vaccine clinical trials network. JAMA 1994; 272 : 475–80. 4. Bleumer I, Tiemessen DM, Oosterwijk-Wakka JC, et al. Preliminary analysis of patients with progressive renal cell carcinoma vaccinated with CA9-peptide-pulsed mature dendritic cells. J Immunother 2007; 30 : 116–22. 5. Future II Study Group. Quadrivalent vaccine against human papillomavirus to prevent high-grade cervical lesions. N Engl J Med 2007; 356 : 1915–27. 6. Orenstein JM, Preble OT, Kind P, Schulof R. The relationship of serum alpha-interferon and ultrastructural markers in HIV-seropositive individuals. Ultrastruct Pathol 1987; 11 : 673–9. 7. Badou A, Bennasser Y, Moreau M, et al. Tat protein of human immunodeficiency virus type 1 induces interleukin-10 in human peripheral blood monocytes: implication of protein kinase C-dependent pathway. J Virol 2000; 74 : 10551–62. 8. Kekow J, Wachsman W, McCutchan JA, et al. Transforming growth factor beta and noncytopathic mechanisms of immunodeficiency in human immunodeficiency virus infection. Proc Natl Acad Sci USA 1990; 87 : 8321–5. 9. Gallo RC. Tat as one key to HIV-induced immune pathogenesis and Tat (correction of Pat) toxoid as an important component of a vaccine. Proc Natl Acad Sci USA 1999; 96 : 8324–6. 10. Le Buanec H, D’Anna R, Lachgar A, et al. HPV-16 E7 but not E6 oncogenic protein triggers both cellular immunosuppression and angiogenic processes. Biomed Pharmacother 1999; 53 : 424–31. 11. D’Anna R, Le Buanec H, Alessandri G, et al. Selective activation of cervical microvascular endothelial cells by human papillomavirus 16-e7 oncoprotein. J Natl Cancer Inst 2001; 93 : 1843–51. 12. Akagi K, Ikeda Y, Miyazaki M, et al. Vascular endothelial growth factor-C (VEGF-C) expression in human colorectal cancer tissues. Br J Cancer 2000; 83 : 887–91. 13. Feldmann M, Steinman L. Design of effective immunotherapy for human autoimmunity. Nature 2005; 435 : 612–9. 14. Le Buanec H, Delavallee L, Bessis N, et al. TNFalpha kinoid vaccination-induced neutralizing antibodies to TNFalpha protect mice from autologous TNFalpha-driven chronic and acute inflammation. Proc Natl Acad Sci USA 2006; 103 : 19442–7. 15. Bizzini B, Achour A. « Kinoids »: the basis for anticytokine immunization and their use in HIV infection. Cell Mol Biol 1995; 41 : 351–6. 16. Sabbatini PJ, Kudryashov V, Ragupathi G, et al. Immunization of ovarian cancer patients with a synthetic Lewis(y)-protein conjugate vaccine: a phase 1 trial. Int J Cancer 2000; 87 : 79–85. 17. Lamm DL, Dehaven JI, Riggs DR. Keyhole limpet hemocyanin immunotherapy of bladder cancer: laboratory and clinical studies. Eur Urol 2000; 37 (suppl 3) : 41–4. 18. Richard M, Grencis RK, Humphreys NE, et al. Anti-IL-9 vaccination prevents worm expulsion and blood eosinophilia in Trichuris muris-infected mice. Proc Natl Acad Sci USA 2000; 97 : 767–72. 19. Uyttenhove C, Van Snick J. Development of an anti-IL-17A auto-vaccine that prevents experimental auto-immune encephalomyelitis. Eur J Immunol 2006; 36 : 2868–74. 20. Chackerian B, Lenz P, Lowy DR, Schiller JT. Determinants of autoantibody induction by conjugated papillomavirus virus-like particles. J Immunol 2002; 169 : 6120–6. 21. Galle P, Hougs L, Barington T, et al. Knocking out IL-6 by vaccination. Eur J Immunol 2004; 34 : 291–300. 22. Spohn G, Guler R, Johansen P, et al. A virus-like particle-based vaccine selectively targeting soluble TNF-alpha protects from arthritis without inducing reactivation of latent tuberculosis. J Immunol 2007; 178 : 7450–7. 23. Chensue SW, Terebuh PD, Remick DG, et al.
In vivo biologic and immunohistochemical analysis of interleukin-1 alpha, beta and tumor necrosis factor during experimental endotoxemia. Kinetics, Kupffer cell expression, and glucocorticoid effects. Am J Pathol 1991; 138 : 395–402. 24. Weiner GJ. The immunobiology and clinical potential of immunostimulatory CpG oligodeoxynucleotides. J Leukoc Biol 2000; 68 : 455–63. 25. Gringeri A, Musicco M, Hermans P, et al. Active anti-interferon-alpha immunization: a European-Israeli, randomized, double-blind, placebo-controlled clinical trial in 242 HIV-1 infected patients (the EURIS study). J Acquir Immune Defic Syndr Hum Retrovirol 1999; 20 : 358–70. 26. Rad FH, Le Buanec H, Paturance S, et al. VEGF kinoid vaccine, a therapeutic approach against tumor angiogenesis and metastases. Proc Natl Acad Sci USA 2007; 104 : 2837–42. 27. Le Buanec H, Paturance S, Couillin I, et al. Control of allergic reactions in mice by an active anti-murine IL-4 immunization. Vaccine 2007; 25 : 7206–16. 28. Raaberg L, Nexo E, Jorgensen PE, et al. Fetal effects of epidermal growth factor deficiency induced in rats by autoantibodies against epidermal growth factor. Pediatr Res 1995; 37 : 175–81. 29. Svenson M, Hansen MB, Thomsen AR, et al. Cytokine vaccination: neutralising IL-1alpha autoantibodies induced by immunisation with homologous IL-1alpha. J Immunol Methods 2000; 236 : 1–8. 30. Gonzalez G, Crombet T, Catala M, et al. A novel cancer vaccine composed of human-recombinant epidermal growth factor linked to a carrier protein: report of a pilot clinical trial. Ann Oncol 1998; 9 : 431–5. 31. Elliott MJ, Maini RN, Feldmann M, et al. Randomised double-blind comparison of chimeric monoclonal antibody to tumour necrosis factor alpha (cA2) versus placebo in rheumatoid arthritis. Lancet 1994; 344 : 1105–10. 32. Den Broeder A, Van de Putte L, Rau R, et al. A single dose, placebo controlled study of the fully human anti-tumor necrosis factor-alpha antibody adalimumab (D2E7) in patients with rheumatoid arthritis. J Rheumatol 2002; 29 : 2288–98. 33. Weinblatt ME, Kremer JM, Bankhurst AD, et al. A trial of etanercept, a recombinant tumor necrosis factor receptor:Fc fusion protein, in patients with rheumatoid arthritis receiving methotrexate. N Engl J Med 1999; 340 : 253–9. 34. Kabbinavar F, Hurwitz HI, Fehrenbacher L, et al. Phase II, randomized trial comparing bevacizumab plus fluorouracil (FU)/leucovorin (LV) with FU/LV alone in patients with metastatic colorectal cancer. J Clin Oncol 2003; 21 : 60–5. 35. Anderson PJ. Tumor necrosis factor inhibitors: clinical implications of their different immunogenicity profiles. Semin Arthritis Rheum 2005; 34 : 19–22. 36. Friedberg JW. Unique toxicities and resistance mechanisms associated with monoclonal antibody therapy. Hematology Am Soc Hematol Educ Program 2005; 329–34. 37. Kerbel RS, Kamen BA. The anti-angiogenic basis of metronomic chemotherapy. Nat Rev Cancer 2004; 4 : 4 23–36. 38. Silbermann B, Launay O. Prévention des infections à papillomavirus et du zona : nouveaux vaccins. Med Sci (Paris) 2007; 23 : 423–7. |
 Les vaccins sont couramment utilisés avec succès depuis plus d’un siècle dans le traitement ou la prévention de maladies infectieuses. Leur mécanisme d’action est physiologique et consiste à initier et développer une réaction immunitaire contre toute substance ou structure porteuse d’un antigène (virus, bactérie, cellule tumorale), considérée comme non-soi par l’organisme de manière à promouvoir un état immun, une mémoire immunitaire, vis-à-vis de l’antigène étranger. La réaction immunitaire induite par ces vaccins conventionnels comprend une production d’anticorps neutralisant l’agresseur antigénique circulant et une réponse cellulaire effectrice, avec la différenciation de cellules cytotoxiques capables de détruire les cellules malades porteuses de l’antigène étranger. L’extension à des fins thérapeutiques de l’approche vaccinale utilisée ces dernières années dans le Sida (antigènes du VIH) [
1–
3] et dans certains cancers (antigènes tumoraux associés TAA, ou spécifiques de tumeurs TSA, des cellules cancéreuses) n’est pas apparue, à ce jour, efficace [
4]. Aussi le vaccin quadrivalent dirigé contre le HPV (human papillomavirus), validé cliniquement et efficace, est aujourd’hui prescrit à titre préventif chez les personnes non infectées par l’agent viral causal de la maladie [
38], mais n’est pas indiqué en l’état pour usage thérapeutique chez les patientes qui souffrent de métaplasies ou de dysplasies du col utérin induites par le virus (Figure 1) [
5].
Les vaccins sont couramment utilisés avec succès depuis plus d’un siècle dans le traitement ou la prévention de maladies infectieuses. Leur mécanisme d’action est physiologique et consiste à initier et développer une réaction immunitaire contre toute substance ou structure porteuse d’un antigène (virus, bactérie, cellule tumorale), considérée comme non-soi par l’organisme de manière à promouvoir un état immun, une mémoire immunitaire, vis-à-vis de l’antigène étranger. La réaction immunitaire induite par ces vaccins conventionnels comprend une production d’anticorps neutralisant l’agresseur antigénique circulant et une réponse cellulaire effectrice, avec la différenciation de cellules cytotoxiques capables de détruire les cellules malades porteuses de l’antigène étranger. L’extension à des fins thérapeutiques de l’approche vaccinale utilisée ces dernières années dans le Sida (antigènes du VIH) [
1–
3] et dans certains cancers (antigènes tumoraux associés TAA, ou spécifiques de tumeurs TSA, des cellules cancéreuses) n’est pas apparue, à ce jour, efficace [
4]. Aussi le vaccin quadrivalent dirigé contre le HPV (human papillomavirus), validé cliniquement et efficace, est aujourd’hui prescrit à titre préventif chez les personnes non infectées par l’agent viral causal de la maladie [
38], mais n’est pas indiqué en l’état pour usage thérapeutique chez les patientes qui souffrent de métaplasies ou de dysplasies du col utérin induites par le virus (Figure 1) [
5].